laparoscópica versus resección abierta para los tumores del estroma gastrointestinal gástrico: una revisión sistemática actualizada y meta-análisis
Resumen Antecedentes
En las últimas décadas , la cirugía laparoscópica se ha introducido para el tratamiento de tumores del estroma gastrointestinal (GIST). Recientemente, los estudios adicionales que comparan laparoscópica frente a la cirugía abierta para los GIST gástricos se han publicado, y un meta-análisis actualizado de la asignatura es necesario.
Métodos
una búsqueda sistemática se llevó a cabo en PubMed, Embase, Cochrane Library, y la Web de Ciencia. Se identificaron los estudios comparativos de la cirugía laparoscópica y abierta para los GIST gástricos publicados antes de junio de 2014, frente bases de datos. La Escala de Evaluación de la Calidad de Newcastle-Ottawa se utilizó para realizar la evaluación de la calidad y se extrajeron los datos originales. El software estadístico STATA (versión 12.0) se utilizó para el meta-análisis.
: Resultados de la Finalmente, 22 estudios, con un total de 1.166 casos, cumplen con los criterios de inclusión para el metanálisis. El tiempo de operación fue similar entre la cirugía laparoscópica y abierta. En comparación con la cirugía abierta, la resección laparoscópica se asoció la pérdida de sangre withless (DMP = -58,91 ml; IC del 95%, -84,60 a -33.22 ml;
P < 0,01); momento anterior a flatos (DMP = -1,31 D; IC del 95%, -1,56 a -1.06, P Hotel < 0,01) y la dieta oral (DMP = -1,75 D; IC del 95%, -2.12 -1.39 a; P
< 0,01); menor estancia hospitalaria (DMP = -3,68 D; IC del 95%, -4,47 a -2,88; P Hotel < 0,01); y la disminución de las complicaciones en general (riesgo relativo = 0,57; IC del 95%, 0,37 a la 0,89; P = 0,01
). Para los resultados a largo plazo, no hubo diferencias significativas entre los dos procedimientos quirúrgicos sobre la recurrencia.
Conclusión
la cirugía laparoscópica para el GIST gástricos es aceptable para los pacientes selectivos con mejores resultados a corto plazo en comparación con la cirugía abierta. La situación a largo plazo la supervivencia de los pacientes depende principalmente de la naturaleza del propio tumor, y la cirugía laparoscópica no se asoció con peores resultados oncológicos.
Palabras clave
complicaciones gastrectomía tumor del estroma gastrointestinal laparoscopia Meta-Análisis de fondo
del estroma gastrointestinal tumores (GIST) son los tumores mesenquimales más comunes en el tracto gastrointestinal y, a menudo se caracterizan por marcadores celulares, tales como CD117 (un producto proto-oncogén gen c-kit) y CD34 (un antígeno de célula progenitora humana) [1-3] . GIST, que se producen con frecuencia en el estómago y el intestino delgado [2], tienen potencial maligno, y la recurrencia de los GIST a menudo ocurre en la superficie peritoneal o el hígado [4]. Las terapias dirigidas se han desarrollado para los GIST, pero la resección quirúrgica sigue siendo el enfoque de tratamiento inicial óptimo para GIST primarios sin evidencia de metástasis. Los principios quirúrgicos de tumor estromal gastrointestinal comprenden en bloque
resección (R0 resección) con la evitación de ruptura, que puede resultar en la siembra peritoneal. Además, la linfadenectomía no está indicado en los GIST, debido a una propensión muy bajo de metástasis en los ganglios linfáticos [5]. Vaya con el desarrollo de técnicas quirúrgicas mínimamente invasivas, cirugía laparoscópica (LAP) para los tumores del estroma gastrointestinal se ha desarrollado rápidamente durante la última décadas. Varios tipos de abordajes laparoscópicos para los GIST se han realizado en unos pocos centros especializados, incluyendo la resección en cuña del estómago, la resección del tumor intragástrico, y combinado endoscópico-resección laparoscópica [6-9]. Debido a la dificultad técnica y la rareza relativa de los GIST, hay pocos estudios de gran escala de pacientes que informaron los efectos a corto y largo plazo los resultados de LAP para GIST en comparación con la cirugía abierta (OPEN). Para hacer frente a estos problemas, nuestro equipo realizó la siguiente meta-análisis para comparar a corto plazo y largo plazo los resultados de los pacientes sometidos a LAP.
Métodos Estrategia de búsqueda
una búsqueda sistemática se llevó a cabo en PubMed, Embase, Cochrane Library, y web of Science para identificar artículos publicados hasta junio de 2014. Los términos de búsqueda incluyeron "tumor estromal gastrointestinal", "GIST", "laparoscop *", "gastrectomía" y "resección gástrica '. Una búsqueda personal también se realizó con listas de referencias de los artículos pertinentes y revisiones recuperados para identificar ensayos adicionales y garantizar que se incluyeron todos los estudios potenciales. El idioma de los artículos se limitaba a Inglés y chino de acuerdo con la competencia lingüística de los revisores
estudio de selección
Los criterios de inclusión fueron los siguientes:. Estudios comparativos, estudios revisados por LAP frente de puertas abiertas para los GIST para el cual el pleno texto del artículo estaba disponible. Si se seleccionan dos o más estudios de la misma institución, el estudio más reciente o que la inclusión de los datos informativos a menos que los informes eran de diferentes períodos de tiempo. Se excluyeron los estudios que incluyen: los GIST del estómago; complicada con enfermedad mixta, tal como cáncer gástrico; estudios en los que se registraron menos de dos índices pertinentes, o en los que era difícil de calcular estos de los resultados; y estudios en los que los resultados medidos no fueron claramente presentados en la literatura. La extracción de datos y evaluación de la calidad
Dos investigadores extrajeron de forma independiente los datos y los desacuerdos se resolvieron mediante discusión. Los datos extraídos incluyeron autor, período de estudio, la región geográfica, el número de pacientes, tiempo de operación, la pérdida de sangre, tiempo de flatos, el tiempo para la ingesta oral, la duración de la estancia hospitalaria, la morbilidad, la mortalidad y los resultados a largo plazo. La Escala de Evaluación de la Calidad de Newcastle-Ottawa (NOS) fue utilizado como una herramienta de evaluación. Esta escala varía de cero a nueve estrellas: los estudios con una puntuación igual o superior a seis se consideraron metodológicamente sólido definición Resultado Opiniones y análisis estadístico
Las complicaciones postoperatorias se clasificaron como complicaciones sistemáticas (cardiovasculares, respiratorias o metabólicas eventos;. infecciones quirúrgicas; trombosis venosa profunda y embolia pulmonar) o complicaciones quirúrgicas (cualquier fuga de la anastomosis o fístula, cualquier complicación que requirió reoperación, colecciones intraabdominales, complicaciones de la herida, sangrado eventos, pancreatitis, íleo, retraso en el vaciamiento gástrico, y estenosis de la anastomosis) . Este sistema de clasificación se basa en el sistema de informes de complicaciones Memorial Sloan-Kettering Cancer Center [10]. Las variables continuas se evaluaron mediante la diferencia de medias ponderada (DMP), y las variables dicotómicas se analizaron mediante el riesgo relativo (RR). Si el estudio proporcionó medianas y rangos en lugar de medias y desviaciones estándar, se estimaron las medias y las desviaciones estándar como se describe por Hozo et al
. [11]. La heterogeneidad estadística se evaluó por el Higgins me
2 estadística [12]. Basado en el método reportado por DerSimonian y Laird [13], la importancia sustancial se establece cuando P < Se utilizó 0,10 y un efecto aleatorio modelo. La hipótesis de los resultados de la comparación pueden verse afectados por la desigual distribución de los tipos de cirugía entre los grupos piernas y abra, en especial por la proporción relativamente mayor de cirugías extensas realizadas en el grupo abierto. Por lo tanto, se realizó un análisis de subgrupos de pacientes que fueron sometidos a resección en cuña en los dos grupos para eliminar el sesgo de la selección de tipo quirúrgico. También se realizó un análisis de subgrupos de los estudios que tenían el tamaño del tumor comparable o índice de riesgo propuesto por Fletcher et al
. [3], que pueden tener un impacto en los resultados operativos. El potencial de sesgo de publicación basado en las complicaciones postoperatorias se evaluó parcelas de prueba y embudo de Begg. Los datos se realizaron utilizando STATA (versión 12.0). P
. ≪ 0,05 fue considerado estadísticamente significativo
Resultados
Estudios seleccionados fotos: por la búsqueda inicial, se identificaron 768 artículos potencialmente relevantes. Después se revisaron los títulos y los resúmenes, se excluyeron los papeles sin comparación de las piernas y abra, que dejó 28 estudios comparativos. Otros seis [14-19] Los estudios adicionales no cumplieron los criterios de inclusión y fueron excluidos. En total, se obtuvieron 22 estudios observacionales [20-41], todos los cuales eran accesibles en formato de texto completo. Veintiún estudios fueron publicados en Inglés y uno en chino. Un diagrama de flujo de las estrategias de búsqueda, que contiene motivos de exclusión, se presenta en la Figura 1. Figura 1 Diagrama de flujo de las estrategias de búsqueda bibliográfica. GIST, tumores del estroma gastrointestinal.
Características y calidad de los estudios
Un total de 1.166 pacientes fueron incluidos en el análisis con 574 LAP sometido (49,2%) y 592 sometidos a OPEN (50,8%). Representaron una experiencia internacional, con los datos incluidos de 10 países o regiones diferentes (seis Japón, Estados Unidos de cuatro, cuatro China, dos Corea, un Reino Unido, uno de Italia, uno de Bélgica, uno Austria, uno de Singapur y un Taiwán). De acuerdo con la NEP, uno de los 22 estudios de observación tiene seis estrellas, seis artículos consiguieron siete estrellas, ocho artículos consiguieron ocho estrellas y los siete restantes consiguieron nueve estrellas. En general, se evaluaron todos los estudios como de moderada a alta calidad. Las características y resultados de la evaluación de la calidad metodológica de los estudios incluidos se resumen en la Tabla 1 1.Table Resumen de los estudios incluidos en el meta-análisis
Autor
Región
Diseño del estudio
año
período de estudio
tamaño de la muestra
Conversión (%) guía empresas Seguimiento (meses) guía empresas recurrencia
Las puntuaciones de calidad
LAP
ABRIR
LAP
OPEN
LAP
ABRIR
Shimizu et al
. [20]
Japón
OCS (R)
2002
1986-2000 página 11 página 8
0
NR NR
NR
NR página 7
Matthews et al
. [21]
EE.UU.
OCS (R)
2002
1994-2000
21 página 12
NR
20
18
1
1 | 7
Ishikawa et al
. [22]
Japón
OCS (R)
2006
1993-2004 página 14 página 7
NR
60 (5 a 119)
61 ( 3 a la 130)
2 1 página 8
Mochizuki et al
. [23]
Japón
OCS (R)
2006
2000-2004 página 12
10
NR
26 (6 a 53)
NR
0 0
página 8
Nishimura et al
. [24]
Japón
OCS (R)
2007
1993-2004
39
28
2.6
18,9 (2,6 a la el 96,4) 31,2
( 4,4 a 121,9)
1
4 de 9
Pitsinis et al
. [25]
Reino Unido
OCS (P)
2007
2004-2006 página 6 página 7
NR página 9 página 9
0
0 página 6
Catena et al
. [26] Italia
OCS (P)
2008
1995-2006
21
25
NR
35 (5 a 58)
91 ( el 80 a 136)
0
1 página 9
Silberhumer et al
. [27] en Austria
OCS (R)
2009
1998-2006
22
41
18,2
30 ± 20 41 ± 31
0
4 de 8
Goh et al
. [28] en Singapur
OCS (R)
2010
2001-2009 página 14
39
7.1 página 8 (3 a 60)
21 ( 2 a 72)
0
2 7
Karakousis et al
. [29]
EE.UU.
OCS (P)
2011
1998-2009
40
40
22,5
28 (0,3 a 70)
43 ( 0,1 a la 139)
1 | 1 | 9
Dai et al
. [30] China China
OCS (R)
2011
2000-2009
18
30
NR
78
64 página 2
3 página 9 sobre De Vogelaere et al
. [31] en Bélgica
OCS (P)
2012
1997-2011
37
16
NR
83 (2 a 163)
71 ( 0,3 a 199)
0 página 6 página 8
Melstrom et al
. [32]
EE.UU.
OCS (P)
2012
1999-2008
17
29
5,9
32
59
0
4 página 7
Lee et al
. [33] Corea del
OCS (R)
2011
2001-2008
50
50
2 21.1 (0 a 64)
22.3 ( 0 a 93)
0 0
página 9 Wan et al
. [34] China China
OCS (R)
2012
2004-2011
68
88
NR
29 (4 a 89)
36 ( 4 a 90) página 3 página 4 página 9
Pucci et al
. [35]
EE.UU.
OCS (P)
2012
2002-2012
57
47
1.8
NR NR
NR
7
Kim et al
. [36] Corea del
OCS (R)
2012
1998-2011
24 página 14
NR
62,6 (8,9 164,4 a la)
58.3 ( 18,8 a 123,2)
1 página 3 página 7
Shu et al
. [37] China China
OCS (R)
2013
2010-2012
15
21
NR NR
NR
N
NR página 8
Lee et al
. [38]
Taiwán
OCS (R)
2013
2007-2009
30
32
NR NR
NR NR
NR página 8
Kasetsermwiriya et al
. [39]
Japón
OCS (R)
2014
1988-2011
23
10
NR
46 (2 a 168) página 19 ( 1 a la 275)
0
1 página 8
Lin et al
. [40] China China
OCS (R)
2014
2007-2012
23
23
4.3
34 (6 a 78) página 2
3 página 9
Takahashi et al
. [41]
Japón
OCS (R)
2014
1995-2011 página 12
15
25
57 (7 a 120)
69 ( 13 de a la 154)
1
2 8
LAP, la cirugía laparoscópica; NR, no se informa; OCS, estudio clínico observacional; , La cirugía abierta ABIERTO; P, recogida prospectiva de datos; R, de forma retrospectiva los datos recogidos
Comparación de los resultados operativos Francia El tamaño del tumor para LAP fue significativamente menor que el de OPEN (DMP = -0,98 cm;. IC del 95%, -1,36 a -0,60; p <
; 0,01; Figura 2). El presente análisis no mostró diferencias estadísticamente significativas en el tiempo de funcionamiento de los dos grupos (DMP = -11,22 minutos, intervalo de confianza del 95% (IC), -28.66 a la 6,23; P = 0,21
; Figura 3). la pérdida de sangre intraoperatoria fue significativamente menor en el PAL en comparación con el grupo ABIERTO (DMP = -58,91 ml; IC del 95%, -84,60 a -33,22 ml; P Hotel < 0,01; Figura 4). Figura 2 El metanálisis de los datos combinados: el tamaño del tumor (cm).
Figura 3 Meta-análisis de los datos agrupados: tiempo de operación (minutos).
Figura 4 El metanálisis de los datos combinados: la pérdida de sangre intraoperatoria (ml).
La comparación de los resultados postoperatorios de corta duración México La LAP resultados también favorecida en el primer día de flatos (DMP = -1,31 D; IC del 95%, -1,56 a -1,06; P Hotel < 0,01; Figura 5) y la primera ingesta oral (DMP = -1,75 D; IC del 95%, -2,12 a -1,39; P Hotel < 0,01; Figura 6). Por otra parte, el hospital de día postoperatorio fue 3,68 días más corto para los pacientes LAP (DMP = -3,68 D; IC del 95%, -4,47 a -2,88; P Hotel < 0,01; Figura 7). Con respecto a la tasa de complicaciones postoperatorias en general, LAP es significativamente superior a abrirse. La tasa de complicaciones postoperatorias en general fue significativamente menor para LAP (RR = 0,57; IC del 95%, 0,37 a la 0,89; P = 0,01
; Figura 8). Después de un análisis más detallado, las complicaciones quirúrgicas fueron similares entre los dos grupos (RR = 0,69; IC del 95%, 0,37 a la 1,29; P = 0,24
). Sin embargo, LAP se asoció con una reducción marginal de complicaciones sistemáticas (RR = 0,57; IC del 95%, 0,32 a la 1,04; P = 0,07
). Figura 5 El metanálisis de los datos agrupados: tiempo hasta el primer flato (días).
Figura 6 Meta-análisis de los datos agrupados: la hora de la ingesta oral (días).
Figura 7 Meta-análisis de los datos agrupados: la estancia hospitalaria (días).
Figura 8 Meta-análisis de los datos agrupados: las complicaciones en general.
Comparación de los resultados oncológicos
15 estudios informaron la recurrencia del tumor [21, 22, 24, 26-32, 34, 36, 39-41]. El riesgo de recurrencia en la vuelta fue del 3,6% (14 de 388) y 9,7% (38 de 393) en OPEN, y los pacientes que se sometieron a LAP fueron menos propensos que el grupo abierto a tener recurrencia (RR = 0,51; IC del 95%, 0,28 a 0,93; P = 0,03
; Figura 9). Los datos disponibles acerca de los patrones de recurrencia y supervivencia de los resultados se resumen en la Tabla 2. La Figura 9 Meta-análisis de los datos agrupados: recurrencias.
Tabla 2 Resumen de los datos disponibles acerca de los patrones de recurrencia y resultados de supervivencia
Case
Group
Risk
Recurrence
Survival
Case
Group
Risk
Recurrence
Survival
Case
Group
Risk
Recurrence
Survival
[21]
LAP
High
NR
Dead
[26]
OPEN
NR
NR
Dead
[31]
OPEN
High
6 m hígado
52 m Alivea
[21]
ABRIR
alto
NR página 14 m Dead
[27]
ABRIR
alto
local
Deadb
[31]
ABRIR
alta página 9 m de hígado
75 m Alivea
[22]
LAP
alto
hígado
32 m Dead
[27]
ABRIR
alto
local
Alivea
[31]
ABRIR
alto
21 m hígado
16y deada
[22]
ABRIR
alto
hígado página 9 m Dead
[27]
ABRIR
alto
hígado
Alivea
[36]
ABRIR
alto
52 m Peritoneal
Deada
[22]
LAP
Low
Local
Alive
[27]
OPEN
High
Multiple
Alivea
[36]
OPEN
High
60 m hígado
Alive
[24]
LAP
bajo
33 m Locales
Alive
[29]
LAP
alto
peritoneal
4 Y Alive
[36]
ABRIR
alta página 6 m de colon
deada
[24]
ABRIR
alta página 7 m peritoneal
Alive
[29]
ABRIR
Moderado
hígado
10 y Alive
[36]
LAP
alto
31 m de estómago
Alive
[24]
ABRIR
alto
53 m local
Alive
[31]
ABRIR
alta página 4 m de hígado
28 m deada
[36]
ABRIR
alto
15 peritoneal
deada
[24]
ABRIR
alto
37 m hígado
Alive
[31]
ABRIR
alto
10 m hígado
Alivea
[39]
ABRIR
alta página 11 m hígado
59 m Alive
[24]
ABRIR
alto
15 m multiplicada
Alive
[31]
ABRIR
alto
42 m hígado
46 m deada, c
LAP, la cirugía laparoscópica; m: el mes; NR, no se informa; , La cirugía abierta ABIERTO; . A: año
atreated con imatinib; bDue a la insuficiencia cardiaca; cdue al cáncer de pulmón; dincluded hígado y la recurrencia local.
Comparación de la resección en cuña
estaba disponible en ocho estudios de la comparación de los datos de la resección en cuña laparoscópica y la resección en cuña abierta [20, 22, 23, 26, 28, 30, 33, 34]. Los efectos globales tales como el tiempo de operación, la pérdida de sangre, tiempo de flatos o la ingesta oral, la estancia hospitalaria y las complicaciones se mantuvo sin cambios. Sin embargo, en este análisis de subgrupos, el riesgo de recurrencia en la vuelta fue del 5,4% (7 de cada 130) y 5,5% (9 de cada 165) en OPEN, y la diferencia no fue significativa (RR = 1,01; IC del 95%, 0,39 a 2,63; P = 0,99
). Los resultados de los análisis de subgrupos para los estudios de la resección en cuña se resumen en la Tabla 3 3.Table resultados combinados de análisis de subgrupos para los estudios de la resección en cuña
Resultados
Número de estudios
Tamaño de la muestra
La heterogeneidad (P, I 2) guía empresas de tamaño general del efecto
IC del 95% del efecto total
P
LAP
ABRIR
tiempo de funcionamiento (min) página 8
203 233
Hotel < 0.001, 82%
DMP = 12,03
-8.03, 32.09
0,24
La pérdida de sangre (ml)
página 5 118 151
0,03, 64%
DMP = -48,29 -78,23
, -18.36 Hotel < 0,01
Tiempo hasta el primer flato (d)
página 6 119 144
0,10, 46%
DMP = -1.35 -1.66
, -1.03 Hotel < 0,01
hora de la ingesta oral (d) página 7
182 208
0,001, 73%
DMP = -1.67 -2.19, -1.15
Restaurant < 0,01
La estancia hospitalaria (d) página 8
203 233
0.002, el 68%
armas de destrucción masiva = -2.53 -3.50
, -1,57 Hotel < 0,01
complicaciones en general página 8
203 233
0,70, 0%
RR = 0,47
0,22, 1,01
0.05
El tamaño del tumor (cm) página 8
203 233
0,10, 42%
DMP = -0.77 -1.23
, -0.31
< 0,01
recurrencia página 5
130 165
0,95, 0%
RR = 1,01
0,39, 2,63
0.99
IC, la confianza intervalo; LAP, la cirugía laparoscópica; , La cirugía abierta ABIERTO; RR, la relación de riesgo; Armas de destrucción masiva, el análisis de diferencia de medias.
Subgrupo ponderada para los estudios con el tamaño del tumor comparable o índice de riesgo
Trece estudios calificado para un análisis de subgrupos para los estudios con el tamaño del tumor comparable o índice de riesgo [20, 21, 23, 24, 26, 29, 30, 33, 34, 37-40]. Al igual que el análisis de subgrupos para la resección en cuña, los resultados que no sea la recurrencia del tumor se mantuvo sin cambios. El riesgo de recurrencia fue similar entre LAP y OPEN (RR = 0,66; IC del 95%, 0,31 a la 1,42; P = 0,29
). Los resultados de los análisis de subgrupos para los estudios con el tamaño del tumor comparable o índice de riesgo se resumen en la Tabla 4 4.Table resultados combinados de análisis de subgrupos para los estudios con el tamaño del tumor comparable o índice de riesgo
Resultados
Número de estudios
tamaño de la muestra
heterogeneidad (P, I 2) guía empresas de tamaño general del efecto
IC del efecto global del 95%
P
LAP
ABRIR
Operación tiempo (minutos) página 13
371
377 Hotel < 0,001, 81%
DMP = -1,06 -16,93
, 14.81
0.90
La pérdida de sangre (ml) página 11
300 302
Hotel < 0,001, 71%
DMP = -58,20 -81,76
, -34.65 Hotel < 0,01
Tiempo hasta el primer flato (d) página 6
129
142
0,09, 47%
DMP = -1,28
-1.60, -0.97 Hotel < 0,01
hora de la ingesta oral (d) página 7
212
241
0,02, 61%
DMP = -1.77 -2.18
, -1.35 Hotel < 0,01
La estancia hospitalaria (d) página 11
309 339
0,006, 60%
DMP = -2.87 -3.54
, -2,21 Hotel < 0,01
complicaciones en general página 12
341 345
0,74; 0%
RR = 0,49
0,30, 0,81 Hotel < 0,01
El tamaño del tumor (cm) página 13
371 377
0,23, 21%
DMP = -0.57 -0.86
, -0.29 Hotel < 0,01
recurrencia página 8
248 232
0,81, 0%
RR = 0,66
0,31, 1,42
0,29
IC, intervalo de confianza; LAP, la cirugía laparoscópica; , La cirugía abierta ABIERTO; RR, la relación de riesgo; Armas de destrucción masiva, la diferencia de medias ponderada.
Sesgo de publicación
Para probar el sesgo de publicación, se utilizaron gráficos en embudo y se realizó la prueba de Egger una base en la incidencia de complicaciones postoperatorias generales (Figura 10). El gráfico en embudo gráfica mostró que ninguno de los estudios estaba fuera de los límites IC del 95%, y no hubo evidencia de sesgo de publicación. Figura 10 Redireccionamiento parcela de las complicaciones postoperatorias en general. Discusión
GIST, aunque raros, son los tumores mesenquimales más comunes que surgen en la pared del tracto gastrointestinal. La cirugía sigue siendo el pilar del tratamiento definitivo para los GIST no metastásicos. La evidencia reciente sugiere que el pronóstico se basa principalmente en el tamaño del tumor y las características histológicas en lugar de amplios márgenes de resección [3, 42], lo que hace que la resección laparoscópica más popular para el tratamiento de GIST. Recientemente, algunos meta-analysises demostraron la superioridad de LAP para ABRIR [43, 44]. Con el desarrollo de la técnica laparoscópica, varios artículos adicionales que comparan con LAP OPEN se han publicado desde que el análisis [36-41]. Por lo tanto, hemos realizado este meta-análisis actualizado de ampliar el conocimiento actual sobre el valor clínico de LAP.
No fue posible incluir ensayos controlados aleatorios (ECA) en este estudio. Aunque ECA son la primera opción para una alta calidad de los meta-análisis, hay algunos obstáculos que superar, como efectos de la curva de aprendizaje, problemas éticos, y la incidencia relativamente baja de los GIST durante la conducción de un ECA de alta calidad para evaluar este nuevo abordaje quirúrgico. Por lo tanto, hemos hecho una serie de esfuerzos para garantizar resultados convincentes de no ECA, incluyendo el uso de la NOS para evaluar la calidad de los estudios y excluir los estudios de baja calidad; la realización de análisis de subgrupos para los estudios de la resección en cuña, el tamaño del tumor comparable o índice de riesgo para minimizar el sesgo de selección; y el uso de gráficos de embudo y la prueba de Egger para detectar el sesgo de publicación.
Nuestro análisis agrupado demostró una recuperación más rápida gastrointestinal en LAP. Reducción del uso de fármacos analgésicos, respuesta inflamatoria aguda leve y actividades postoperatorias anteriores se considera que son las principales razones para la recuperación gastrointestinal anteriormente en este tipo de cirugía. El meta-análisis demostró una reducción del número de complicaciones en el regazo frente a grupo abierto, que puede ser el resultado de una reducción en las complicaciones sistemáticas. Es concebible que las complicaciones quirúrgicas fueron similares entre los grupos porque LAP, aunque menos invasiva, los resultados en la misma medida la resección como OPEN. La disminución de la infección pulmonar, que es la complicación sistémica más común, podría explicar las complicaciones sistémicas reducidos en el regazo. El dolor después de la cirugía fue menos grave en el regazo que en OPEN, reflejada por una duración inferior o menor dosis de analgésicos. El dolor causado por la gran incisión, así como el uso de suturas de tensión y vendajes abdominales después de la laparotomía disuadiría intentos de los pacientes a toser, expectorar y realizar ejercicios de respiración efectiva, lo que resulta en complicaciones como la infección pulmonar [45]. Nuestro estudio demostró la estancia hospitalaria postoperatoria fue de 3,6 días más corto para los pacientes LAP, que razonablemente resulta de una recuperación más rápida gastrointestinal y un número reducido de complicaciones en el regazo. Francia El presente análisis demostró que el tiempo operatorio en el grupo LAP fue similar a OPEN , que es en contraste con muchos otros tipos de cirugía gastrointestinal [46-49]. Este resultado se basa principalmente en dos factores. Linfadenectomía, que es complicado y requiere mucho tiempo bajo la laparoscopia, generalmente no se requiere en el regazo. El tiempo dedicado a la creación del neumoperitoneo y es probable que sea más corta que la apertura y cierre de la laparotomía el cierre de la incisión del trocar y mini-laparotomía. Además, la mayoría de los estudios con menos tiempo operatorio en el grupo LAP tenían un tamaño de muestra relativamente más grande o más recientemente se han publicado [29, 33-41], lo que podría explicar por qué el LAP parecía ser más corto que OPEN debido a una acumulación de habilidades laparoscópicas y el desarrollo de instrumentos laparoscópicos.
pérdida de sangre se demostró en el análisis agrupado a ser menor en el regazo. La longitud reducida de la incisión y la aplicación de dispositivos de división de energía contribuyen a esta reducción de la pérdida de sangre. Por otra parte, la vista ampliada de la laparoscopia permite meticulosa manipulación y la reducción de la lesión. En nuestro estudio, la distribución asimétrica del tamaño del tumor o extensión de la resección hace que la comparación de la pérdida de sangre durante la cirugía inherentemente defectuoso y en un alto riesgo para los factores de confusión. Así se llevó a cabo un análisis de subgrupos para los estudios con el tamaño del tumor comparable o extensión de la resección, y todavía se observó pérdida de sangre menos operativa, lo que sugiere que la técnica de LAP en sí podría ser la razón principal para una menor pérdida de sangre durante la cirugía.
Largo supervivencia a largo plazo sigue siendo crítica para los pacientes con GIST, debido a su potencial maligno. Nuestro estudio confirma la seguridad de LAP para GIST en comparación con la tecla OPEN. La recurrencia postoperatoria en el grupo LAP fue inferior a la del grupo abierto con significación estadística. Sin embargo, las ventajas de la laparoscopia observadas pueden estar sesgadas por el sesgo de selección en relación con el tamaño del tumor. En varios estudios incluidos, más grande el tamaño del tumor y de mayor clasificación de riesgo eran dominantes en el grupo abierto. Según la clasificación de la evaluación del riesgo [3], el tamaño del tumor y el índice mitótico son dos factores clave en GIST resultados a largo plazo. Por lo tanto, se incluyeron los estudios con el mismo enfoque (resección en cuña) quirúrgico, así como aquellos con el tamaño del tumor o el riesgo de clasificación comparable en un análisis de subgrupos. Los resultados de dos análisis de subgrupos mostraron que el riesgo de recurrencia postoperatoria en el grupo LAP fue similar al del grupo abierto. El aumento de la experiencia de los procedimientos laparoscópicos, sin toque de tumor y recuperar el tumor con una bolsa endoscópica [8, 36] puede haber contribuido a este resultado. Además, también se observó que los sitios comunes de recurrencia postoperatoria de los GIST incluyen metástasis hepáticas, metástasis peritoneal y la recidiva local. La mayoría de los casos de recurrencia o metástasis tenían se identificó una tendencia hacia perfiles de mayor riesgo, y sin metástasis puerto, lo que sugiere la recurrencia del tumor no está claramente relacionado con el abordaje quirúrgico [21, 22, 24, 26, 27, 29, 31, 36, 39].
Existen varias limitaciones en nuestros estudios que se deben tener en cuenta al considerar los resultados. En primer lugar, todos los estudios incluidos en este meta-análisis son no aleatorios, lo que podría conducir a la selección sustancial y el sesgo de observación. En segundo lugar, a pesar de la mayoría de los estudios analizados se centra sólo en los GIST, algunos estudios incluidos tenían varios casos de otros tipos de tumores submucosos gástricos, tales como neurilemomas y leiomiomas. Debido a que el tamaño de la muestra de los estudios restantes todavía era pequeño para sacar conclusiones definitivas sobre la seguridad y eficacia de LAP, no se excluyeron del estudio. A pesar de que un número tan bajo no implica un sesgo significativo, todavía puede dar lugar a la heterogeneidad clínica. En tercer lugar, aunque el gráfico de embudo mostró que el sesgo de publicación es poco probable, los médicos deben ser conscientes de los posibles sesgos de publicación utilizando las pruebas en la práctica clínica. Además, la duración del seguimiento de los casos en el meta-análisis es demasiado corto para los GIST de bajo riesgo de tener recurrencia del tumor desarrollado, que puede tener una influencia en la tasa de recurrencia tumoral, y más estudios de seguimiento a largo plazo son esperadas.
Conclusiones México la evidencia clínica actual revelaron que LAP es seguro y factible para el tratamiento de los GIST gástricos en lo que respecta a los resultados a corto y largo plazo. En pacientes selectivos, LAP es preferible en comparación con OPEN por sus ventajas mínimamente invasivos. Más ECA bien diseñados o estudios de cohorte prospectivos se esperan para evaluar adecuadamente el estado de la resección laparoscópica para el GIST gástricos.
Notas
Qi-Long Chen, Yu Pan contribuyeron igualmente a este trabajo.
Abreviaciones
YPM corrigió y revisó el manuscrito. Todos los autores leído y aprobado el manuscrito final.
 Lidiar con la enfermedad celíaca
Lidiar con la enfermedad celíaca
 Un nuevo ensayo muestra una mejor supervivencia para los pacientes con cáncer colorrectal avanzado con mutación BRAF
Un nuevo ensayo muestra una mejor supervivencia para los pacientes con cáncer colorrectal avanzado con mutación BRAF
 PENTAX Medical recauda $ 125,
PENTAX Medical recauda $ 125,
 Microbioma de esperma revelado con secuenciación de ARN
Microbioma de esperma revelado con secuenciación de ARN
 Nuevo modelo de trasplante de microbioma vaginal
Nuevo modelo de trasplante de microbioma vaginal
 La luz ultravioleta B es buena para el microbioma intestinal
La luz ultravioleta B es buena para el microbioma intestinal
 Una nueva investigación identifica un vínculo entre el microbioma intestinal y los accidentes cerebrovasculares
Un estudio reciente realizado en la Clínica Cleveland demuestra el impacto de las dietas altas en colina, que a menudo se encuentra en grandes cantidades en carnes rojas y yemas de huevo, y trimetilam
Una nueva investigación identifica un vínculo entre el microbioma intestinal y los accidentes cerebrovasculares
Un estudio reciente realizado en la Clínica Cleveland demuestra el impacto de las dietas altas en colina, que a menudo se encuentra en grandes cantidades en carnes rojas y yemas de huevo, y trimetilam
 La función hepática puede ser importante en el riesgo de enfermedad de Alzheimer
Un nuevo estudio muestra un fuerte vínculo entre la función hepática alterada y el desarrollo de la enfermedad de Alzheimer (EA). Esto se correlaciona con datos recientes sobre el papel que juegan las
La función hepática puede ser importante en el riesgo de enfermedad de Alzheimer
Un nuevo estudio muestra un fuerte vínculo entre la función hepática alterada y el desarrollo de la enfermedad de Alzheimer (EA). Esto se correlaciona con datos recientes sobre el papel que juegan las
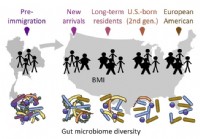 La migración afecta la microbiota intestinal, lo que a su vez afecta la salud encuentran investigadores
El intestino humano contiene billones de bacterias beneficiosas y amigables que forman el microbioma. Se ha descubierto que estos microbios tienen una gran influencia en las condiciones humanas, inclu
La migración afecta la microbiota intestinal, lo que a su vez afecta la salud encuentran investigadores
El intestino humano contiene billones de bacterias beneficiosas y amigables que forman el microbioma. Se ha descubierto que estos microbios tienen una gran influencia en las condiciones humanas, inclu