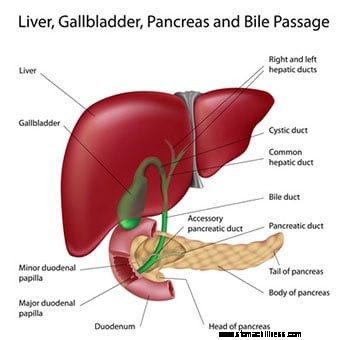
 Un diagramme du foie, du pancréas et du passage de la bile. Les symptômes et les signes des maladies du foie comprennent la faiblesse et la fatigue, la perte de poids, les nausées, les vomissements et la décoloration jaune de la peau (jaunisse).
Un diagramme du foie, du pancréas et du passage de la bile. Les symptômes et les signes des maladies du foie comprennent la faiblesse et la fatigue, la perte de poids, les nausées, les vomissements et la décoloration jaune de la peau (jaunisse). Le foie joue un rôle important dans de nombreuses fonctions corporelles, de la production de protéines et de la coagulation sanguine au métabolisme du cholestérol, du glucose (sucre) et du fer.
De nombreuses maladies et conditions peuvent affecter le foie, par exemple, certains médicaments comme des quantités excessives d'acétaminophène et des médicaments combinés à base d'acétaminophène comme Vicodin et Norco, ainsi que les statines, la cirrhose, l'abus d'alcool,
l'hépatite A, B, C, D et E, mononucléose infectieuse (virus d'Epstein Barr), stéatose hépatique non alcoolique (NASH) et surcharge en fer (hémochromatose).
Les symptômes des maladies du foie comprennent la faiblesse et la fatigue, la perte de poids, les nausées, les vomissements et la décoloration jaune de la peau (jaunisse).
Le traitement de la maladie du foie dépend de sa cause.
Une maladie du foie est toute perturbation de la fonction hépatique qui provoque une maladie. Le foie est responsable de nombreuses fonctions essentielles dans le corps et s'il devait devenir malade ou blessé, la perte de ces fonctions peut causer des dommages importants au corps. La maladie du foie est également appelée maladie hépatique.
La maladie du foie est un terme large qui couvre tous les problèmes potentiels qui empêchent le foie d'accomplir ses fonctions désignées. Habituellement, plus de 75 % ou les trois quarts du tissu hépatique doivent être affectés avant qu'une diminution de la fonction ne se produise.
Le foie est le plus grand organe solide du corps; et est également considérée comme une glande car parmi ses nombreuses fonctions, elle fabrique et sécrète de la bile. Le foie est situé dans la partie supérieure droite de l'abdomen protégé par la cage thoracique. Il a deux lobes principaux constitués de minuscules lobules. Les cellules du foie ont deux sources différentes d'approvisionnement en sang. L'artère hépatique fournit du sang riche en oxygène qui est pompé du cœur, tandis que la veine porte fournit des nutriments provenant de l'intestin et de la rate.
Normalement, les veines renvoient le sang du corps vers le cœur, mais la veine porte permet aux nutriments et aux produits chimiques du tube digestif d'entrer dans le foie pour être traités et filtrés avant d'entrer dans la circulation générale. La veine porte fournit également efficacement les produits chimiques et les protéines dont les cellules hépatiques ont besoin pour produire les protéines, le cholestérol et le glycogène nécessaires aux activités normales de l'organisme.
Les signes et symptômes associés à une maladie du foie varient et dépendent du type exact de maladie du foie qui est présent. Des exemples de signes et de symptômes de maladie du foie comprennent
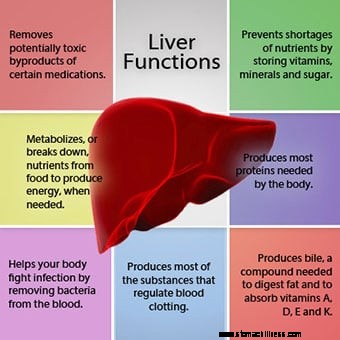 Un tableau montre les nombreuses fonctions du foie.
Un tableau montre les nombreuses fonctions du foie. Dans le cadre de sa fonction, le foie fabrique de la bile, un liquide qui contient entre autres substances, de l'eau, des produits chimiques et des acides biliaires (fabriqués à partir du cholestérol stocké dans le foie). La bile est stockée dans la vésicule biliaire et lorsque les aliments pénètrent dans le duodénum (la première partie de l'intestin grêle), la bile est sécrétée dans le duodénum pour faciliter la digestion des aliments.
Le foie est le seul organe du corps qui peut facilement remplacer les cellules endommagées, mais si suffisamment de cellules sont perdues, le foie peut ne pas être en mesure de répondre aux besoins du corps.
Le foie peut être considéré comme une usine, et parmi ses nombreuses fonctions, citons :
La cirrhose est un terme qui décrit la cicatrisation permanente du foie. Dans la cirrhose, les cellules hépatiques normales sont remplacées par du tissu cicatriciel qui ne peut effectuer aucune fonction hépatique.
L'insuffisance hépatique aiguë peut ou non être réversible, ce qui signifie qu'à l'occasion, il existe une cause traitable et que le foie peut être en mesure de récupérer et de reprendre ses fonctions normales.
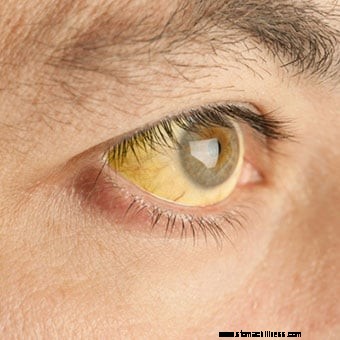 Une personne présentant une décoloration jaune des yeux et de la peau, ce qui signifie une jaunisse.
Une personne présentant une décoloration jaune des yeux et de la peau, ce qui signifie une jaunisse. Symptômes classiques de la maladie du foie comprennent des nausées, des vomissements, des douleurs abdominales dans le quadrant supérieur droit et une jaunisse (une coloration jaune de la peau due à des concentrations élevées de bilirubine dans le sang). La fatigue, la faiblesse et la perte de poids peuvent également survenir. Cependant, comme il existe une variété de maladies du foie, les symptômes ont tendance à être spécifiques à cette maladie jusqu'à ce qu'une maladie du foie à un stade avancé et une insuffisance hépatique se produisent. Voici des exemples de symptômes de maladie du foie dus à certaines affections ou maladies :
calculs biliaires . Une personne atteinte de calculs biliaires peut ressentir des douleurs abdominales supérieures droites et des vomissements après avoir mangé un repas gras (gras). Si la vésicule biliaire est infectée, de la fièvre peut survenir.
Maladie de Gilbert ne présente aucun symptôme et est une découverte fortuite lors d'un test sanguin où le taux de bilirubine est légèrement élevé.
Cirrhose du foie développera des symptômes progressifs à mesure que le foie échouera. Certains symptômes sont directement liés à l'incapacité du foie à métaboliser les déchets de l'organisme. D'autres reflètent l'incapacité du foie à fabriquer les protéines nécessaires au fonctionnement de l'organisme et peuvent affecter la fonction de coagulation du sang, les caractéristiques sexuelles secondaires et la fonction cérébrale.
Les symptômes de la cirrhose du foie comprennent les suivants :des ecchymoses faciles peuvent survenir en raison d'une diminution de la production de facteurs de coagulation ; les sels biliaires peuvent se déposer sur la peau et provoquer des démangeaisons ; la gynécomastie ou l'hypertrophie des seins chez les hommes peuvent survenir en raison d'un déséquilibre des hormones sexuelles, en particulier d'une augmentation de l'estradiol ; l'impuissance (dysfonction érectile, ED), une faible libido et un rétrécissement des testicules sont dus à une diminution de la fonction des hormones sexuelles ; confusion et léthargie peuvent survenir si les niveaux d'ammoniac augmentent dans le sang (l'ammoniac est un déchet formé par le métabolisme des protéines et nécessite des cellules hépatiques normales pour l'éliminer); l'ascite (accumulation de liquide dans la cavité abdominale) se produit en raison d'une diminution de la production de protéines ; et une fonte musculaire peut survenir en raison d'une production réduite de protéines. De plus, il y a une augmentation de la pression dans le foie cirrhotique affectant le flux sanguin à travers le foie. Une pression accrue dans la veine porte ralentit le flux sanguin vers le foie et fait gonfler les vaisseaux sanguins. Des veines enflées (varices) se forment autour de l'estomac et de l'œsophage et présentent un risque de saignement.
 Un homme décrit ses douleurs abdominales à un médecin.
Un homme décrit ses douleurs abdominales à un médecin. Souvent, l'apparition d'une maladie du foie est progressive et il n'y a pas de symptôme spécifique qui amène la personne atteinte à consulter un médecin. La fatigue, la faiblesse et la perte de poids qui ne peuvent être expliquées doivent inciter à une visite médicale. La jaunisse ou la peau jaune n'est jamais normale et devrait inciter un professionnel de la santé à l'évaluer. Une fièvre persistante, des vomissements et des douleurs abdominales doivent également inciter à une évaluation médicale dès que possible.
Une surdose d'acétaminophène ou de Tylenol, qu'elle soit accidentelle ou intentionnelle, peut provoquer une insuffisance hépatique aiguë. Une évaluation et un traitement urgents sont nécessaires. Des antidotes pour protéger le foie peuvent être fournis, mais ne sont efficaces que lorsqu'ils sont utilisés en quelques heures. Sans cette intervention, une surdose d'acétaminophène peut entraîner une insuffisance hépatique. Les symptômes n'apparaissent qu'après des lésions hépatiques potentielles.
 Un homme boit de l'alcool avec une légende montrant une cirrhose alcoolique, une conséquence potentielle de l'abus d'alcool.
Un homme boit de l'alcool avec une légende montrant une cirrhose alcoolique, une conséquence potentielle de l'abus d'alcool. Le foie peut être endommagé de diverses façons. Les cellules peuvent devenir enflammées, par exemple, l'hépatite. Le flux biliaire peut être obstrué, par exemple une cholestase.
Le cholestérol ou les triglycérides peuvent s'accumuler, par exemple la stéatose. Le flux sanguin vers le foie peut être compromis. Le tissu hépatique peut être endommagé par des produits chimiques et des minéraux, ou infiltré par des cellules anormales, comme les cellules cancéreuses.
Abus d'alcool et maladie du foie : L'abus d'alcool est la cause la plus fréquente de maladie du foie en Amérique du Nord. L'alcool est directement toxique pour les cellules hépatiques et peut provoquer une inflammation du foie, appelée hépatite alcoolique. Dans l'abus chronique d'alcool, une accumulation de graisse se produit dans les cellules du foie, ce qui affecte leur capacité à fonctionner.
Cirrhose du foie (maladie du foie en phase terminale) : La cirrhose est un stade tardif de la maladie du foie. La cicatrisation du foie et la perte de cellules hépatiques fonctionnelles entraînent une défaillance du foie. Des quantités importantes de cellules hépatiques doivent être endommagées avant que l'organe du trou ne fonctionne plus.
 Un assortiment de flacons de médicaments sur ordonnance.
Un assortiment de flacons de médicaments sur ordonnance. Les cellules hépatiques peuvent devenir temporairement enflammées ou endommagées de façon permanente par l'exposition à des médicaments ou à des drogues. Certains médicaments ou drogues nécessitent une surdose pour causer des lésions hépatiques, tandis que d'autres peuvent causer des dommages même s'ils sont pris à la posologie prescrite.
Prendre des quantités excessives d'acétaminophène (Tylenol, Panadol) peut provoquer une insuffisance hépatique. C'est la raison pour laquelle des étiquettes d'avertissement existent sur de nombreux médicaments en vente libre contenant de l'acétaminophène et pourquoi les médicaments combinés narcotiques-acétaminophène sur ordonnance (par exemple, Vicodin, Lortab, Norco, Tylenol #3) limitent le nombre de comprimés à prendre dans un jour. Pour les patients souffrant d'une maladie hépatique sous-jacente ou ceux qui abusent de l'alcool, cette limite quotidienne est inférieure et l'acétaminophène peut être contre-indiqué chez ces personnes.
Statines sont des médicaments couramment prescrits pour contrôler les taux sanguins élevés de cholestérol. Même pris à la dose prescrite, une inflammation du foie peut survenir. Cette inflammation peut être détectée par des tests sanguins qui mesurent les enzymes hépatiques. L'arrêt du médicament entraîne généralement le retour à la normale de la fonction hépatique.
Niacine est un autre médicament utilisé pour contrôler les taux sanguins élevés de cholestérol, mais l'inflammation du foie avec ce médicament est liée à la dose prise. De même, les patients atteints d'une maladie hépatique sous-jacente peuvent être plus à risque de développer une maladie du foie en raison de médicaments tels que la niacine. Des études récentes ont montré que la niacine n'est peut-être pas aussi efficace qu'on le pensait auparavant pour contrôler l'hypercholestérolémie. Les patients qui prennent de la niacine peuvent vouloir voir leur professionnel de la santé déterminer si d'autres options de traitement peuvent être appropriées.
Autres médicaments peut provoquer une inflammation du foie, dont la plupart disparaîtront lorsque le médicament sera arrêté. Ceux-ci comprennent des antibiotiques tels que la nitrofurantoïne (Macrodantin, Furadantin, Macrobid), l'amoxicilline et l'acide clavulanique (Augmentin, Augmentin XR), la tétracycline (Sumycin) et l'isoniazide (INH, Nydrazid, Laniazid). Le méthotrexate (Rheumatrex, Trexall), un médicament utilisé pour traiter les maladies auto-immunes et les cancers, a divers effets secondaires, notamment une inflammation du foie pouvant entraîner une cirrhose. Le disulfirame (Antabuse) est utilisé pour traiter les alcooliques et peut provoquer une inflammation du foie.
Quelques remèdes à base de plantes et des quantités excessives de vitamines peuvent provoquer une hépatite, une cirrhose et une insuffisance hépatique. Les exemples incluent la vitamine A, le kava kava, le ma-huang et la consoude. De nombreux champignons sont toxiques pour le foie et manger des champignons non identifiés cueillis dans la nature peut être mortel.
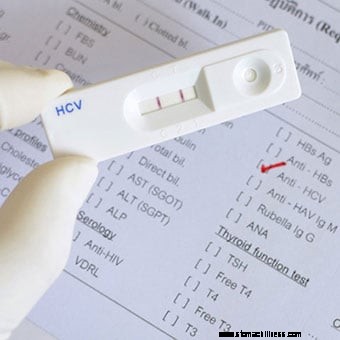 La cassette de test du virus de l'hépatite C (VHC) affiche une lecture positive (double bande rouge).
La cassette de test du virus de l'hépatite C (VHC) affiche une lecture positive (double bande rouge). Hépatite infectieuse
Le terme "hépatite" signifie inflammation, et les cellules du foie peuvent s'enflammer à cause d'une infection.
L'hépatite A est une infection virale qui se propage principalement par la voie fécale-orale lorsque de petites quantités de matières fécales infectées sont ingérées par inadvertance. L'hépatite A provoque une inflammation aiguë du foie qui disparaît généralement spontanément. Le vaccin contre l'hépatite A peut prévenir cette infection. Un lavage minutieux des mains, en particulier lors de la préparation des aliments, est le meilleur moyen de prévenir la propagation de l'hépatite A. Ceci est particulièrement important pour les travailleurs qui travaillent dans les industries de l'alimentation et de la restauration.
L'hépatite B se transmet par l'exposition à des fluides corporels (aiguilles de toxicomanes, sang contaminé et contact sexuel) et peut provoquer une infection aiguë, mais peut également évoluer pour provoquer une inflammation chronique (hépatite chronique) pouvant entraîner une cirrhose et un cancer du foie. Le vaccin contre l'hépatite B peut prévenir cette infection.
L'hépatite C provoque une hépatite chronique. Une personne infectée peut ne se souvenir d'aucune maladie aiguë. L'hépatite C se transmet par l'exposition à des fluides corporels (aiguilles de toxicomanes, sang contaminé et certaines formes de contact sexuel). L'hépatite C chronique peut entraîner une cirrhose et un cancer du foie. À l'heure actuelle, il n'existe aucun vaccin contre ce virus. Il est recommandé de tester toutes les personnes nées entre 1945 et 1965 pour les anticorps de l'hépatite C afin d'identifier les personnes qui ne savent pas qu'elles ont contracté la maladie. De nouveaux médicaments sont maintenant disponibles pour traiter et potentiellement guérir l'hépatite C.
L'hépatite D est un virus qui nécessite une infection concomitante par l'hépatite B pour survivre et se propage par l'exposition aux fluides corporels (aiguilles de toxicomanes, sang contaminé et contact sexuel).
L'hépatite E est un virus qui se transmet par l'exposition à des aliments et à de l'eau contaminés.
Stéatose hépatique non alcoolique (NASH stéatohépatite non alcoolique) décrit l'accumulation de graisse dans le foie qui peut provoquer une inflammation du foie et une diminution progressive de la fonction hépatique.
Hémochromatose L'hémachromatose (surcharge en fer) est un trouble métabolique qui entraîne des réserves de fer anormalement élevées dans l'organisme. L'excès de fer peut s'accumuler dans les tissus du foie, du pancréas et du cœur et peut entraîner une inflammation, une cirrhose, un cancer du foie et une insuffisance hépatique. L'hémachromatose est une maladie héréditaire.
Maladie de Wilson est une autre maladie héréditaire qui affecte la capacité du corps à métaboliser le cuivre. La maladie de Wilson peut entraîner une cirrhose et une insuffisance hépatique.
Maladie de Gilbert. Dans la maladie de Gilbert, il existe une anomalie du métabolisme de la bilirubine dans le foie. C'est une maladie courante qui touche jusqu'à 7 % de la population nord-américaine. Il n'y a aucun symptôme et il est généralement diagnostiqué accidentellement lorsqu'un taux élevé de bilirubine est détecté lors d'analyses sanguines de routine. La maladie de Gilbert est une affection bénigne et ne nécessite aucun traitement.
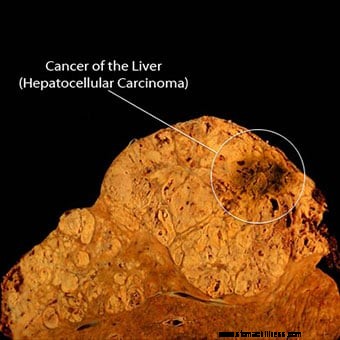 La photo montre une coupe longitudinale d'un foie atteint d'un cancer (carcinome hépatocellulaire).
La photo montre une coupe longitudinale d'un foie atteint d'un cancer (carcinome hépatocellulaire). Cancers. Les cancers primitifs du foie proviennent des structures et des cellules du foie. Deux exemples incluent le carcinome hépatocellulaire et le cholangiocarcinome.
Le cancer métastatique (cancer secondaire du foie) commence dans un autre organe et se propage au foie, généralement par la circulation sanguine. Les cancers courants qui se propagent au foie commencent dans les poumons, le sein, le gros intestin, l'estomac et le pancréas. La leucémie et le lymphome de Hodgkin peuvent également toucher le foie.
Anomalies du flux sanguin. Le syndrome de Budd Chiari est une maladie dans laquelle des caillots sanguins se forment dans la veine hépatique et empêchent le sang de quitter le foie. Cela peut augmenter la pression dans les vaisseaux sanguins du foie, en particulier la veine porte. Cette pression peut provoquer la mort des cellules hépatiques et entraîner une cirrhose et une insuffisance hépatique. Les causes du syndrome de Budd Chiari comprennent la polycythémie (nombre anormalement élevé de globules rouges), les maladies inflammatoires de l'intestin, la drépanocytose et la grossesse.
Insuffisance cardiaque congestive , où une mauvaise fonction cardiaque provoque une accumulation de liquide et de sang dans les grosses veines du corps, ce qui peut provoquer un gonflement et une inflammation du foie.
calculs biliaires . Normalement, la bile s'écoule du foie dans la vésicule biliaire et finalement dans l'intestin pour aider à la digestion des aliments. Si le flux de bile est obstrué, cela peut provoquer une inflammation dans le foie. Le plus souvent, les calculs biliaires peuvent provoquer une obstruction des canaux qui drainent la bile du foie.
Anomalies de l'ouverture de la voie biliaire dans l'intestin grêle (sphincter d'Oddi) peut entraîner des anomalies de l'écoulement de la bile. Le sphincter d'Oddi agit comme une "valve" qui permet à la bile de s'écouler du canal cholédoque vers l'intestin.
La cholangite biliaire primitive (PBC, anciennement appelée cirrhose biliaire primitive) et la cholangite sclérosante primitive peuvent entraîner une cicatrisation progressive des voies biliaires, entraînant leur rétrécissement, ce qui entraîne une réduction du flux de bile dans le foie. Finalement, des dommages et des cicatrices de l'architecture du foie se produisent, entraînant une insuffisance hépatique.
Étant donné que le foie est responsable des fonctions qui affectent tant d'autres organes du corps, une maladie et une insuffisance hépatiques peuvent entraîner des complications. Les exemples incluent :
Encéphalopathie hépatique : L'augmentation des niveaux d'ammoniac due à l'incapacité du foie à traiter et à métaboliser les protéines dans l'alimentation peut entraîner confusion, léthargie et coma.
Saignement anormal : Le foie est responsable de la fabrication des facteurs de coagulation du sang. Une diminution de la fonction hépatique peut entraîner un risque accru de saignement dans le corps.
Synthèse ou fabrication de protéines : les protéines fabriquées dans le foie sont les éléments constitutifs du fonctionnement de l'organisme. Le manque de protéines affecte de nombreuses fonctions corporelles.
Hypertension portale : Parce que le foie a un apport sanguin si important, les dommages au tissu hépatique peuvent augmenter la pression dans les vaisseaux sanguins du foie et affecter négativement le flux sanguin vers d'autres organes. Cela peut provoquer un gonflement de la rate et le développement de varices ou de veines gonflées dans le tractus gastro-intestinal, de l'œsophage (varices œsophagiennes) et de l'estomac à l'anus (elles sont différentes des veines gonflées des hémorroïdes).
 Un médecin explique les risques et les problèmes d'une maladie du foie à un patient.
Un médecin explique les risques et les problèmes d'une maladie du foie à un patient. Certaines maladies du foie sont potentiellement évitables et sont associées à des choix de mode de vie. Les maladies du foie liées à l'alcool sont dues à une consommation excessive et constituent la cause évitable la plus fréquente de maladie du foie.
Hépatite B est une infection virale qui se transmet le plus souvent par l'échange de fluides corporels (par exemple, rapports sexuels non protégés, partage de matériel d'injection de drogue non stérilisé, utilisation de matériel non stérilisé pour les tatouages ou le perçage corporel).
Maladie héréditaire du foie peut être transmis génétiquement de génération en génération. Les exemples incluent la maladie de Wilson (anomalies du métabolisme du cuivre) et l'hémochromatose (surcharge en fer).
Exposition chimique peut endommager le foie en irritant les cellules hépatiques entraînant une inflammation (hépatite), une réduction du flux de bile dans le foie (cholestase), une accumulation de triglycérides (stéatose). Les produits chimiques tels que les stéroïdes anabolisants, le chlorure de vinyle et le tétrachlorure de carbone peuvent provoquer des cancers du foie.
Acétaminophène (Tylenol) le surdosage est une cause fréquente d'insuffisance hépatique. Il est important de revoir les directives posologiques pour tous les médicaments en vente libre et de demander conseil à votre professionnel de la santé ou à votre pharmacien pour savoir quelle quantité de médicament peut être prise en toute sécurité. Bien que les médicaments en vente libre soient relativement sûrs, ils peuvent entraîner des complications directement ou en interaction avec des médicaments sur ordonnance.
Médicaments peut irriter les vaisseaux sanguins du foie provoquant un rétrécissement ou la formation de caillots sanguins (thrombose). Les pilules contraceptives peuvent provoquer une thrombose de la veine hépatique, en particulier chez les fumeurs.
 Une collection d'échantillons de tests sanguins, un médecin effectuant une biopsie du foie sur une patiente et un médecin examinant CAT numériser des images d'un abdomen humain.
Une collection d'échantillons de tests sanguins, un médecin effectuant une biopsie du foie sur une patiente et un médecin examinant CAT numériser des images d'un abdomen humain. Le diagnostic précis de la maladie du foie implique une anamnèse et un examen physique effectués par un professionnel de la santé. Comprendre les symptômes et les facteurs de risque du patient pour la maladie du foie aidera à orienter les tests de diagnostic qui pourraient être envisagés.
Parfois, l'histoire est difficile, en particulier chez les patients qui abusent de l'alcool. Ces patients ont tendance à minimiser leur consommation, et ce sont souvent les membres de la famille qui peuvent fournir les bonnes informations.
Les maladies du foie peuvent avoir des signes physiques qui affectent presque tous les systèmes du corps, y compris le cœur, les poumons, l'abdomen, la peau, le cerveau et les fonctions cognitives, ainsi que d'autres parties du système nerveux. L'examen physique nécessite souvent une évaluation de tout le corps. Les tests sanguins aident à évaluer l'inflammation et la fonction du foie. Les tests sanguins spécifiques de la fonction hépatique comprennent l'AST et l'ALT (produits chimiques transaminases libérés lors de l'inflammation des cellules hépatiques), la GGT et la phosphatase alcaline (produits chimiques libérés par les cellules tapissant les voies biliaires), la bilirubine et les taux de protéines et d'albumine. D'autres tests sanguins peuvent être envisagés, notamment :
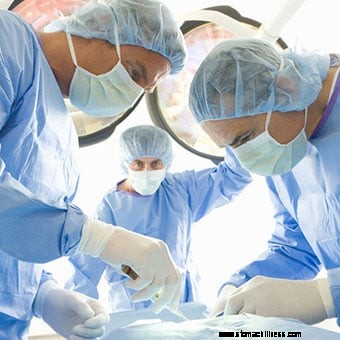 Une équipe chirurgicale opère un patient.
Une équipe chirurgicale opère un patient. Chaque maladie du foie aura son propre régime de traitement spécifique. Par exemple, l'hépatite A nécessite des soins de soutien pour maintenir l'hydratation pendant que le système immunitaire du corps combat et résout l'infection. Les patients atteints de calculs biliaires peuvent nécessiter une intervention chirurgicale pour retirer la vésicule biliaire. D'autres maladies peuvent nécessiter des soins médicaux à long terme pour contrôler et minimiser les conséquences de leur maladie.
Chez les personnes atteintes de cirrhose et d'une maladie hépatique en phase terminale, des médicaments peuvent être nécessaires pour contrôler la quantité de protéines absorbées dans l'alimentation. Le foie affecté par la cirrhose peut ne pas être en mesure de métaboliser les déchets, ce qui entraîne des taux élevés d'ammoniaque dans le sang et une encéphalopathie hépatique (léthargie, confusion, coma). Un régime pauvre en sodium et des diurétiques (diurétiques) peuvent être nécessaires pour minimiser la rétention d'eau.
Chez les personnes présentant de grandes quantités de liquide d'ascite (liquide accumulé dans la cavité abdominale), l'excès de liquide peut devoir être occasionnellement retiré avec une aiguille et une seringue (paracentèse). À l'aide d'un anesthésique local, une aiguille est insérée à travers la paroi abdominale et le liquide est prélevé. Le liquide d'ascite peut s'infecter spontanément et la paracentèse peut également être utilisée comme test de diagnostic à la recherche d'une infection.
Une intervention chirurgicale peut être nécessaire pour traiter l'hypertension portale et minimiser le risque de saignement. La transplantation hépatique est la dernière option pour les patients dont le foie a échoué.
À l'exception des calculs biliaires et de certaines infections virales telles que l'hépatite A, C et la mononucléose infectieuse, la plupart des maladies du foie sont gérées et non guéries. La maladie du foie peut évoluer vers la cirrhose et l'insuffisance hépatique. Les complications associées peuvent inclure un risque accru de saignement et d'infection, de malnutrition et de perte de poids, et une diminution de la fonction cognitive. Certaines maladies du foie sont associées à un risque accru de développer un cancer du foie.
 Vaccin contre l'hépatite, verser un verre de vin et des aliments sains, un régime alimentaire et de l'exercice.
Vaccin contre l'hépatite, verser un verre de vin et des aliments sains, un régime alimentaire et de l'exercice.  Experts locaux. Dirigeants nationaux.
Experts locaux. Dirigeants nationaux.
 L'IMC des adolescents lié au risque de cancer du côlon
L'IMC des adolescents lié au risque de cancer du côlon
 Diagnostic et traitement des nanotechnologies et du COVID-19
Diagnostic et traitement des nanotechnologies et du COVID-19
 Tests utilisés pour le diagnostic du RGO
Tests utilisés pour le diagnostic du RGO
 13 outils pour rester en bonne santé en voyage
13 outils pour rester en bonne santé en voyage
 L'hypertension conduit-elle toujours à un COVID-19 sévère ?
L'hypertension conduit-elle toujours à un COVID-19 sévère ?
 Risque réduit d'occlusion intestinale grâce à une chirurgie moins invasive :étude
Dernières nouvelles sur la digestion Lorsque la greffe de rein échoue, il est préférable de réessayer Ne laissez pas les brûlures destomac ruiner votre festin de vacances La demande de greffe de foie
Risque réduit d'occlusion intestinale grâce à une chirurgie moins invasive :étude
Dernières nouvelles sur la digestion Lorsque la greffe de rein échoue, il est préférable de réessayer Ne laissez pas les brûlures destomac ruiner votre festin de vacances La demande de greffe de foie
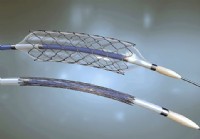 Combien de temps pouvez-vous laisser un stent biliaire ?
Quest-ce quun stent biliaire ? Un stent biliaire est un tube placé chirurgicalement pour maintenir le canal biliaire ouvert. Un stent biliaire est un tube en plastique ou en métal inséré dans un c
Combien de temps pouvez-vous laisser un stent biliaire ?
Quest-ce quun stent biliaire ? Un stent biliaire est un tube placé chirurgicalement pour maintenir le canal biliaire ouvert. Un stent biliaire est un tube en plastique ou en métal inséré dans un c
 le pâté chinois – réinventé
Ah, Berger Tarte . Le classique australien rustique sur lequel nous pouvons toujours compter. Ce nest pas nimporte quelle vieille recette de secours, cependant. Cest votre nouveau favori compatible S
le pâté chinois – réinventé
Ah, Berger Tarte . Le classique australien rustique sur lequel nous pouvons toujours compter. Ce nest pas nimporte quelle vieille recette de secours, cependant. Cest votre nouveau favori compatible S