Esofagitis feiten
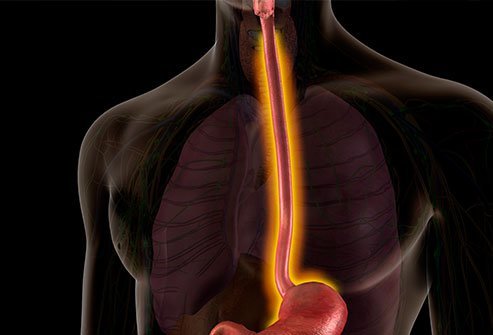
Slokdarmontsteking of een ontstoken slokdarmsymptomen zijn onder meer heesheid, zweertjes in de mond en slechte adem.
- Esofagitis wordt gedefinieerd als een ontsteking van de slokdarm, de buis die de keel met de maag verbindt.
- Tekenen en symptomen van oesofagitis zijn onder meer:
- Moeilijk en/of pijnlijk slikken
- Het gevoel dat voedsel vast komt te zitten tijdens het slikken
- Maagzuur
- Zure reflux
- Onaangename smaak in de mond
- Keelpijn
- Heesheid
- Hoest
- Zwellingen in de mond
- Misselijkheid
- Overgeven
- Buikpijn
- Indigestie
- Pijn op de borst
- Slechte adem.
- Er worden verschillende beoordelingssystemen gebruikt om de ernst van oesofgitis te beoordelen. Het meest gebruikte systeem is het Los Angeles Classification System, dat vier graden opsomt.
- Graad A
- Graad B
- Graad C
- Graad D
- Slokdarmontsteking kan worden veroorzaakt door infectie, irritatie van de slokdarm of ontsteking van het slijmvlies van de slokdarm.
- Er zijn verschillende soorten oesofagitis, bijvoorbeeld:
- Reflux-oesofagitis
- Infectieuze oesofagitis
- Barrett's slokdarm
- Eosinofiele oesofagitis
- Behçet-syndroom (ook wel de ziekte van Behçet genoemd)
- Graft-versus-host-ziekte
- Kanker-oesofagitis
- Tests om oesofagitis te helpen diagnosticeren zijn onder meer oesofagogastroduodenoscopie (EGD), slokdarmmanometrie en een bovenste GI-reeks of bariumzwaluw.
- De behandeling van oesofagitis hangt af van de oorzaak. Het kan worden behandeld met:.
- Dieet- en levensstijlveranderingen
- Medicijnen
- Endoscopy
- De slokdarm strekken (verwijden)
- Chirurgie
- Dieet kan vaak helpen de symptomen van oesofagitis te verminderen. Het GERD-dieet is gericht op het verminderen van zure reflux, de belangrijkste oorzaak van oesofagitis.
- Complicaties van oesofagitis zijn onder meer bloedingen, zweren, chronische littekens, moeilijk of pijnlijk slikken en ondervoeding. Barrett-slokdarm is een complicatie die het risico op slokdarmkanker verhoogt .
- Een gastro-enteroloog, een specialist in aandoeningen van het maagdarmkanaal, behandelt oesofagitis.
- De prognose voor oesofagitis hangt af van de onderliggende oorzaak. Slokdarmontsteking veroorzaakt door infectie of ontsteking is over het algemeen te behandelen en de meeste mensen kunnen volledig herstellen. Slokdarmontsteking veroorzaakt door reflux kan vaak terugkeren. Veel mensen met GERD ontwikkelen de slokdarm van Barrett, wat het risico op kanker verhoogt. . De vooruitzichten voor patiënten met eosinofiele oesofagitis zijn gunstig. Het is een chronische, terugkerende aandoening, maar meestal niet levensbedreigend. Achalasie is progressief, maar behandelbaar.
Wat is eosinofiele oesofagitis?
Eosinofiele oesofagitis is een inflammatoire aandoening van de slokdarm die zowel kinderen als volwassenen treft, en meer mannen dan vrouwen. Eosinofiele gastro-enteritis kan het gevolg zijn van een allergie voor een nog onbekend voedselallergeen. Het belangrijkste symptoom bij volwassenen met eosinofiele oesofagitis is dysfagie (slikproblemen). voor vast voedsel.
Klik voor meer symptomen, oorzaken en behandelingen voor slikproblemen »
Wat is oesofagitis?
Esophagitis beschrijft een ontsteking van de slokdarm, de buis die de keel met de maag verbindt. Er zijn verschillende soorten oesofagitis, afhankelijk van de oorzaak. Slokdarmontsteking kan worden veroorzaakt door infectie, irritatie van de slokdarm of ontsteking van het slijmvlies van de slokdarm.
Wat zijn de tekenen en symptomen van oesofagitis?
Symptomen van oesofagitis zijn onder meer:
- Slechte adem (halitose)
- Het gevoel dat voedsel vastloopt tijdens het slikken
- Moeilijk en/of pijnlijk slikken
- Pijn in het midden van de borstkas, vaak uitstralend naar de rug, meestal geassocieerd met slikken of kort na een maaltijd.
- Een onaangename smaak in de mond
- Indigestie
- Maagzuur
- Zure reflux
- Keelpijn
- Heesheid
- Hoest
- Zwellingen in de mond
- Misselijkheid
- Overgeven
- Buikpijn of indigestie
Wat veroorzaakt oesofagitis? Wat is dysfasie?
Slokdarmontsteking kan worden veroorzaakt door infectie of irritatie van de slokdarm.
Infecties van de slokdarm kunnen worden veroorzaakt door bacteriën, virussen of schimmels, waaronder:
- Kandida , een schimmelinfectie. Dit komt vaker voor bij patiënten met een verzwakt immuunsysteem, zoals patiënten met diabetes, hiv/aids, patiënten die chemotherapie ondergaan of mensen die antibiotica of steroïden gebruiken.
- Herpes, een virale infectie. Het kan zich in de slokdarm ontwikkelen wanneer het immuunsysteem van het lichaam zwak is.
Een van de belangrijkste oorzaken van slokdarmirritatie is reflux van maagzuur. Er zijn verschillende oorzaken voor reflux:
- GERD (gastro-oesofageale refluxziekte): zwakte of disfunctie van de spier die de maag gesloten houdt (onderste slokdarmsfincter) kan ervoor zorgen dat maagzuur in de slokdarm lekt (zure reflux), wat irritatie van de binnenwand veroorzaakt. Ook wel GERD-oesofagitis genoemd - in ernstige gevallen kan het erosieve oesofagitis worden (dit kan ook worden aangeduid als ulceratieve oesofagitis).
- Overgeven: wanneer braken frequent of chronisch is, kan dit leiden tot zuurschade aan de slokdarm. Overmatig of krachtig braken kan kleine scheurtjes in de binnenwand van de slokdarm veroorzaken (een zeldzame aandoening die het Mallory-Weiss-syndroom [MWS] wordt genoemd), wat tot verdere schade kan leiden.
- Hiatale hernia: Deze afwijking treedt op wanneer een deel van de maag boven het middenrif beweegt en een klein abnormaal zakje produceert, of hiatale hernia, wat kan leiden tot overmatige zure terugvloeiing in de slokdarm.
- Achalasie: Dit is een aandoening waarbij het onderste uiteinde van de slokdarm niet normaal opengaat, waardoor voedsel in de slokdarm kan blijven steken of wordt uitgebraakt. Mensen met achalasie hebben een hoger dan normaal risico op slokdarmkanker.
Medische behandelingen voor andere problemen kunnen ook slokdarmirritatie veroorzaken.
Chirurgie, waaronder bepaalde soorten bariatrische (gewichtsverlies) chirurgie, kan leiden tot een verhoogd risico op oesofagitis. Medicijnen zoals aspirine en andere ontstekingsremmende medicijnen kunnen het slijmvlies van de slokdarm irriteren en een verhoogde zuurproductie in de maag veroorzaken, wat kan leiden tot zure terugvloeiing.
Door geneesmiddelen veroorzaakte oesofagitis treedt op wanneer grote pillen worden ingenomen met te weinig water of vlak voor het slapengaan en ze oplossen en vast komen te zitten in de slokdarm, wat irritatie veroorzaakt. Bestraling van de borstkas (thorax), voor de behandeling van kanker, kan brandwonden veroorzaken die leiden tot littekens en ontsteking van de slokdarm.
Andere oorzaken van slokdarmirritatie:
- Inslikken van vreemd materiaal of giftige stoffen
- Diëten met veel zure voedingsmiddelen of overmatige cafeïne
- Roken
Wat zijn de graden van oesofagitis?
Er zijn een aantal beoordelingssystemen die worden gebruikt om de ernst van de ziekte te beoordelen. Het classificatiesysteem van Los Angeles wordt het meest gebruikt.
Los Angeles Classificatiesysteem beoordeelt reflux-oesofagitis:
- Graad A: Een (of meer) slijmvliesbreuk niet langer dan 5 mm die zich niet uitstrekt tussen de toppen van twee slijmvliesplooien
- Graad B: Een (of meer) mucosale breuk van meer dan 5 mm lang die zich niet uitstrekt tussen de toppen van twee mucosale plooien
- Graad C: Een (of meer) mucosale breuk die continu is tussen de toppen van twee of meer mucosale plooien maar die minder dan 75% van de omtrek omvat
- Graad D: Een (of meer) mucosale breuk die ten minste 75% van de slokdarmomtrek omvat
In het verleden werd het Savary-Miller-classificatiesysteem op grotere schaal gebruikt, maar het classificatiesysteem van Los Angeles wordt als grondiger beschouwd.
Wat zijn de soorten oesofagitis?
Er zijn verschillende soorten oesofagitis.
- Reflux-oesofagitis wordt veroorzaakt door een terugvloeiing van maagzuur in de slokdarm. Dit kan leiden tot erosieve oesofagitis.
- Infectieuze oesofagitis wordt veroorzaakt door bacteriën, virussen of schimmels.
- Barrett-slokdarm is het gevolg van een onbehandelde ontsteking van de slokdarm die veranderingen kan veroorzaken in het type cellen dat de binnenbekleding (slijmvlies) van de slokdarm vormt. Barrett's slokdarm verhoogt het risico op slokdarmkanker.
- Eosinofiele oesofagitis is een ontsteking van de slokdarm als gevolg van een toename van het aantal van een bepaald type witte bloedcellen (eosinofielen) in het slijmvlies van de slokdarmwand. Het wordt beschouwd als een allergische/immuunziekte. Dit leidt tot dysmotiliteit van de slokdarm (de spieren werken niet goed om voedsel er doorheen te bewegen) en moeilijk slikken. Oorzaken van eosinofiele oesofagitis zijn onder meer voedselallergieën, gastro-oesofageale refluxziekte (GERD), parasitaire ziekten of inflammatoire darmaandoeningen.
- Behçet-syndroom (ook wel de ziekte van Behçet genoemd) is een vorm van vasculitis die zweren in de mond, slokdarm en andere delen van het lichaam kan veroorzaken. Deze ziekte is zeldzaam in de VS
- Graft-versus-host-ziekte is een complicatie die kan optreden na een transplantatie (meestal beenmergtransplantatie) wanneer de nieuw getransplanteerde cellen het lichaam van de ontvanger aanvallen. Bij deze aandoening kan oesofagitis optreden.
- Kanker-oesofagitis kan een symptoom zijn van kanker van de slokdarm of uitgezaaide kanker (kanker die in een ander deel van het lichaam is begonnen en zich vervolgens naar de slokdarm verspreidt).
Met welke procedures of tests wordt oesofagitis vastgesteld?
Een gastro-enteroloog kan gespecialiseerde tests bestellen om de oorzaak en de omvang van de oesofagitis te zoeken. Deze tests omvatten:
- Esophagogastroduodenoscopie (EGD): Een endoscoop wordt gebruikt om direct de slokdarm, maag en het eerste deel van de darmen te onderzoeken. Daarnaast kunnen weefselmonsters worden genomen (biopsie) om de ernst van de beschadiging van de slokdarm te beoordelen.
- Slokdarmmanometrie :deze test wordt gebruikt om de druk in het onderste deel van de slokdarm te meten. Een dunne, drukgevoelige buis wordt door de mond of neus in de maag geleid, die vervolgens langzaam terug in de slokdarm wordt getrokken. Patiënten wordt gevraagd te slikken en de druk van de spiercontracties wordt gemeten langs verschillende delen van de buis.
- Hogere GI-serie of bariumzwaluw is een test waarbij röntgenfoto's van de slokdarm worden gemaakt na het drinken van een bariumoplossing. Barium bedekt de bekleding van de slokdarm en lijkt wit op een röntgenfoto en kan de locatie en omvang van de schade aan de slokdarm aantonen.
Is oesofagitis pijnlijk? Welke behandelingen zijn beschikbaar voor pijn?
Veel vrij verkrijgbare medicijnen kunnen maagzuur helpen neutraliseren en op korte termijn verlichting bieden voor de pijn van oesofagitis veroorzaakt door zure reflux. Gebruik deze medicijnen niet langdurig. Raadpleeg een arts als de symptomen langer dan twee weken aanhouden.
Pijnstillers en medicijnen die ontstekingen verminderen, zoals corticosteroïden, kunnen worden gebruikt als aanvulling op de behandeling van elke ontstekingsoorzaak van oesofagitis.
Is er een dieet dat slokdarmpijn verzacht?
Dieet is vaak een sleutel tot het verminderen van de symptomen van oesofagitis. Het GERD-dieet is gericht op het verminderen van zure reflux, de belangrijkste oorzaak van oesofagitis.
Voedingsmiddelen die de symptomen van oesofagitis verzachten
- Eet vetarme, eiwitrijke maaltijden
- Eet vaker kleinere maaltijden
- Eet zacht voedsel dat licht verteerbaar is
Eten en drinken die de symptomen van oesofagitis verergeren
- Vermijd vet voedsel
- Vermijd pittig eten
- Vermijd zure voedingsmiddelen en dranken zoals citrusvruchten en tomaten
- Vermijd voedingsmiddelen die brandend maagzuur kunnen veroorzaken of verergeren, waaronder chocolade, munt, uien of knoflook
- Stop met eten voordat je je vol voelt
- Vermijd koffie of thee (zelfs cafeïnevrij), alcohol en frisdrank
Welke veranderingen in levensstijl helpen de symptomen van GERD en oesofagitis te verlichten?
Veranderingen in levensstijl die de symptomen van GERD en oesofagitis kunnen verlichten, zijn onder meer:
- Stop met roken
- Blijf rechtop tijdens het eten en ongeveer 2-3 uur daarna
- Neem kleine hapjes en kauw langzaam op het voedsel
- Vermijd eten binnen 3 uur voor het slapen gaan of liggen
- Verhoog het hoofdeinde van het bed 4 tot 6 inch (plaats blokken of een schuimwig onder het hoofdeinde van het bed)
- Afvallen
- Draag losse kleding
- Vermijd aspirine of niet-steroïde anti-inflammatoire geneesmiddelen (NSAID's) zoals ibuprofen (Advil, Motrin) of naproxen (Aleve)
Wat zijn de medische behandelingen voor oesofagitis?
Behandeling voor oesofagitis hangt af van de oorzaak.
- Slokdarmontsteking veroorzaakt door een infectie wordt behandeld met medicijnen om de infectie te genezen.
- Esofagitis veroorzaakt door zure reflux of GERD, de aandoening wordt behandeld met medicijnen om de zuurproductie te verminderen of te blokkeren, bijvoorbeeld medicijnen tegen brandend maagzuur zoals H2-blokkers of protonpompremmers (PPI's).
- Esofagitis als gevolg van een medische ingreep moet mogelijk gedurende lange tijd zuurremmende medicijnen gebruiken.
- Esofagitis als gevolg van het nemen van medicijnen kan veranderingen in zijn / haar medicijnen nodig hebben. Raadpleeg uw arts voordat u stopt of verandert van medicatie.
Als oesofagitis vroeg genoeg wordt gediagnosticeerd, zijn medicijnen en veranderingen in voeding of levensstijl vaak voldoende om het lichaam te laten genezen. Als de schade ernstig is of leidt tot littekenweefsel, waardoor slikken moeilijk wordt, kunnen meer ingrijpende behandelingen nodig zijn.
- Endoscopy kan worden gebruikt om vastzittende pilfragmenten, voedsel of vreemde lichamen in de slokdarm te verwijderen. Rekken (dilatatie) van de slokdarm kan ook worden gedaan als onderdeel van de endoscopieprocedure.
- Een operatie kan nodig zijn om beschadigde delen van de slokdarm te verwijderen. In het geval van de Barrett-slokdarm, waar het risico op kanker groter is, kan een operatie de voorkeursbehandeling zijn.
- Eosinofiele oesofagitis wordt behandeld met zacht rekken van de slokdarm (dilatatie) en medicijnen om het aantal witte bloedcellen (eosinofielen) in het slijmvlies van de slokdarm te verminderen.
- Achalasie kan worden behandeld met strekken van de slokdarm (dilatatie) wanneer orale medicatie de symptomen niet verbetert.
Wat zijn de complicaties van oesofagitis?
Indien onbehandeld, kan oesofagitis veroorzaakt door GERD leiden tot bloedingen, zweren en chronische littekens. Deze littekens kunnen de slokdarm vernauwen en uiteindelijk het slikken belemmeren.
Een belangrijke complicatie die optreedt bij een aanzienlijk deel van de mensen met chronische of langdurige GERD, is de slokdarm van Barrett, die het risico op slokdarmkanker verhoogt. Een zeer klein aantal van degenen die Barrett's slokdarm ontwikkelen, zullen oesofageale adenocarcinoom ontwikkelen.
Ernstige oesofagitis kan leiden tot moeilijk of pijnlijk slikken en ondervoeding.
Hoe lang duurt het voordat oesofagitis geneest? Kan het worden genezen?
- De prognose van oesofagitis hangt vaak af van de onderliggende oorzaak.
- Esofagitis veroorzaakt door infectie of ontsteking is over het algemeen te behandelen met medicijnen, dieet- of gedragsveranderingen en in sommige gevallen een operatie. De meeste mensen kunnen volledig herstellen, terwijl sommigen chronische ontstekingen hebben die onder controle kunnen worden gehouden met langdurige medische behandeling.
- Esofagitis veroorzaakt door reflux, hoewel vaak beheersbaar, kan vaak terugkeren. Veel mensen met reflux hebben medicatie of andere behandelingen nodig om terugval te voorkomen.
- Een aanzienlijk percentage van de mensen met GERD ontwikkelt Barrett's slokdarm. Zeer weinig patiënten met Barrett-slokdarm ontwikkelen kanker. Een gastro-enteroloog moet degenen met een Barrett-slokdarm controleren.
- De vooruitzichten voor mensen met eosinofiele oesofagitis zijn gunstig. Het is een chronische, terugkerende aandoening, maar meestal niet levensbedreigend. Behandelingen evolueren met behulp van verschillende immuunmodulatoren om de allergie-achtige reacties te verminderen.
- Achalasie is een progressieve, maar behandelbare aandoening. Een gastro-enteroloog moet patiënten nauwlettend volgen. Een klein aantal personen met achalasie kan hierdoor plaveiselcelkanker (carcinoom) ontwikkelen.
Welke specialismen van artsen behandelen oesofagitis?
Een eerstelijnszorgverlener (PCP), zoals een specialist in huisartsgeneeskunde, een internist of een kinderarts, kan in eerste instantie de diagnose oesofagitis stellen. Als u verdere behandeling nodig heeft, wordt u waarschijnlijk doorverwezen naar een gastro-enteroloog, een specialist in aandoeningen van het spijsverteringsstelsel.
Kan oesofagitis worden voorkomen?
Sommige soorten oesofagitis kunnen worden voorkomen.
- Esofagitis veroorzaakt door GERD kan worden voorkomen door veranderingen in levensstijl en dieet.
- Een goede mondhygiëne kan helpen bij het voorkomen van oesofagitis veroorzaakt door de Candida gist.
- Neem alle pillen in met veel water en rechtop.
 Slokdarmontsteking of een ontstoken slokdarmsymptomen zijn onder meer heesheid, zweertjes in de mond en slechte adem.
Slokdarmontsteking of een ontstoken slokdarmsymptomen zijn onder meer heesheid, zweertjes in de mond en slechte adem. Leverfunctietesten (normale, lage en hoge waarden en resultaten)
Leverfunctietesten (normale, lage en hoge waarden en resultaten)
 Thiopurines kunnen helpen bij het stoppen van virale replicatie bij menselijke coronavirussen
Thiopurines kunnen helpen bij het stoppen van virale replicatie bij menselijke coronavirussen
 Nieuw IBS-medicijn verlicht maagpijn en diarree voor sommigen:onderzoek
Nieuw IBS-medicijn verlicht maagpijn en diarree voor sommigen:onderzoek
 Onderzoekers hopen dat een bloedtest die fibromyalgie nauwkeurig diagnosticeert, binnen vijf jaar beschikbaar kan zijn
Onderzoekers hopen dat een bloedtest die fibromyalgie nauwkeurig diagnosticeert, binnen vijf jaar beschikbaar kan zijn
 Overconsumptie van zout is slecht, zelfs voor je darmflora
Overconsumptie van zout is slecht, zelfs voor je darmflora
 Recept met aardbeien en macadamia-chocoladeschors
Recept met aardbeien en macadamia-chocoladeschors
 Wat zijn probiotica? Wat is de beste probiotica? Hoe neem je ze?
Definitie Inhoudsopgave 1 Definitie 2 Probioticabronnen 3 Probiotica-onderzoek 4 redenen om probiotica te nemen 5 Zijn probiotica goed voor u 5.1 Voordelen 5.2 Opmerking 6 Wat is het beste
Wat zijn probiotica? Wat is de beste probiotica? Hoe neem je ze?
Definitie Inhoudsopgave 1 Definitie 2 Probioticabronnen 3 Probiotica-onderzoek 4 redenen om probiotica te nemen 5 Zijn probiotica goed voor u 5.1 Voordelen 5.2 Opmerking 6 Wat is het beste
 Geen voedsel is veilig, de meest gemaakte winkelfout
“AUW!” Ik schreeuwde. Ik zei toch dat het te warm was, zei mijn moeder. Hoe vaak heb ik niet geluisterd en mezelf verbrand? Veel. Nu ben ik wat ouder, een beetje wijzer (niet veel), maar genoeg om
Geen voedsel is veilig, de meest gemaakte winkelfout
“AUW!” Ik schreeuwde. Ik zei toch dat het te warm was, zei mijn moeder. Hoe vaak heb ik niet geluisterd en mezelf verbrand? Veel. Nu ben ik wat ouder, een beetje wijzer (niet veel), maar genoeg om
 De verschillende subtypes van IBS
Heb je ontdekt dat je IBS heel anders is dan die van je vriend? Of dat de verhalen waarover je op internet leest niet altijd op jouw leven lijken? Dat komt omdat IBS op zoveel verschillende manieren k
De verschillende subtypes van IBS
Heb je ontdekt dat je IBS heel anders is dan die van je vriend? Of dat de verhalen waarover je op internet leest niet altijd op jouw leven lijken? Dat komt omdat IBS op zoveel verschillende manieren k