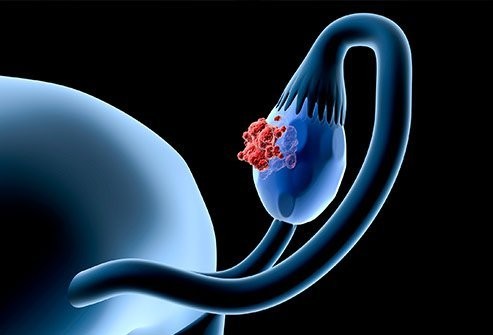
 Рак яичников обычно не вызывает ранних симптомов и признаков.
Рак яичников обычно не вызывает ранних симптомов и признаков.Рак яичников может не вызывать каких-либо специфических симптомов, особенно на ранних стадиях. Когда это действительно вызывает симптомы, они могут быть неспецифическими и расплывчатыми. Симптомы могут включать:
Другие признаки и симптомы могут включать одышку, отек ног и боль в животе или тазу. Усталость может присутствовать, но это считается еще одним неспецифическим симптомом.
Узнайте больше о симптомах и признаках рака яичников »
 Симптомы рака яичников включают вздутие живота или чувство давления, боль в животе или тазу, частое мочеиспускание и ощущение быстро наполняется во время еды.
Симптомы рака яичников включают вздутие живота или чувство давления, боль в животе или тазу, частое мочеиспускание и ощущение быстро наполняется во время еды.
Термин рак яичников включает несколько различных типов рака (неконтролируемое деление аномальных клеток, которые могут образовывать опухоли), которые возникают из клеток яичника. Чаще всего опухоли возникают из эпителия или выстилающих клеток яичника. К ним относятся эпителиальный яичник (из клеток на поверхности яичника), фаллопиевы трубы и первичный перитонеальный (подкладка внутри живота, которая покрывает многие органы брюшной полости) рак. Все это считается одним болезненным процессом. Существует также сущность, называемая опухолью яичников с низким злокачественным потенциалом; эти опухоли имеют некоторые микроскопические признаки рака, но не имеют тенденции к распространению, как типичный рак.
В яичниках также встречается меньше распространенных форм рака яичников, включая герминогенные опухоли. и опухоли стромы полового тяжа . Все эти заболевания, а также их лечение будут обсуждаться.
Эпителиальный рак яичников (ЭРЯ) или карцинома яичников составляют большинство (85-90%) всех видов рака яичников. Обычно считается, что это один из трех типов рака, которые включают рак яичников, фаллопиевых труб и первичный рак брюшины (выстилающие ткани таза и брюшной полости). Все три типа опухолей ведут себя и лечатся одинаково. Четыре наиболее распространенных типа опухолевых клеток при эпителиальном раке яичников:серозный, муцинозный, светлоклеточный и эндометриоидный. Эти виды рака возникают из-за изменений ДНК в клетках, которые приводят к развитию рака. Серозно-клеточный тип является наиболее распространенным типом. В настоящее время считается, что многие из этих видов рака на самом деле исходят из слизистой оболочки фаллопиевой трубы, и меньше из них из клеток на поверхности яичника или брюшины. Однако часто бывает трудно определить источники этих видов рака, когда они обнаруживаются на поздних стадиях, что встречается очень часто.
Опухоли яичников с низким злокачественным потенциалом (OLMPT; ранее называвшиеся пограничными опухолями) составляют около 15% ЭРЯ. Чаще всего это серозные или муцинозные клетки. Они часто превращаются в большие массы, которые могут вызывать симптомы, но лишь изредка дают метастазы, то есть распространяются на другие области. Часто удаление опухоли даже на более поздних стадиях может быть излечением.
Герминогенные опухоли возникают из половых клеток яичника. Эти опухоли встречаются редко и чаще всего встречаются у подростков или молодых женщин. Этот тип опухоли включает различные категории:дисгерминомы, опухоли желточного мешка, эмбриональные карциномы, полиэмбриомы, негестационные хориокарциномы, незрелые тератомы и опухоли смешанных зародышевых клеток.
Другая категория опухолей яичников — опухоли стромы полового тяжа. Они возникают из поддерживающих тканей внутри самого яичника. Как и в случае с герминогенными опухолями, они встречаются редко. Эти виды рака исходят из различных типов клеток яичника. Они встречаются гораздо реже, чем эпителиальные опухоли. Стромальный рак яичников (гормонпродуцирующие опухоли) включает гранулезо-стромальные опухоли и опухоли из клеток Сертоли-Лейдига.
По данным Национального института рака (NCI), ежегодно регистрируется более 22 000 случаев рака яичников и почти 14 000 смертей от этого состояния. Подавляющее большинство случаев являются EOC и обнаруживаются на стадии 3 или позже, что означает, что рак распространился за пределы таза или в лимфатические узлы. В основном это связано с отсутствием определенных симптомов и признаков на ранних стадиях роста рака. Примерно у 1,2% женщин в какой-то момент жизни будет диагностирован рак яичников, поэтому это относительно редко. Средний возраст постановки диагноза составляет 63 года. Однако примерно 25% случаев диагностируются в возрасте от 35 до 54 лет. У женщин европеоидной расы самый высокий уровень диагностики. Показатели заболеваемости раком яичников в США за последние 10 лет несколько снизились, примерно на 1,9% в год. Уровень смертности также снизился в среднем на 2,2 % в год.
Как и при многих других видах рака, при обнаружении рака яичников на ранней стадии (например, локализованного в яичнике или фаллопиевой трубе) средняя пятилетняя выживаемость очень хорошая (около 93%); большинство женщин на стадии 1 все еще будут живы через пять лет. Однако средняя пятилетняя выживаемость для всех женщин с диагнозом рак яичников составляет всего 48,6%. Это связано с тем, что его часто обнаруживают на поздней стадии, когда болезнь уже распространилась в брюшную полость.
Выживаемость также зависит от типа ухода, который получает пациент. Женщин с подозрением на рак яичников следует направить к гинекологу-онкологу. Это врачи со специальной подготовкой в области гинекологического рака (яичников, матки, шейки матки, вульвы и влагалища). Если женщина не привлекает к своему уходу врача с этой специализированной подготовкой, то исследования показывают, что ее выживаемость значительно ухудшается, часто на много лет. По этой причине каждая женщина с этим заболеванием в идеале должна получить направление к гинекологу-онкологу, прежде чем она начнет какое-либо лечение или операцию.
Скрининг-тесты используются для тестирования здорового населения в попытке диагностировать заболевание на ранней стадии. К сожалению, хороших скрининговых тестов на рак яичников не существует, несмотря на продолжающиеся обширные исследования. Визуализация (УЗИ органов малого таза или брюшной полости, рентген и компьютерная томография) и анализы крови не должны использоваться в качестве скрининга, поскольку они неточны и приводят многих женщин к операции, которая в ней не нуждается (они являются ложноположительными тестами).
Диагноз рака яичников часто подозревается на основании симптомов и физического осмотра, за которыми следует визуализация. Симптомы и признаки рака, если они присутствуют, очень расплывчаты. Симптомы и признаки рака яичников могут включать
Как упоминалось выше, эти симптомы могут быть очень тонкими и расплывчатыми, а также очень распространенными. Это только усложняет диагностику заболевания. Некоторые исследования показывают, что в среднем пациент с раком яичников посещает до трех разных врачей, прежде чем ему будет поставлен окончательный диагноз. Часто именно настойчивость пациента приводит к диагнозу. OLMPT и некоторые доброкачественные опухоли могут проявляться сходными симптомами. Кроме того, они часто наблюдаются при очень больших образованиях в яичниках. Часто эти образования достаточно велики, чтобы вызывать вздутие живота, вздутие живота, запоры и изменения в работе мочевого пузыря.
При более редких типах яичников (стромальных и зародышевых опухолях) симптомы схожи.
Факторы риска связаны с двумя основными категориями:менструальными циклами (овуляция) и семейным анамнезом.
BRCA1 и BRCA2 – это гены, связанные с наследственным риском развития рака.
Менее распространенные разновидности рака яичников (пограничные, зародышевые и стромальные опухоли) имеют мало поддающихся определению факторов риска.
Нажимая "Отправить", я соглашаюсь с Условиями и положениями MedicineNet и Политикой конфиденциальности. Я также согласен получать электронные письма от MedicineNet и понимаю, что могу отказаться от подписки на MedicineNet в любое время.
Часто нечеткие симптомы в конечном итоге приводят к клиническому диагнозу или диагнозу, основанному на подозрениях, вызванных обследованиями (например, гинекологическим осмотром, обнаруживающим аномальное образование или припухлость), лабораторными тестами и визуализацией. Однако для точного диагноза необходимо удалить часть массы или опухоли либо с помощью биопсии (реже), либо, что предпочтительнее, хирургическим путем для подтверждения диагноза. Часто сильное клиническое подозрение может стать поводом для направления к гинекологу-онкологу.
Лечение эпителиального рака яичников чаще всего состоит из хирургического вмешательства и химиотерапии. Порядок лучше всего определяет гинеколог-онколог.
Хирургия используется как для постановки, так и для уменьшения объема. Стадия – это определение степени распространения рака в организме. Дебулькирование – это максимально возможное удаление опухоли. Эта операция обычно приводит к удалению обеих маточных труб и яичников (известная как сальпингоофорэктомия), матки (гистерэктомия), удалению сальника (оментэктомия — большой жировой слой, который свисает с толстой кишки), биопсии лимфатических узлов и любой другой орган, вовлеченный в заболевание. Это может означать удаление части тонкой кишки, толстой кишки, печени, селезенки, желчного пузыря, части желудка, части диафрагмы и удаление части брюшины (тонкая подкладка в брюшной полости, покрывающая многие органы и внутреннюю часть брюшной стенки). Если все сделано правильно, это может быть очень обширная операция. Пациентам, которые живут дольше всех, удаляют все видимые узлы во время операции. Для достижения «оптимального уменьшения объема» не должно оставаться ни одного узла размером более 1 см. Если это невозможно сделать, пациента возвращают в операционную для повторной операции после нескольких курсов химиотерапии (неоадъювантная химиотерапия и интервальная операция по уменьшению объема).
Следует отметить, что в настоящее время многие гинекологи-онкологи считают, что оптимальное уменьшение объема должно означать, что к моменту операции не остается видимой болезни. Это сдвиг последних лет. Исторически цель состояла в том, чтобы не оставлять после себя ни одного узла размером более 2 см. Это неуклонно прогрессировало до такой степени, что термин «оптимальное уменьшение объема» теперь воспринимается многими как означающий, что не осталось болезней, которые можно было бы удалить. По мере того, как мы продвигались к этому моменту, хирургия стала более сложной и рутинной. Это привело к обеспокоенности по поводу недостаточного лечения пожилых пациентов из-за опасений, что они не смогут пережить хирургические риски.
Любой пациент, достаточно здоровый, чтобы переносить химиотерапию, часто получает большую пользу от ее использования. Препараты, применяемые при раке яичников, имеют меньше побочных эффектов и, следовательно, переносятся легче, чем многие другие химиотерапевтические препараты. В настоящее время существует два способа проведения химиотерапии при раке яичников. Традиционно его вводят в вену внутривенно (в/в). При первоначальном диагнозе обычным подходом первой линии является назначение комбинации препарата платины (обычно карбоплатина) и препарата таксана, такого как паклитаксел (таксол) или доцетаксел (таксотер).
Другой способ проведения химиотерапии — это введение ее непосредственно в брюшную полость (внутрибрюшинно или внутрибрюшинно). Во многих исследованиях было показано, что внутрибрюшинное введение значительно увеличивает выживаемость. Это чаще всего используется после оптимального хирургического уменьшения объема. В настоящее время используются такие препараты, как цисплатин и паклитаксел.
Таргетная терапия – это тип лечения, при котором используются лекарства или другие методы лечения для выявления и воздействия (нацеливания) на определенные раковые клетки, не повреждая при этом нормальные клетки.
Препарат бевацизумаб является примером таргетной терапии, которая использовалась при лечении распространенного рака яичников. Бевацизумаб (Авастин) — это моноклональное антитело, которое нацелено на развитие кровеносных сосудов опухолью.
Другие таргетные методы лечения рака яичников включают группу препаратов, известных как ингибиторы поли(АДФ-рибозы) полимеразы (ингибиторы PARP). Эти препараты блокируют фермент, необходимый для восстановления ДНК, и могут вызвать гибель раковых клеток. Олапариб (Lynparza) и нирапариб (Zejula) являются примерами ингибиторов PARP, которые можно использовать для лечения распространенного рака яичников. Ингибиторы ангиогенеза — это тип препаратов для таргетной терапии, которые предотвращают рост новых кровеносных сосудов, необходимых для роста опухоли. Цедираниб — ингибитор ангиогенеза, который изучается для лечения рецидивирующего рака яичников.
Стромальные и герминогенные опухоли яичников чаще всего лечат комбинацией химиотерапевтических препаратов. По ним проводится гораздо меньше исследований, поскольку они более излечимы и встречаются гораздо реже, чем эпителиальные опухоли. Из-за их редкости будет очень сложно найти новые эффективные методы лечения.
Gynecologic Oncology Group — это национальная организация, которая спонсирует клинические испытания гинекологических раковых заболеваний. Пациенты могут спросить своего врача, имеют ли они право на участие в клинических испытаниях, которые могут им помочь, поскольку именно так открывают новые лекарства. Если врач или больница не участвуют в испытаниях GOG, врач часто может связаться с региональным центром, который участвует.
Иммунотерапия — это лечение, при котором иммунная система пациента используется для борьбы с раком. В настоящее время он используется для лечения ряда различных видов рака. При иммунотерапии вещества, вырабатываемые организмом или синтетически, используются для усиления естественной защиты организма от рака.
Стадирование — это процесс классификации опухоли в зависимости от степени ее распространения в организме на момент постановки диагноза.
Стадия рака яичников:
Полное стадирование рака яичников включает гистерэктомию, удаление яичников, маточных труб, биопсию или диссекцию тазовых и аортальных лимфатических узлов, биопсию сальника (крупная жировая структура, обеспечивающая поддержку органов брюшной полости) и брюшины (ткани, выстилающие брюшную полость). ) биопсии.
Стадию рака яичников определяют хирургическим путем, если это не стадия 4 (метастазы вне брюшной полости или метастазы в печень, но не на поверхности печени). Если это стадия 4 или очень запущенная стадия 3, то часто это подтверждается биопсией, и химиотерапия может начинаться неоадъювантно (до операции). Если заболевание явно не относится к 4-й стадии, то часто рассматривается агрессивное хирургическое стадирование и удаление опухоли (см. следующий раздел). Это решение основано на состоянии здоровья пациента, а также на оценке хирургом возможности достижения оптимального уменьшения объема (см. лечение ниже).
Эпителиальный рак яичников является самым смертоносным из гинекологических видов рака.
Герминогенные и стромальные опухоли имеют гораздо лучший прогноз. Их часто излечивают, потому что они чаще выявляются на ранних стадиях.
Не существует способа действительно предотвратить рак яичников. Казалось бы, удаление маточных труб и яичников предотвратит заболевание, но это не всегда так (первичный рак брюшины может возникнуть в малом тазу даже после удаления яичников). Однако есть способы значительно снизить риск.
Генетические аномалии являются исключением из этой рекомендации. Если у пациентки выявлен генетический дефект (мутация) BRCA или синдрома Линча, ей следует настоятельно рассмотреть вопрос об удалении маточных труб и яичников, чтобы снизить вероятность развития рака. Женщины с этими мутациями подвержены очень высокому риску рака яичников, и в этой ситуации риск сердечных заболеваний не так значителен, как смерть от одного из этих видов рака. Это можно запланировать в конце детородного возраста или в возрасте 35 лет. Каждой пациентке рекомендуется обсудить это со своим врачом или генетиком-консультантом.
Диагноз рака часто сопровождается эмоциональными побочными эффектами тревоги, страха и депрессии. Подобно тому, как лечение предназначено для борьбы с ростом и распространением рака, меры по уходу за собой и поддержке, помогающие человеку справиться с эмоциональным аспектом диагноза, могут быть чрезвычайно ценными.
Многие больницы и центры лечения рака предлагают группы поддержки рака и консультационные услуги, чтобы помочь справиться с тяжелыми эмоциональными побочными эффектами рака и его лечения. Существует также ряд ценных онлайн-ресурсов как для пациентов, так и для их семей.
Например, Американское онкологическое общество предлагает советы по борьбе с раком в повседневной жизни; контрольные списки преодоления трудностей для пациентов и лиц, осуществляющих уход; управление гневом, страхом и депрессией; и серию онлайн-курсов «Я могу справиться» на их веб-сайте.
Национальная коалиция по борьбе с раком яичников (NOCC) также предлагает онлайн-ресурсы по борьбе с раком яичников.
Национальный институт рака предлагает разнообразные образовательные публикации для пациентов о том, как справиться с последствиями рака и его лечением в повседневной жизни, в том числе материалы для лиц, осуществляющих уход, и семьи.
 Воспалительное заболевание кишечника (ВЗК), причины, симптомы, лечение
Воспалительное заболевание кишечника (ВЗК), причины, симптомы, лечение
 Как выполняется перитонеальный лаваж?
Как выполняется перитонеальный лаваж?
 Уникальные свойства и польза ферментированных продуктов для здоровья
Уникальные свойства и польза ферментированных продуктов для здоровья
 Как иметь идеальные какашки (по радио)
Как иметь идеальные какашки (по радио)
 Есть ли способ предотвратить образование камней в желчном пузыре?
Есть ли способ предотвратить образование камней в желчном пузыре?
 Переход на растительное питание
Переход на растительное питание
 Метаногены:коренная причина вздутия живота, о которой вы не слышали (и новое решение для SIBO)
Вздутие живота… это огромное чувство давления, как будто кто-то только что взорвал ваш живот с помощью воздушного насоса… и теперь ваши штаны уменьшились на два размера. Или, может быть, это чувство
Метаногены:коренная причина вздутия живота, о которой вы не слышали (и новое решение для SIBO)
Вздутие живота… это огромное чувство давления, как будто кто-то только что взорвал ваш живот с помощью воздушного насоса… и теперь ваши штаны уменьшились на два размера. Или, может быть, это чувство
 Диета, исключающая ВЗК и болезнь Крона (энтеральное питание)
Воспалительное заболевание кишечника (ВЗК) представляет собой хроническое воспалительное заболевание, поражающее желудочно-кишечный тракт. Рост заболеваемости ВЗК был связан со сдвигом в сторону запад
Диета, исключающая ВЗК и болезнь Крона (энтеральное питание)
Воспалительное заболевание кишечника (ВЗК) представляет собой хроническое воспалительное заболевание, поражающее желудочно-кишечный тракт. Рост заболеваемости ВЗК был связан со сдвигом в сторону запад
 Что произойдет, если не лечить геморрой?
Если у вас легкий геморрой, можно оставить его в покое. Отек и дискомфорт обычно исчезают в течение нескольких дней. Иногда, однако, могут быть осложнения, связанные с геморроем. Геморрой – неприятно
Что произойдет, если не лечить геморрой?
Если у вас легкий геморрой, можно оставить его в покое. Отек и дискомфорт обычно исчезают в течение нескольких дней. Иногда, однако, могут быть осложнения, связанные с геморроем. Геморрой – неприятно