безгазовую лапароскопической техники широкого иссечения для желудка желудочно-кишечного тракта опухоли стромы по сравнению с открытым способом
Аннотация
Справочная информация
традиционной открытой хирургии желудочно-кишечных стромальных опухолей (GIST ) требует длительного надрез. Кроме того, газонаполнительных лапароскопический метод, используемый в GIST хирургии все еще имеет свои ограничения. Поэтому мы разработали операцию безгазовую лапароскопической (GL) для GIST и сравнили его с традиционной открытой хирургии.
Методы
В период с октября 2007 по сентябрь 2009 года 62 GIST пациентов в Национальный университет Тайваня больницы получили широкое эксцизии. Из этих 62 пациентов, 30 прошли новую процедуру (группа GL) и 32 имели открытую операцию (группа OS). Предоперационное и послеоперационное клиникопатологическими характеристики сравнивали между группами.
Результаты
Существовали никаких существенных различий в предоперационной характеристик или потери крови. Тем не менее, дни до первого вздутие, послеоперационного пребывания в стационаре, длина раны, белых кровяных телец в день после операции один, и пиковой температурой тела ежедневно были значительно улучшены в группе GL. Использование послеоперационного обезболивания на послеоперационные дни одного до пяти была также значительно ниже в группе GL.
Выводы
широкоформатных иссечение лапароскопию для желудка GIST может выполняться более безопасно, более эффективно и с более быстрым восстановлением после операции с использованием безгазовую методика по сравнению с открытым способом. Поэтому мы рекомендуем эту новую хирургическую технику, которая гибридизуется преимущества как традиционного метода открытой и чистой лапароскопической хирургии.
Ключевые слова
Желудочно-кишечные стромальных опухолей Лапароскопическая хирургия Хирургические инструменты Фон
хирургической резекции является стандартным методом лечения желудочно-кишечные стромальные опухоли (GIST), но хирургические методы требуют улучшения. GIST, наиболее распространенным мезенхимальных опухолей желудочно-кишечного тракта, подразделяются на доброкачественные, промежуточные, злокачественные, и те, с потенциалом злокачественности [1-4]. узел лимфодиссекция для злокачественной опухоли стромы является необязательным. Среди GIST пациентов, не наблюдалось различий в выживаемости между системными лимфодиссекция и не рассечение групп [5]. Широкое иссечение для небольших злокачественных опухолей желудка стромы без лимфодиссекция считается приемлемым протокол лечения [6-10]. Таким образом, минимальный доступ потенциально применимы и полезны для GIST хирургии. Традиционный лапаротомия может потребоваться больше раны и больше послеоперационный период, в то время как лапароскопическая хирургия может иметь преимущества по сравнению с открытой хирургии, которые включают раннее восстановление функции кишечника, ранней выписки из стационара, и уменьшение боли [11, 12]. Тем не менее, все еще существуют трудности и риски, связанные с использованием лапароскопического метода газозаправочных для GIST в некоторых областях, таких как задней стенки или области кардии желудка [13], и эта операция часто длительный. <Бр> на основе процедуры безгазовую лапароскопии, предложенной Hyodo и др
. [14], мы разработали новую методику с использованием безгазовую лапароскопию с брюшной стенки-лифтинга и применил это в широкоэкранном иссечение хирургии для GIST [15]. Здесь мы описываем использование этого инновационного безгазового лапароскопической среды для GIST хирургии и сравнить ее с традиционной открытой хирургии в отношении терапевтического потенциала, целесообразности и эффективности.
Методы
Пациенты и данные, записанные
Это ретроспективное исследование, извлекаемые данные из хирургической базы данных Национального университета Тайваня больницы случаев закодированы как желудка желудочно-кишечных опухолей после операции. Шестьдесят два пациента прошли широкое иссечение желудка для удаления очага поражения с октября 2007 года по сентябрь 2009 года медицинские записи всех пациентов были ретроспективно рассмотрены. Ни один из пациентов не были исключены. Все пациенты дали информированное согласие на хирургической процедуры и для доклада, который будет опубликован. Выбор безгазового лапароскопии при содействии минимально инвазивной хирургии (группы GL) или традиционной открытой хирургии для удаления опухоли (группа OS) была основана на предпочтения хирурга, в то время как никаких существенных различий не было обнаружено в годы хирургического опыта среди хирургов. Информированное согласие было получено у каждого пациента, а также возможность открытого обращения объяснили пациентов, перенесших безгазовую лапароскопию при содействии хирургии. Предоперационное gastrofiberoscopy, эндоскопическое ультразвуковое исследование [16] и компьютерной томографии [17] были выполнены до операции по локализации опухоли и подтвердить диагноз. Если опухоль была меньше, чем на 2 см, он был обрезан с локализацией гвоздей по окружности. Предоперационная визуализация не выявлено лимфатических узлов или метастазов в печени ни в одном из случаев в этом исследовании. Послеоперационный уход для обеих групп следовали один и тот же протокол: все пациенты постились бесскальпельной до вздутие, и профилактическое назначение антибиотиков (цефазолин) были введены после операции
Все данные о пациентах были получены из хирургических записей, хирургических отчетов патологии, а записи лечащего хирурга.. Были собраны следующие характеристики пациентов: возраст, пол, индекс массы тела (ИМТ), Американское общество анестезиологии (ASA) балла, размер опухоли (самый большой диаметр), расположение опухоли, длина раны, дней до первого вздутие, послеоперационной длительности госпитализации, продолжительность операции, объем кровопотери, а количество лейкоцитов в день после операции один. Использование Морфин и высокая температура тела регистрировали на послеоперационные дни от одного до пяти.
Второе поколение новой хирургической процедуры безгазового лапароскопической широкое иссечение
Как и в технике безгазового лапароскопии при содействии субтотальная гастрэктомия, используемый в нашем предыдущем исследовании [ ,,,0],15], от 3 до 5 см минилапаротомия было сделано в верхней средней линии. Защитная рана была использована для покрытия рану минилапаротомию, чтобы облегчить втягивание и избежать имплантации клеток загрязнения или опухоли. Мы подняли брюшной стенки с использованием наших недавно разработанных второго поколения самоподдерживающихся ретракторы (рис 1А и В). Три рабочих порта (5 или 10 мм) были созданы на двусторонней основе подреберье и пара-пупочной областях. Трехмерная визуализация была достигнута быстро и легко за счет одновременного прямого видения и лапароскопической зрения: прямое видение опухоли достигнута путем смотреть через рану Минилапаротомия, в то время как лапароскоп был вставлен через один из портов или мини-лапаротомии для достижения полного видения опухоли и определить относительное расположение опухоли в отношении окружающих жизненно важных органов. Печени и брюшной полости были исследованы с помощью лапароскоп, чтобы определить, были ли какие-либо метастазы присутствуют. Тактильная исследование опухоли было возможно в этой среде и безгазового опухоль или клип местоположение пальпировался с помощью одного или двух пальцев через мини-лапаротомию рану, чтобы разъяснить свою позицию и расширение. Желудочно-ободочный связки, меньшие Сальник и ткани были окружающий пищеварительный тракт разделены с помощью LIGASURE автоматического коагулятор (Tyco, Valleylab, CO, США) или гармонический скальпель (Ethicon, Цинциннати, штат Огайо, США). При необходимости, традиционные инструменты, такие как щипцы и всасывания также могут быть использованы с помощью мини-лапаротомии рану. После полного освобождения желудка и опухоль, широкая иссечение была сделана intracorporeally через порт с помощью степлера (EndoGIA, Tyco) при лапароскопической наблюдения, и endoretractor использовали для втягивания печени, толстой кишки и соседних тканей. Принципиальная схема конструкции прибора показана на рисунке 2. Рисунок 1 (А) и (В) Mini-лапаротомии (5 см) в верхней средней линии. дизайн
Рисунок 2 Инструмент.
Если опухоль была близка к пищеводно (EG) перехода, широкий иссечение было сделано, чтобы защитить стык EG, обернув его с nelaton катетера. Опухоль была затем полностью вырезана, а анастомоз проводили с использованием endostapler (EndoGIA, Tyco) полностью intracorporeally под прямым и лапароскопической наблюдения. Резецированной образец был выделен в полиэтиленовом пакете и извлекаться через мини-лапаротомию раной, который был достигнут в начале операции.
Если опухоль была слишком большой, образец экстрагируют с помощью механического метода дробильной с кольцом зажим из толстостенной образца мешок. Гемостаз был подтвержден и сливная каучук был вставлен через предыдущий рабочий порт. В мини-лапаротомию рана была затем закрыта, завершая операцию. Другая группа подверглась стандартной операцией ОС для GIST с помощью традиционной лапаротомии. Общее удаление опухоли было проведено с использованием традиционного электрического ножа, и гастропластикой проводили с двумя слоями швами.
Статистический анализ
Демографические и клинические данные, включая возраст, индекс массы тела, ASA балла, размер опухоли (самый большой диаметр) , наматывают длина, продолжительность до возвращения нормальных движений кишечника, послеоперационные продолжительности госпитализации, продолжительности операции, кровопотери и количества лейкоцитов в один день были сведены в таблицу как среднее ± стандартное отклонение.
Статистический анализ проводился с использованием SPSS 17, и непарность т
-test и точный критерий Фишера были использованы для сравнения двух исследовательских групп (GL по сравнению с ОС) относительно всех непрерывных или порядковых переменных. Значение P &
ЛТ; 0,05. Считают значимым
Результаты
сутью пациентов в нашем исследовании состояла из 20 мужчин и 42 женщин, средний возраст 62,5 года (от 22 до 85 лет). Группа GL включала 30 пациентов, в то время как 32 пациентов в группе ОС прошли традиционные ОС для широкого иссечения. В группе GL семь опухолей были расположены в районе кардии, шесть в области глазного дна, десять в области тела, и семь в области антрального, а в группе OS, девять опухолей были расположены в районе кардии, семь в площадь глазного дна, девять в области тела, и семь в области антрума.
Как показано в таблице 1, не было никаких существенных различий по возрасту, полу, ИМТ, АСА счет, или размер опухоли (самый большой диаметр) между две группы. Возраст пациентов GL составлял от 22 до 71 лет, в то время как пациенты OS колебалась от 42 до 85 лет. ИМТ группы GL был 24,7, по сравнению с 24,3 в группе OS. Средняя оценка ASA, а забитый анестезиолога, составил 2,3 для группы GL и 2.1 для ОС group.Table 1 Демографические данные пациентов в данном исследовании
GL группы
OS группы :
(число = 30)
(число = 32)
P значение
Возраст (лет)
62 ± 12,5
62 ± 11,8
0,97
соотношение полов (M: F)
8:22
12:20
0,28
ИМТ (кг /м2)
24,7 ± 2,5
24,3 ± 2,9
0,59
ASA балла
2,3 ± 0,5
2,1 ± 0,3
0,06
Опухоль sizea (см)
5,84 ± 1,92 <бр> 7,0 ± 2,3
0,645
Расположение: сердца: глазное дно: корпус: Антрум
7: 6: 10: 7
9: 7: 9: 7
aTumors были измерены после резекции в качестве × B × C (см, например, а = 8 см, в = 4 см, с = 3 см), и размер опухоли регистрировали как больше длины (A: 8 см). Это было, таким образом, возможно, что, в некоторых случаях, опухоль была больше, чем на рану надрез. Значения представляют собой среднее ± стандартное отклонение. ASA
Американское общество анестезиологии; GL
безгазовую лапароскопии; OS
традиционной открытой хирургии.
Оперативные и послеоперационные данные восстановления показали, что длина раны, длительность до первого вздутие, послеоперационные дни госпитализации, и послеоперационной лейкоцитов в крови на один день существенно отличались между группами (таблица 2). Длина раны была значительно меньше в группе GL (5,1 см против 10,1 см); первый вздутие был обнаружен ранее в GL группе (2,5 дня против 4,0 дней); послеоперационная госпитализация была значительно короче в группе GL (7.1 versus10.7 дней); и послеоперационный день один подсчет клеток белой крови был ниже в группе GL (8770 /мм
3 по сравнению с 11470 /мм 3) .table 2 Периоперационные данные пациентов в данном исследовании
GL группы
OS группа:
(число = 30)
(число = 32)
P значение
<бр> Длина раны (см) 5,1 ±
0,8
10,1 ± 3,4
&лт; 0,001
дней для перорального приема
2,5 ± 0,7 4,0 ±
0,9
< 0,001
Послеоперационный койко-день (дни)
7,1 ± 1,9
10,7 ± 2,3
&л; 0,001
послеоперационный день один WBC (на мм3)
8770 ± 2160
11470 ± 2042
≪ 0,001
время непрерывной работы (мин) 116,6 ±
26,1
119,6 ± 48,5
0,19
кровопотеря (мл)
58,5 ± 30,1 82,7 ±
80,4
0.12
WBC
белых кровяных телец.
Тем не менее, не было никаких существенных различий с точки зрения продолжительности операции или кровопотери между группами GL и ОС (116,6 минут против 119.6 минут и 58,5 мл по сравнению с 82,7 мл). Все пациенты получали петидин гидрохлорид с помощью внутримышечной инъекции для контроля боли, а доза обезболивающего вводят в дни одного до пяти был выше в группе ОС (рисунок 3, P &
ЛТ; 0,05). Самая высокая температура тела наблюдается на послеоперационные дни одного до пяти был также выше в группе ОС (рисунок 4, P &
л; 0,05). Рисунок 3 Послеоперационный использование морфин был самым низким в мини-лапаротомии (группа GL), со значительной разницей между группами в использовании морфина на послеоперационные дни от одного до пяти (P < 0,05).
Рисунок 4 Послеоперационный ежедневно высокая температурная кривая показывает значительно более низкие температуры тела на послеоперационные дни от одного до пяти в мини-лапаротомии (группа GL).
Обсуждение
GIST встречаются редко опухоли, но являются наиболее распространенными мезенхимальные опухоли желудочно-кишечного тракта [18]. Многие отчеты показали, что нет необходимости, чтобы удалить лимфатические узлы у пациентов с GIST [5-10]. Таким образом, усилие необходимо разработать метод минимального доступа для GIST хирургии.
Ранее мы разработали процедуру лапароскопии при содействии радикальной субтотальной гастрэктомии, который достиг хороших результатов [15]. Второе поколение хозрасчетных преднатяжителями отделил предыдущий круговую стента в два лунно-формы стенты. С помощью этой новой конструкции оборудования, пространство для хирурга и его помощников расширяется и поле зрения также расширен в безгазового хирургии. Этот новый метод является безопасным методом, в котором подход может быть сделано через любое положение на животе, и восстановление может быть быстрее по сравнению с методом OS. Поскольку ни один рандомизированное исследование не было проведено по методам желудка GIST хирургии ранее, в данном исследовании мы применили эту новую хирургическую процедуру у больных GIST для проверки преимущества лапароскопии по сравнению с традиционной хирургии.
Некоторые исследования показали, что лапароскопию, при применении к GIST, может сократить длительность послеоперационной госпитализации, уменьшить цитокин реакции, и производят лучший косметический результат [11, 12, 19]. Наш GL гастроэктомия использует преимущества лапароскопической хирургии, в том числе меньшей раны, меньше анальгетиков и более быстрое восстановление; это также легко выполнить, поскольку никакие новые сложные инструменты не участвуют.
Яно и его коллеги [20] сообщили, что ручной лапароскопической хирургии может быть более подходящая процедура для пациентов с большим GIST, поскольку он обеспечивает достаточную тягу для резекция, которая часто затемняется с лапароскопической зрения в больших гов. Рану в нашей установке безгазового меньше, чем это имеет место при использовании ручного устройства помощь. Установка безгазовую рассматривается в качестве моста между ОС и лапароскопической хирургии. Преимущества техники над ручными ных методов являются меньшая рана, без СО <суб> 2 требуется, и большее сходство в общем объеме лапароскопической хирургии. Для гов малого размера, использование интраоперационной эндоскопии желудка является эффективным и может устранить потребность в тактильной чувствительности. Тем не менее, эндоскопическая резекция отнимает много времени. В отличие от этого, в установке безгазового, более мелкие опухоли могут быть пальпируют непосредственно. Там нет необходимости создать интраоперационной эндоскопии в безгазового хирургии, которая может сократить время работы.
Управление массивное кровотечение в газонаполненного состоянии является критической проблемой. Адекватное всасывания не всегда возможно. Некоторые исследования показали, что сердечно-легочная функция нарушена у пожилых пациентов, GIST и риск порта сайта метастазирования увеличивается при газозаправочных лапароскопии системы [21-24]. В отличие от ограничений газозаправочных лапароскопической резекции GIST, наша новая технология безгазовую сохраняет преимущества как традиционной лапаротомии и газозаправочных лапароскопии.
Мы обнаружили, что если сосуды наливается или не коагулируют, они могут быть связаны надежно используя узел толкателя, вставленный через мини-лапаротомии раны [25]. С помощью лапароскопической системы, зрение было увеличено, что позволило более деликатную рассечение сосудов. Это может объяснить, почему потеря крови была ниже в группе GL (58,5 мл против 82,7 мл), хотя это различие не было значительным.
Для группы GL, продолжительность операции не была значительно больше, чем для группы ОС (116,6 минут против 119.6 минут), результат, аналогичный результатами других исследований, сравнивающих использование лапароскопии при содействии гастрэктомии и обычных открытых гастрэктомии для хирургического лечения ранним раком желудка [26-28].
Кроме того, способ GL может предоставить прямое видение через мини-лапаротомию раны в дополнение к лапароскопической зрения, что позволило достичь трехмерного видения легко и во избежание случайного повреждения вследствие мертвого пространства, участвующего в лапароскопии. Нет послеоперационных осложнений не наблюдалось в группе GL, и не было массивное кровотечение или случайного повреждения других жизненно важных органов, что потребовало бы преобразования в традиционной ОС.
Наша новая хирургическая процедура, Г. Л. гастрэктомию, имеет те же преимущества, как и газозаправочных лапароскопические операции, такие как менее опиатной аналгезии требуется, более быстрого восстановления и более короткого пребывания в больнице [27-30]. Мы обнаружили, что время для восстановления нормальных движений кишечника и продолжительность пребывания в стационаре были короче в группе GL (2,5 против 4,0 дней и 7,1 по сравнению с 10,7 дней, соответственно). Кроме того, доза анальгетиков, заданных на первый день после операции была значительно ниже в группе GL (рисунок 3).
Hayashi и др
. [29] сообщили о снижении уровня сывороточного IL-6 и С-реактивного белка и более низкий уровень лейкоцитов в крови, все указывает меньше воспаление, у пациентов, перенесших лапароскопическую при содействии дистальной резекции желудка. Наши пациенты GL испытали меньше воспаление из-за меньшего разреза и меньшей манипуляции кишечника, что приводит к снижению уровня высвобождения цитокинов и других терморегуляции соединений и более низких температурах тела. Кроме того, меньше боли и отсутствие пневмо-брюшины может привести к более низкому уровню лихорадки вторичной по отношению к легочным ателектаза. Мы обнаружили, что количество лейкоцитов в крови значительно ниже в группе GL (8770 /мм 3 по сравнению с 11,470 /мм 3), и дневная температура тела пик был также ниже на послеоперационные дни одного до пяти в группа GL (Рисунок 4). Этот метод может быть особенно полезным с точки зрения предоставления пожилым пациентам вернуться к нормальному уровню активности в течение нескольких дней и снижая риск хирургических осложнений.
Заключение
романа расположение тяговой прибор, разработанный нашей командой имеет много преимуществ по сравнению с ОС для лечения желудка GIST, но не было никакого предыдущего рандомизированное исследование, чтобы сравнить два варианта лечения. Мы, следовательно, лечить GIST пациентов, используя нашу недавно разработанную процедуру широкого иссечения GL и оценивали результаты по сравнению с теми традиционной ОС. Использование наших технологически инновационных хирургических инструментов позволило минимально-инвазивной хирургии GIST быть выполнена безопасно, и этот метод эффективно применяется для лечения желудка GIST в любом месте, в результате каких-либо серьезных послеоперационных осложнений, что позволяет более быстрое восстановление, а также снижение послеоперационный период госпитализация по сравнению с традиционной лапаротомии
Сокращения
ASA:.
американского общества анестезиологии
ИМТ:
индекс массы тела <бр>
GIST:
опухолей желудочно-кишечного тракта стромальные
GL:
безгазовую лапароскопии
IL :
интерлейкин
ОС:.
открытой хирургии
файлы декларациях
авторов оригинала, представленный для изображений Ниже приведены изображения ссылки на оригинал авторов представлены файлы для изображений. "Исходный файл на рисунке 1 12957_2012_1241_MOESM2_ESM.tiff Авторского 12957_2012_1241_MOESM1_ESM.tiff АВТОРЫ оригинальный файл на рисунке 2 12957_2012_1241_MOESM3_ESM.tiff Авторского исходного файла для фигурного 3 12957_2012_1241_MOESM4_ESM.tiff авторов исходного файла для фигурного 4 Конкурирующие интересы
Авторы заявляют, что они нет конкурирующих интересов. вклад
авторов
Мы заявляем, что все перечисленные авторы принимали активное участие в исследовании, и все отвечают требованиям авторства. CYY и PCL разработал исследование и написал протокол; CNC, IRL и MTL Проведенные исследования /исследования; CCY осуществил статистический анализ; и PSL написал первый вариант рукописи. Все авторы читали и одобрили окончательный вариант рукописи.
 Фастфуд может быть главной причиной подростковой депрессии
Фастфуд может быть главной причиной подростковой депрессии
 Домашние собаки вряд ли будут передавать SARS-CoV-2,
Домашние собаки вряд ли будут передавать SARS-CoV-2,
 Мало доказательств наличия тромбоцитопении, связанной с мРНК COVID-19,
Мало доказательств наличия тромбоцитопении, связанной с мРНК COVID-19,
 Как факторы хозяина, такие как микробиом легких, помогают при инфекции SARS ‐ CoV ‐ 2?
Как факторы хозяина, такие как микробиом легких, помогают при инфекции SARS ‐ CoV ‐ 2?
 Не бойтесь колоноскопии
Не бойтесь колоноскопии
 Этот пепто, вероятно, не поможет вашей язве
Этот пепто, вероятно, не поможет вашей язве
 Что делать с гепатитом С?
Hep C. В наши дни вы видите множество рекламных роликов о том, как пройти тестирование и пройти проверку. Легко предположить, что гепатит - это заболевание, которое беспокоит только тех, кто, возможно
Что делать с гепатитом С?
Hep C. В наши дни вы видите множество рекламных роликов о том, как пройти тестирование и пройти проверку. Легко предположить, что гепатит - это заболевание, которое беспокоит только тех, кто, возможно
 Заболевания десен и риск рака пищевода и желудка
Американские исследователи опубликовали свои новые данные о заболеваниях десен в исследовательском письме в последнем выпуске журнала. Кишечник названный, Парадантоз, потеря зуба, и риск аденокарцин
Заболевания десен и риск рака пищевода и желудка
Американские исследователи опубликовали свои новые данные о заболеваниях десен в исследовательском письме в последнем выпуске журнала. Кишечник названный, Парадантоз, потеря зуба, и риск аденокарцин
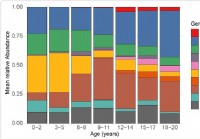 Изменение микробиома верхних дыхательных путей у детей, связанное с восприимчивостью к SARS-CoV-2
Исследователи протестировали микробиом носоглотки у детей до 21 года и обнаружили, что микробиом меняется с возрастом. Специфические бактерии, численность которых также меняется с возрастом, связаны с
Изменение микробиома верхних дыхательных путей у детей, связанное с восприимчивостью к SARS-CoV-2
Исследователи протестировали микробиом носоглотки у детей до 21 года и обнаружили, что микробиом меняется с возрастом. Специфические бактерии, численность которых также меняется с возрастом, связаны с