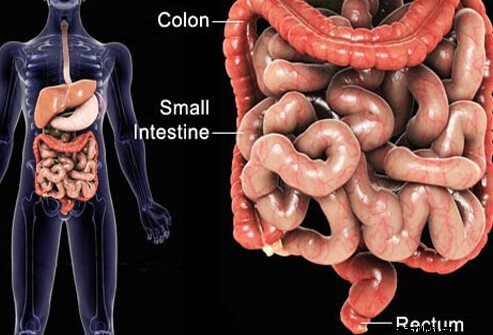
La malattia infiammatoria intestinale (IBD) si riferisce a due diverse condizioni croniche o malattie che possono essere correlate:il morbo di Crohn e la colite ulcerosa. Entrambe le malattie consistono in un'infiammazione della parete dell'intestino o dell'intestino - da cui il nome - che porta all'intestino che è infiammato, gonfio e che sviluppa ulcere. L'infiammazione e le sue conseguenze sono diverse nel morbo di Crohn e nella colite ulcerosa. L'infiammazione provoca vari gradi di disagio addominale, diarrea e sanguinamento intestinale. Entrambe le malattie possono causare seri problemi digestivi.
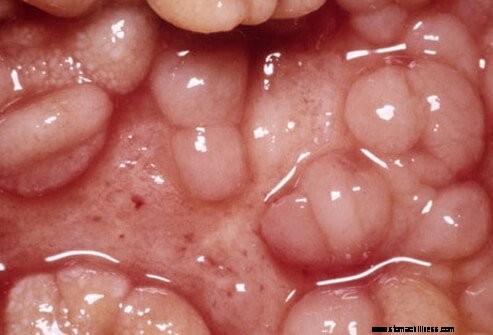
Nella malattia di Crohn, l'infiammazione coinvolge l'intera parete dell'intestino, anche le parti più profonde. Può coinvolgere qualsiasi parte del tubo digerente dalla bocca al colon, al retto e all'ano, sebbene l'intestino tenue, in particolare l'ileo, sia l'organo più comunemente coinvolto con il colon il successivo organo più comunemente coinvolto. Una delle caratteristiche della malattia di Crohn è che il coinvolgimento dell'intestino può essere discontinuo, cioè diverse aree possono essere infiammate ma i segmenti intermedi possono essere normali.
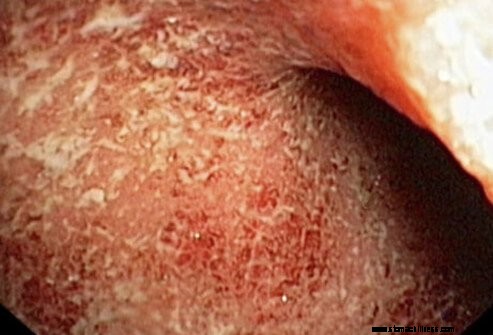
A differenza del morbo di Crohn, nella colite ulcerosa, l'infiammazione coinvolge solo gli strati superficiali della parete dell'intestino, il rivestimento più interno. Il coinvolgimento è limitato al colon e al retto senza aree saltate. L'infiammazione può essere limitata al retto (denominata proctite ulcerosa), ma di solito è più estesa, estendendosi a distanze variabili per coinvolgere il colon sigmoideo, discendente, trasverso e ascendente.

Sebbene i sintomi del morbo di Crohn e della colite ulcerosa siano simili, non sono identici. Dolore addominale e diarrea sono comuni a entrambe le malattie, così come la perdita di peso e la febbre. La colite ulcerosa tende ad essere associata a più sanguinamenti a causa dell'estesa erosione causata dall'infiammazione dei vasi sanguigni che forniscono il rivestimento del colon. D'altra parte, i sintomi di ostruzione intestinale (dolore, nausea e vomito e distensione addominale) sono più comuni nella malattia di Crohn perché l'intera parete intestinale è infiammata.

Le manifestazioni di IBD possono verificarsi al di fuori del tubo digerente. Diversi tipi di malattie della pelle (eritema nodoso, pioderma gangrenoso) sono visti come l'uveite, un'infiammazione dell'occhio che può influenzare la vista. Può verificarsi artrite, inclusa sacroileite del bacino. Più grave ma meno comune è la colangite sclerosante, un'infiammazione dei dotti biliari che drenano il fegato. Sebbene ogni manifestazione possa verificarsi nella malattia di Crohn o nella colite ulcerosa, in generale ogni manifestazione è più comune nell'una o nell'altra malattia. Ad esempio, la colangite sclerosante è molto più comune nella colite ulcerosa rispetto al morbo di Crohn.
La causa dell'IBD è sconosciuta. Ciò che è noto è che una combinazione di fattori genetici e ambientali provoca un'infiammazione in corso localizzata principalmente all'intestino che per qualche motivo non è controllata. L'infiammazione continua provoca la distruzione locale dell'intestino e manifestazioni al di fuori dell'intestino. Pertanto, i trattamenti sono diretti al controllo dell'infiammazione.

Le IBD si verificano allo stesso modo negli uomini e nelle donne. Sebbene di solito inizi durante l'adolescenza o la prima età adulta, può svilupparsi in altri momenti, anche tra i bambini e gli anziani. Le prime osservazioni sono state fatte che i parenti dei pazienti con IBD avevano circa 10 volte più probabilità di avere IBD (di solito lo stesso tipo del paziente, cioè morbo di Crohn o colite ulcerosa). Se il paziente è un gemello, è ancora più probabile che l'altro gemello abbia le MICI e i gemelli identici hanno maggiori probabilità di condividere l'IBD rispetto anche ai gemelli fraterni. L'IBD è più comune tra i caucasici e le persone di origine ebraica.
L'IBD è talvolta confusa con la sindrome dell'intestino irritabile (IBS). La causa di IBS, come per IBD, non è nota. La notevole differenza tra le due malattie è che non c'è un'infiammazione identificabile nell'IBS. Alcuni sintomi possono essere simili - dolore addominale, diarrea - ma gli altri sintomi e segni di IBD non si vedono - feci sanguinolente, febbre e perdita di peso. Si ritiene che la causa dell'IBS sia la disfunzione dei muscoli intestinali, dei nervi e delle secrezioni e non l'infiammazione. Segni di infiammazione nell'intestino e sintomi al di fuori dell'addome non si vedono nell'IBS.

L'intestino ha solo pochi modi in cui può rispondere alle malattie che lo colpiscono, quindi non sorprende che i sintomi dell'IBD possano sovrapporsi ad altre malattie intestinali. La somiglianza di alcuni sintomi con l'IBS è già stata menzionata. Altre malattie addominali comuni che possono simulare l'IBD sono la diverticolite, la celiachia e il cancro del colon.
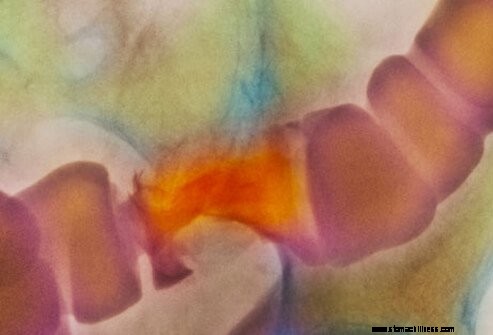
Sebbene in larga misura sostituiti dall'endoscopia, gli studi a raggi X con bario sono ancora utilizzati per la diagnosi di IBD. Nel caso della colite ulcerosa, l'esame del clistere di bario è molto utile poiché esamina il colon. Nella malattia di Crohn la serie dell'intestino tenue è più utile poiché l'intestino tenue è il luogo in cui si verifica più comunemente la malattia. Questi studi a raggi X possono identificare ulcerazioni, restringimenti e aree saltate, che possono aiutare a differenziare il morbo di Crohn dalla colite ulcerosa.
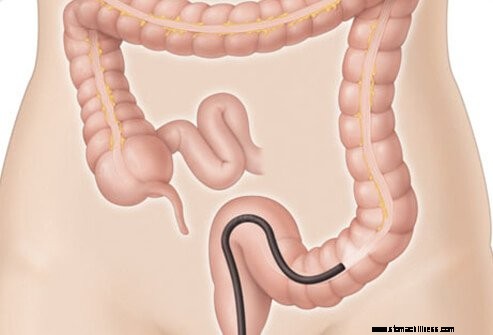
L'endoscopia è il metodo migliore per la diagnosi di IBD. Tra le procedure endoscopiche, la colonscopia è la più efficace poiché può esaminare l'intero colon e l'ileo terminale ed è quindi in grado di diagnosticare la maggior parte dei casi di morbo di Crohn e colite ulcerosa. La colonscopia può riconoscere segni più sottili di infiammazione rispetto agli studi sul bario e offre anche l'opportunità di eseguire una biopsia del rivestimento del colon e dell'ileo. Le biopsie possono essere utili per differenziare tra morbo di Crohn e colite ulcerosa e anche per differenziare queste malattie da altre malattie infiammatorie meno comuni dell'intestino. Quando la malattia di Crohn colpisce l'intestino tenue, ma non l'ileo terminale, il colonscopio potrebbe non essere in grado di raggiungere l'area interessata dell'intestino tenue. In questa situazione, è possibile utilizzare l'enteroscopia, un tipo di endoscopia o una videocapsula ingerita, che esaminano entrambi l'intestino tenue.
La maggior parte dei pazienti con IBD viene curata da sottospecialisti in medicina interna specializzati in disturbi digestivi noti come gastroenterologi. Il rinvio ai centri può essere necessario per procedure specializzate come l'enteroscopia dell'intestino tenue e gli studi con capsule video. Il rinvio ai centri può essere necessario anche se il decorso clinico di un paziente è complesso o grave o se il paziente può essere un buon candidato per la sperimentazione di farmaci sperimentali.

Esiste una vasta gamma di gravità dei sintomi di IBD e la gravità può variare nel tempo anche senza un cambiamento nel trattamento. Possono verificarsi lunghi periodi da mesi ad anni con sintomi minimi, indicati come remissioni. Le remissioni possono essere seguite da episodi di aumento dei sintomi, denominati riacutizzazioni, che possono richiedere modifiche temporanee o prolungate del trattamento. Nella colite ulcerosa, solo dal 5% al 10% dei pazienti ha sempre sintomi. È interessante notare che, anche quando ci sono sintomi minimi, la colonscopia e la biopsia possono mostrare un'infiammazione continua sebbene l'infiammazione di solito sia di grado più lieve rispetto all'infiammazione osservata durante una riacutizzazione.

Lo stress fa sembrare peggiori quasi tutti i sintomi di ogni malattia, ma è causa di diverse malattie. La situazione è la stessa in IBD. Lo stress fa sembrare i sintomi peggiori e, sfortunatamente, lo stress fa parte della vita della maggior parte delle persone. Pertanto, è probabile solo per caso che un periodo di stress possa precedere una riacutizzazione di IBD, sebbene sia possibile che lo stress, poiché provoca molti cambiamenti ormonali e neurologici, possa effettivamente aumentare il grado di infiammazione nelle IBD o almeno il percezione dei sintomi, non vi è alcuna prova di ciò. Lo stress non causa le MICI, ma è sempre ragionevole ridurre lo stress durante le riacutizzazioni, se possibile.
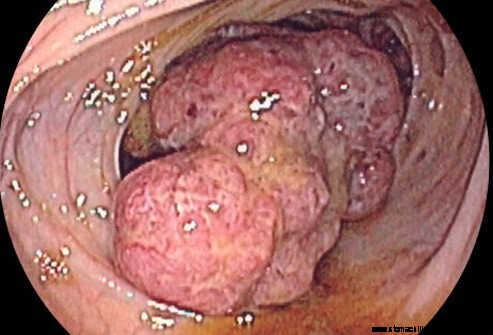
L'infiammazione della malattia di Crohn coinvolge l'intero spessore della parete intestinale. C'è molto gonfiore che si verifica con l'infiammazione. Il gonfiore può restringere il lume (passaggio) all'interno dell'intestino. Inoltre, parte del processo infiammatorio è la deposizione del tessuto cicatriziale. Una volta che il tessuto cicatriziale è deposto, si contrae e si forma una stenosi. Nell'intestino, questa contrazione può anche comportare un restringimento del lume. Sia per infiammazione che per formazione di tessuto cicatriziale, il restringimento dell'intestino può ostruire il flusso del contenuto intestinale. Il contenuto si ripresenta e porta a distensione intestinale e dolore, nausea e vomito. L'addome spesso si gonfia a causa dell'intestino disteso e della secrezione di liquidi intestinali. Alla fine, l'intestino potrebbe cessare del tutto di funzionare (ileo). L'ostruzione di solito viene trattata in ospedale con un trattamento diretto all'infiammazione, al tessuto cicatriziale o a entrambi.
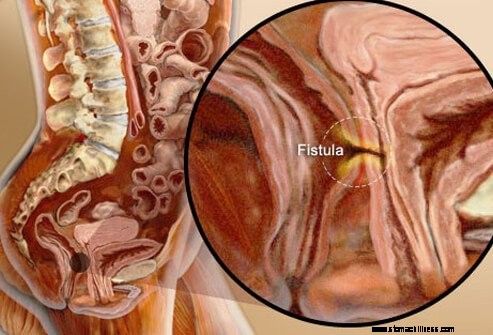
Il morbo di Crohn, a causa del suo caratteristico coinvolgimento dell'intero spessore della parete intestinale, può portare a profonde ulcere che possono trasformarsi in ascessi, sacche di pus infetto, provocando dolore e febbre fino all'ostruzione dell'intestino. L'infezione può diffondersi in tutto il corpo (sepsi). L'ulcera può anche penetrare nella parete intestinale ed entrare in altri organi vicini, ad esempio la vescica urinaria o la vagina. Le fistole possono anche erodere attraverso la pelle verso l'esterno del corpo. I tratti risultanti dall'intestino agli organi e alla pelle sono noti come fistole. Tali fistole possono causare infezioni croniche della vescica o drenaggio del contenuto intestinale nella vescica e nella vagina. Fistole e ascessi di solito vengono trattati chirurgicamente, sebbene alcuni dei trattamenti più potenti per il morbo di Crohn possano consentire alle fistole di guarire spontaneamente senza un trattamento specifico.

Il cancro dell'intestino è una complicanza successiva dell'IBD. È più comune nella colite ulcerosa rispetto al morbo di Crohn e molto più comunemente coinvolge il colon. Il rischio di cancro al colon inizia ad aumentare dopo otto anni di malattia e aumenta di frequenza con l'aumentare dell'estensione dell'infiammazione. Pertanto, i pazienti con colite che coinvolge l'intero colon hanno maggiori probabilità di sviluppare il cancro. Di solito si raccomanda lo screening endoscopico per il cancro del colon nella colite ulcerosa. È importante ricordare, tuttavia, che la stragrande maggioranza dei pazienti con IBD non si ammala di cancro al colon.

L'infiammazione dell'IBD coinvolge l'intestino, l'organo digestivo primario. Non è sorprendente; pertanto, che l'IBD abbia effetti sulla digestione del cibo (ad esempio, cattiva digestione e alcune carenze vitaminiche). Non è chiaro, tuttavia, se sia vero il contrario, cioè che gli alimenti abbiano un effetto sulle IBD. In genere si raccomanda ai pazienti di eliminare gli alimenti che sembrano aggravare i loro sintomi, sebbene non vi siano alimenti che dovrebbero essere specificamente vietati. È ragionevole testare gli effetti del latte sui sintomi poiché i sintomi dell'intolleranza al lattosio (un problema comune) possono aggravare la diarrea dell'IBD. Tuttavia, se non c'è intolleranza al lattosio, l'eliminazione continua del latte non è necessaria. Anche gli alimenti che formano gas come i fagioli possono aggravare i sintomi addominali.

Una dieta a basso residuo (fibre) viene spesso prescritta per i pazienti con malattia di Crohn partendo dal presupposto che se c'è meno materia indigeribile, ci sarà meno massa all'interno dell'intestino e il contenuto dell'intestino passerà più facilmente, in particolare se l'intestino è ristretto. Poiché il contenuto dell'intestino tenue è già in forma liquida e dovrebbe passare facilmente anche attraverso aree ristrette, non è chiaro se sia importante ridurre la massa. Se viene prescritta una dieta a basso residuo, probabilmente dovrebbe essere prescritta solo durante le riacutizzazioni. Se c'è preoccupazione per una grave ostruzione, una dieta liquida o addirittura liquida chiara potrebbe essere una scelta migliore.
Se il morbo di Crohn interessa un'ampia porzione dell'intestino tenue o un intervento chirurgico ne ha asportato una grossa porzione, potrebbe esserci un malassorbimento di vitamine e/o minerali, in particolare quelli assorbiti principalmente dall'ileo terminale (ad esempio la vitamina B12), una sezione dell'intestino che è frequentemente malato o rimosso nei pazienti con malattia di Crohn. Per evitare carenze, vengono spesso prescritti vitamine e minerali supplementari, così come una dieta ben bilanciata. Per realizzare quest'ultimo, può essere utile consultare un dietista. La perdita di peso può verificarsi anche se la malattia o la resezione sono sufficientemente estese da ridurre l'assorbimento di grassi e proteine. La perdita di peso e carenze vitaminiche o minerali possono verificarsi anche a causa di uno scarso appetito o della provocazione dei sintomi attraverso l'alimentazione. Potrebbero essere necessari integratori calorici.

Come discusso in precedenza, la riduzione dello stress può migliorare i sintomi dell'IBD o almeno la loro percezione, ma probabilmente non influisce sull'infiammazione sottostante. La terapia individuale o di gruppo può aiutare a ridurre lo stress, così come lo yoga, la meditazione o l'esercizio fisico.
Il trattamento dell'IBD dipende dal tipo di IBD - morbo di Crohn o colite ulcerosa - dalla posizione e dall'estensione della malattia e dalla gravità della malattia. Per l'attività della malattia lieve, i farmaci antinfiammatori (aminosalicilati) che agiscono localmente sull'intestino possono essere usati per via orale o come clisteri. Per l'attività moderata, in particolare durante le riacutizzazioni, i corticosteroidi, un altro tipo di farmaco antinfiammatorio può essere utilizzato per via orale o per clistere o anche per iniezione. L'attività più grave viene trattata con altri tipi di farmaci che prendono di mira anche l'infiammazione, gli immunomodulatori e i prodotti biologici.
Due tipi di farmaci vengono utilizzati per IBD più gravi o IBD che non rispondono ad altri farmaci. Un tipo di farmaco comprende gli immunomodulatori, farmaci che riducono l'attività del sistema immunitario e quindi inibiscono lo stimolo fornito dal sistema immunitario che causa l'infiammazione. Il secondo tipo di farmaco include ciò che viene definito biologico. I biologici sono anticorpi artificiali che bloccano l'azione di alcune delle molecole proteiche rilasciate dal sistema immunitario che stimolano l'infiammazione e danneggiano le cellule. Gli immunomodulatori sono usati sia nel morbo di Crohn che nella colite ulcerosa. I biologici sono usati principalmente nella malattia di Crohn. Nella malattia di Crohn, una combinazione di immunomodulatori e farmaci biologici sembra essere particolarmente efficace.
I pazienti con IBD comunemente subiscono un intervento chirurgico. Nella colite ulcerosa, la chirurgia può essere utilizzata per il trattamento di malattie gravi, malattie che non rispondono al trattamento e per prevenire lo sviluppo del cancro. Quasi sempre, l'intero colon viene rimosso poiché la colite ulcerosa coinvolge spesso l'intero colon e può diffondersi ad altre parti non coinvolte del colon dopo che la parte malata è stata rimossa. Mentre in passato la rimozione del colon significava che i pazienti avrebbero avuto bisogno di una sacca per raccogliere direttamente il contenuto dell'intestino tenue, ora è possibile creare chirurgicamente un serbatoio per il contenuto dall'intestino tenue e consentire ai pazienti di avere normali movimenti intestinali.
La chirurgia nella colite ulcerosa ha un grande vantaggio; cura la malattia poiché rimuove l'intero organo (il colon) che può essere coinvolto. Nella malattia di Crohn, la chirurgia può essere utilizzata anche per il trattamento di malattie gravi o che non rispondono, ma di solito viene eseguita per complicanze della malattia come fistole e stenosi. La chirurgia raramente cura la malattia di Crohn a causa della tendenza dell'infiammazione a ritornare in nuove sezioni dell'intestino dopo la rimozione delle parti malate.

L'esercizio fisico e altre attività di riduzione dello stress come lo yoga, la meditazione o il tai chi promuovono sensazioni di benessere e riducendo lo stress possono ridurre la gravità percepita dei sintomi.

L'IBD è spesso una malattia permanente, ad eccezione degli individui a cui sono stati rimossi i due punti per la colite ulcerosa e sono guariti dalla loro malattia. Un trattamento appropriato e adeguato è fondamentale, ma a causa della natura recidivante della malattia, è importante imparare come affrontare le riacutizzazioni con i cambiamenti dello stile di vita e la gestione dello stress. L'obiettivo è evitare che i sintomi interferiscano con la vita quotidiana.
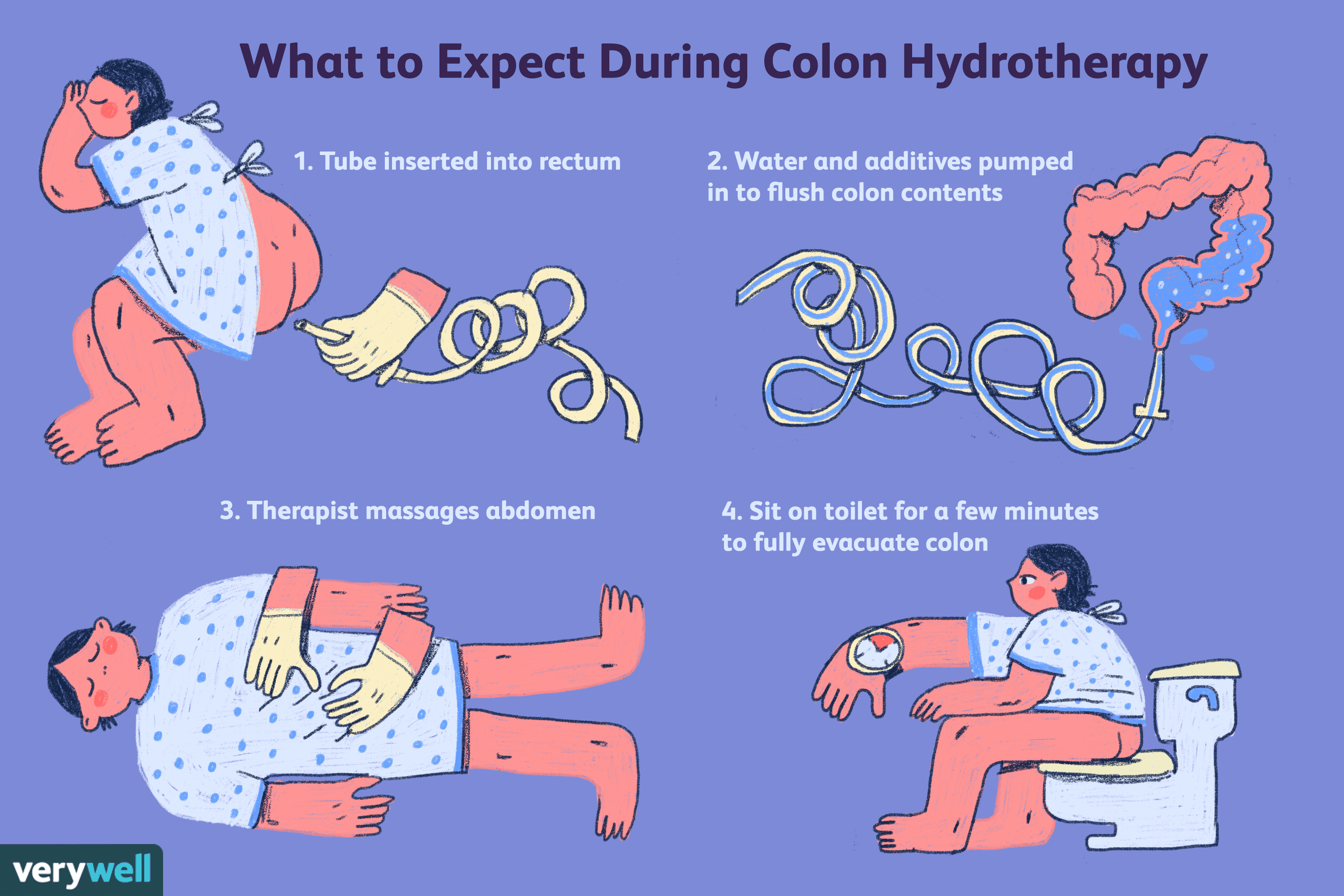 Sicurezza del colon e dell'idroterapia del colon
Prima di sottoporsi allidroterapia del colon, dovresti considerare non solo i vantaggi della procedura ma anche i suoi rischi. I colonici sono tornati in popolarità negli ultimi anni, nonostante si so
Sicurezza del colon e dell'idroterapia del colon
Prima di sottoporsi allidroterapia del colon, dovresti considerare non solo i vantaggi della procedura ma anche i suoi rischi. I colonici sono tornati in popolarità negli ultimi anni, nonostante si so
 Insalata di pollo agli agrumi
Adoro il sapore di agrumi quando viene miscelato con carni bianche come il pollo... e questa insalata è fantastica! Inoltre, puoi farcela in meno di 20 minuti... Insalata di pollo agli agrumi Lattug
Insalata di pollo agli agrumi
Adoro il sapore di agrumi quando viene miscelato con carni bianche come il pollo... e questa insalata è fantastica! Inoltre, puoi farcela in meno di 20 minuti... Insalata di pollo agli agrumi Lattug
 Quando l'endometriosi innesca i sintomi dell'IBS
I nostri dietisti registrati presso Ignite Nutrition sono specializzati in una serie di argomenti, due dei quali sono la salute dellintestino e la salute delle donne - e spesso queste due aree si sovr
Quando l'endometriosi innesca i sintomi dell'IBS
I nostri dietisti registrati presso Ignite Nutrition sono specializzati in una serie di argomenti, due dei quali sono la salute dellintestino e la salute delle donne - e spesso queste due aree si sovr