 Ilustracija kolonoskopa v debelem črevesu med postopkom kolonoskopije.
Ilustracija kolonoskopa v debelem črevesu med postopkom kolonoskopije. Kolonoskopija je postopek, ki preiskovalcu (običajno gastroenterologu) omogoča, da oceni notranjost debelega črevesa (debelo črevo ali debelo črevo). Kolonoskop je štiri metre dolga fleksibilna cev približno debeline prsta s kamero in virom svetlobe na konici. Konico kolonoskopa vstavimo v anus in nato počasi, pod vizualnim nadzorom, napredujemo v danko in skozi debelo črevo običajno do slepega črevesa, ki je prvi del debelega črevesa. Običajno je možno tudi vnesti in pregledati zadnjih nekaj centimetrov tankega črevesa (terminalni ileum).
V:Pravkar sem opravil kolonoskopijo in odkrili so dva nerakasta polipa debelega črevesa in en nekancerozni lipom (pred tem ni bilo polipov). Kdaj naj opravim naslednjo kolonoskopijo?
O:Lipomi (benigni tumorji, sestavljeni iz maščobe) so benigni, torej niso rakavi. Če je patolog (zdravnik, ki pregleda polip) prepričan, da je polip lipom, nadaljnji testi ali nadzor ne bodo potrebni.
Kdaj opraviti naslednjo kolonoskopijo po odstranitvi dveh nerakavih, nelipomatoznih polipov, je odvisno od več vprašanj...
Preberite preostanek zdravnikovega odgovora » Zdravi ljudje z normalnim tveganjem za raka debelega črevesa bi morali opraviti kolonoskopijo pri starosti 50 let in nato vsakih 10 let za namen odstranitev polipov debelega črevesa, preden postanejo rakavi.
Zdravi ljudje z normalnim tveganjem za raka debelega črevesa bi morali opraviti kolonoskopijo pri starosti 50 let in nato vsakih 10 let za namen odstranitev polipov debelega črevesa, preden postanejo rakavi. Kolonoskopijo lahko opravimo iz različnih razlogov. Velika večina kolonoskopij se izvaja kot del presejalnih programov za diagnosticiranje raka debelega črevesa. Kadar se to naredi iz drugih razlogov, se najpogosteje razišče vzrok za
Posameznikom s predhodno anamnezo polipov ali raka debelega črevesa in nekaterim posameznikom z družinsko anamnezo nekaterih vrst raka debelega črevesa ali težav s črevesjem, ki so lahko povezane z rakom debelega črevesa (kot so polipi debelega črevesa), lahko svetujemo, da opravijo periodične tveganje za polipe ali raka debelega črevesa je večje.
Kako pogosto je treba opraviti kolonoskopijo, je odvisno od stopnje tveganja za raka in nepravilnosti, ugotovljenih pri prejšnjih kolonoskopiji. Eno splošno sprejeto priporočilo je bilo, da bi morali celo zdravi ljudje z normalnim tveganjem za raka debelega črevesa opraviti kolonoskopijo pri starosti 50 let in nato vsakih 10 let, da bi odstranili polipe debelega črevesa, preden postanejo rakavi.
 Pacienti dobijo natančna navodila o čistilnem pripravku. Na splošno je to pitje velike količine posebne čistilne raztopine ali večdnevna bistra tekoča dieta ter odvajala ali klistirji pred pregledom.
Pacienti dobijo natančna navodila o čistilnem pripravku. Na splošno je to pitje velike količine posebne čistilne raztopine ali večdnevna bistra tekoča dieta ter odvajala ali klistirji pred pregledom. Če naj bo poseg popoln in natančen, mora biti debelo črevo popolnoma očiščeno, za kolonoskopijo pa obstaja več različnih pripravkov. Bolniki dobijo natančna navodila za pripravo za čiščenje. Na splošno je to pitje velike količine posebne čistilne raztopine ali večdnevna bistra tekoča dieta ter odvajala ali klistirji pred pregledom. Ta navodila je treba natančno upoštevati, kot je predpisano, sicer je postopek morda nezadovoljiv (vizualizacija sluznice debelega črevesa je lahko prekrita z ostankom blata) in ga bo morda treba ponoviti ali pa namesto njega opraviti manj natančen alternativni test. .
Morda boste prejeli tudi navodila, da se nekaj dni pred posegom izogibajte nekaterim živilom, kot so žilava hrana, hrana s semeni ali rdeči žele.
 Najbolje je, če je kolonoskopist obveščen o vseh trenutnih zdravilih na recept in zdravilih brez recepta. Aspirinski izdelki, sredstva za redčenje krvi, kot je varfarin (Coumadin), zdravila proti artritisu, insulin in pripravki železa so primeri zdravil, ki lahko zahtevajo posebna navodila.
Najbolje je, če je kolonoskopist obveščen o vseh trenutnih zdravilih na recept in zdravilih brez recepta. Aspirinski izdelki, sredstva za redčenje krvi, kot je varfarin (Coumadin), zdravila proti artritisu, insulin in pripravki železa so primeri zdravil, ki lahko zahtevajo posebna navodila. Večino zdravil je treba jemati kot običajno, vendar lahko nekatera motijo pregled. Najbolje je, če je kolonoskopist obveščen o vseh trenutnih zdravilih na recept in zdravilih brez recepta. Aspirinski izdelki, sredstva za redčenje krvi, kot je varfarin (Coumadin), zdravila proti artritisu, insulin in pripravki železa so primeri zdravil, ki lahko zahtevajo posebna navodila. Kolonoskopist bo želel biti seznanjen tudi s pacientovimi alergijami in morebitnimi drugimi večjimi boleznimi. Kolonoskopista je treba opozoriti, če so bolniki v preteklosti pred kirurškimi ali zobozdravstvenimi posegi potrebovali antibiotike za preprečevanje okužb.
 Medicinska sestra pripravi pacienta pred postopkom kolonoskopije.
Medicinska sestra pripravi pacienta pred postopkom kolonoskopije. Pred kolonoskopijo se začne intravensko dajanje tekočin, bolnik pa se postavi na monitor za stalno spremljanje srčnega ritma in krvnega tlaka ter kisika v krvi. Zdravila (pomirjevala) se običajno dajejo po intravenski liniji, tako da bolnik postane zaspan in sproščen ter za zmanjšanje bolečine. Če je potrebno, lahko bolnik med postopkom prejme dodatne odmerke zdravil. Kolonoskopija pogosto povzroči občutek pritiska, krčev in napihnjenosti v trebuhu; vendar se s pomočjo zdravil na splošno dobro prenaša in redko povzroča hude bolečine.
Bolniki bodo ležali na levi strani ali na hrbtu, ko se kolonoskop počasi pomika. Ko dosežemo konico debelega črevesa (cecum) ali zadnji del tankega črevesa (terminalni ileum), kolonoskop počasi izvlečemo in skrbno pregledamo sluznico debelega črevesa. Kolonoskopija običajno traja 15 do 60 minut. Če celotnega debelega črevesa iz nekega razloga ni mogoče vizualizirati, se lahko zdravnik odloči, da bo pozneje ponovno poskusil s kolonoskopijo z ali brez drugačne priprave črevesja ali pa se bo odločil za rentgensko slikanje ali CT debelega črevesa.
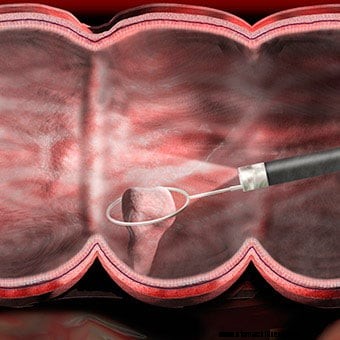 Ilustracija prikazuje, da se polip odstrani med kolonoskopijo.
Ilustracija prikazuje, da se polip odstrani med kolonoskopijo. Če je treba nenormalno območje bolje oceniti, lahko biopsijsko klešče speljemo skozi kanal v kolonoskopu in dobimo biopsijo (vzorec tkiva). Biopsija se odda v patološki laboratorij za pregled pod mikroskopom s strani patologa. Če sumite na okužbo, se lahko opravi biopsija za gojenje bakterij (in občasno virusov ali gliv) ali preiskava pod mikroskopom za parazite. Če se kolonoskopija opravi zaradi krvavitve, je mogoče identificirati mesto krvavitve, vzeti vzorce tkiva (če je potrebno) in krvavitev nadzorovati na več načinov. Ali bi morali biti polipi (benigni izrastki, ki lahko postanejo rakavi), jih je skoraj vedno mogoče odstraniti s kolonoskopom? Odstranitev teh polipov je pomembna metoda za preprečevanje raka debelega črevesa in danke, čeprav je velika večina polipov benignih in ne postanejo rakavi. Noben od teh dodatnih postopkov običajno ne povzroča bolečine. Biopsije se vzamejo iz več razlogov in ne pomenijo nujno suma na raka.
 Zdravnik pregleda rezultate kolonoskopije s pacientom.
Zdravnik pregleda rezultate kolonoskopije s pacientom. Bolnike bomo zadržali na opazovalnem območju uro ali dve po kolonoskopiji, dokler učinki zdravil, ki so jih prejeli, ne izginejo. Če so bolniki pred ali med kolonoskopijo prejeli pomirjevala, morda ne bodo vozili, tudi če se počutijo budni. Nekdo drug jih mora odpeljati domov, saj so njihovi refleksi in presoja lahko oslabljeni do konca dneva, zaradi česar je nevarno za vožnjo, upravljanje strojev ali sprejemanje pomembnih odločitev. Če imajo bolniki krče ali napihnjenost, jih lahko hitro lajšamo s odvajanjem plinov in po vrnitvi domov bi morali lahko jesti. Po odstranitvi polipov ali nekaterih drugih manipulacijah se lahko prehrana ali dejavnosti bolnikov za kratek čas omejijo.
Pred odhodom bolnika iz koloskopske enote se lahko z bolnikom pogovorimo o ugotovitvah. Vendar pa bo včasih na dokončno diagnozo morda treba počakati na mikroskopsko analizo biopsijskih vzorcev, ki običajno traja nekaj dni.
 Kolonoskopija je najboljša razpoložljiva metoda za odkrivanje, diagnosticiranje in zdravljenje nenormalnosti v debelem črevesu.
Kolonoskopija je najboljša razpoložljiva metoda za odkrivanje, diagnosticiranje in zdravljenje nenormalnosti v debelem črevesu. Zapleti kolonoskopije so redki in običajno manjši, če jih izvajajo zdravniki, ki so bili posebej usposobljeni in imajo izkušnje s kolonoskopijo.
Na mestu biopsije ali odstranitve polipov se lahko pojavi krvavitev, vendar je krvavitev običajno manjša in samoomejena ali pa jo je mogoče nadzorovati s kolonoskopom. Precej nenavadno je zahtevati transfuzijo ali operacijo za postkolonoskopsko krvavitev. Še manj pogost zaplet je perforacija ali raztrganina stene debelega črevesa, vendar tudi te perforacije morda ne zahtevajo operacije.
Drugi možni zapleti so reakcije na uporabljena pomirjevala, lokalizirano draženje vene, kamor so bila injicirana zdravila (pri čemer ostane nežna grudica, ki traja dan ali dva) ali zapleti zaradi obstoječe bolezni srca ali pljuč. Incidenca vseh teh zapletov skupaj je manjša od 1%.
Čeprav so ti zapleti redki, je pomembno, da bolniki prepoznajo zgodnje znake zapleta, da se lahko vrnejo k zdravniku ali na urgenco. Kolonoskopist, ki je opravil kolonoskopijo, je treba kontaktirati, če bolnik opazi hude bolečine v trebuhu, rektalno krvavitev, večjo od pol skodelice, ali zvišano telesno temperaturo in mrzlico.
Kolonoskopija je najboljša razpoložljiva metoda za odkrivanje, diagnosticiranje in zdravljenje nepravilnosti v debelem črevesu. Alternative kolonoskopiji so precej omejene. Barijev klistir je manj natančen test, ki se izvaja z rentgenskimi žarki. Pogosteje kot kolonoskopija zamudi nepravilnosti, in če se odkrijejo nepravilnosti, bo morda potrebna kolonoskopija za biopsijo ali odstranitev nenormalnosti. Včasih je nenormalnost ali lezija, odkrita z barijevim klistirjem, pravzaprav blato ali preostala hrana v slabo očiščenem debelem črevesu. Potem bo morda potrebna kolonoskopija za razjasnitev narave lezije. Fleksibilna sigmoidoskopija je omejen pregled, ki uporablja krajši kolonoskop in pregleda le zadnjo tretjino debelega črevesa.
 Zaradi omejitev virtualna kolonoskopija ni nadomestila kolonoskopije kot primarnega presejalnega orodja za posameznike s povečanim tveganjem za polipe ali raka debelega črevesa.
Zaradi omejitev virtualna kolonoskopija ni nadomestila kolonoskopije kot primarnega presejalnega orodja za posameznike s povečanim tveganjem za polipe ali raka debelega črevesa. Alternativa kolonoskopiji je virtualna kolonoskopija. Virtualna kolonoskopija je tehnika, ki uporablja CT skeniranje za pridobivanje slik debelega črevesa, ki so podobne pogledom debelega črevesa, pridobljenim z neposrednim opazovanjem s kolonoskopijo. Slike so izdelane s pomočjo CT slik, tako da ne predstavljajo resničnih slik. So virtualne slike.
V pripravah na virtualno kolonoskopijo dan pred pregledom očistimo debelo črevo z odvajali. Med pregledom se v anus vstavi cevka, ki se uporablja za injiciranje zraka v debelo črevo. CT pregledi se nato izvedejo z napihnjenim debelim črevesjem, skeniranje pa se analizira in manipulira, da se oblikuje navidezna slika debelega črevesa. Ob pravilni izvedbi je virtualna kolonoskopija lahko učinkovita. Lahko celo odkrije polipe, ki se "skrivajo" za gubami, ki jih kolonoskopska občasno ne opazi.
Kljub temu ima virtualna kolonoskopija več omejitev.
Zaradi teh omejitev virtualna kolonoskopija ni nadomestila kolonoskopije kot primarnega presejalnega orodja za posameznike s povečanim tveganjem za polipe ali raka debelega črevesa. Trenutno je to možnost za posameznike z normalnim tveganjem za polipe in raka debelega črevesa, ki ne morejo ali ne bodo opravili kolonoskopije.
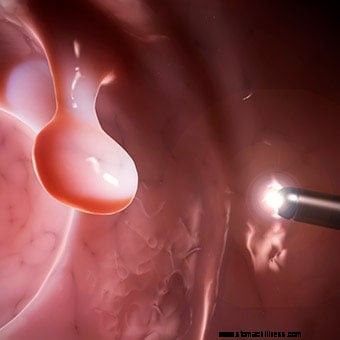 Slike visoke ločljivosti, ki omogočajo boljše odkrivanje ravnih lezij, so postale standard za večino kolonoskopov. Povečanje slik lahko izboljša tudi odkrivanje lezij.
Slike visoke ločljivosti, ki omogočajo boljše odkrivanje ravnih lezij, so postale standard za večino kolonoskopov. Povečanje slik lahko izboljša tudi odkrivanje lezij. Obstaja več novosti v kolonoskopiji. Večina teh se osredotoča na izboljšanje odkrivanja težko vidnih lezij – majhnih (na primer majhnih polipov) in ploščatih – ter zmožnosti določitve v času kolonoskopije, ali polipi in lezije potrebujejo ali ne za biopsijo ali odstranitev, ker lahko vsebujejo premaligno ali maligno tkivo. To je pomembno, ker mnoge od teh lezij niso premaligne ali maligne in veliko časa in denarja se porabi za njihovo odstranitev in pošiljanje na mikroskopski pregled po nepotrebnem.
Slike visoke ločljivosti, ki omogočajo boljše odkrivanje ravnih lezij, so postale standardne na večini kolonoskopov. Povečanje slik lahko izboljša tudi odkrivanje lezij.
Ozkopasovno slikanje uporablja posebno valovno dolžino svetlobe, ki izboljša vzorec drobnih krvnih žil, ki ležijo tik pod sluznico debelega črevesa. Vzorec teh žil je drugačen v normalnem, premalignem in malignem tkivu. Določitev vzorca omogoča lažjo identifikacijo lezij, zlasti premalignih in malignih ploščatih lezij, in omogoča tudi odločitev, ali je treba lezijo biopsirati ali odstraniti v času kolonoskopije, ne da bi čakali na rezultate mikroskopski pregled.
Kromoendoskopija uporablja barvila (madeže), ki jih razpršimo na sluznico debelega črevesa, da ločimo normalno sluznico od neoplastičnih (benignih, premalignih in malignih) tkiv in ugotovimo, katere lezije je treba odstraniti ali narediti biopsijo.
Fluorescenčna endoskopija uporablja kemikalije, označene s fluoresceinom, bodisi razpršene na sluznico debelega črevesa ali injicirane intravensko. Kemikalije prevzamejo nenormalne celice (premaligne in maligne) sluznice debelega črevesa bolj kot normalne celice, posebna osvetlitev pa naredi območja nenormalnih celic bolj jasne, tako da jih je mogoče biopsirati ali popolnoma odstraniti. Konfokalna laserska endoskopija uporablja določeno valovno dolžino svetlobe, ki za nekaj milimetrov prodre skozi sluznico debelega črevesa, obarvanega s fluoresceinom. Nenormalne celice je mogoče jasneje identificirati kot pri samo obarvanju s fluoresceinom.
Obstajajo celo kolonoskopi in dodatki, ki omogočajo retrogradni pogled na debelo črevo poleg antegradnega pogleda s konice kolonoskopa. Tako so slike pridobljene v dveh, 180 stopinjskih nasprotnih smereh, da bi identificirali lezije, ki bi se lahko skrivale za gubami v sluznici debelega črevesa, ki bi jih standardni kolonoskop, gledan naprej, spregledal. Obstajajo celo poskusi razvoja samonaprednega kolonoskopa.
Večina teh novejših kolonoskopskih tehnik, z izjemo slikanja visoke ločljivosti, ni standardnih. Kateri od njih se bo na koncu izkazal za dragoceno dopolnilo kolonoskopiji, še ni določeno.
Končno, slikanje z magnetno resonanco (MRI) se lahko uporablja za pregled debelega črevesa na način, podoben CT virtualni kolonoskopiji. Glavna prednost MRI je, da ni izpostavljenosti sevanju; sicer so omejitve podobne kot pri virtualni kolonoskopiji CT.
 Katera živila je najboljša za uživanje, ko imate razjedo na želodcu?
Kaj je razjeda na želodcu? Razde na želodcu so odprte rane, ki se razvijejo na želodčni sluznici, ko kisline iz prebavljene hrane poškodujejo želodčno steno. Živila, sadje in zelenjava, bogata s pr
Katera živila je najboljša za uživanje, ko imate razjedo na želodcu?
Kaj je razjeda na želodcu? Razde na želodcu so odprte rane, ki se razvijejo na želodčni sluznici, ko kisline iz prebavljene hrane poškodujejo želodčno steno. Živila, sadje in zelenjava, bogata s pr
 22 domačih zdravil za prebavo
Topel metin čaj (limona in ingver) pomaga pri prebavnih motnjah. Vsaka posebna priložnost vključuje veliko zabave in dobre hrane. Včasih je užitek oviran zaradi težav, povezanih s prebavo. Prebavne
22 domačih zdravil za prebavo
Topel metin čaj (limona in ingver) pomaga pri prebavnih motnjah. Vsaka posebna priložnost vključuje veliko zabave in dobre hrane. Včasih je užitek oviran zaradi težav, povezanih s prebavo. Prebavne
 Kako začeti z dieto z nizko FODMAP
Torej so vam diagnosticirali sindrom razdražljivega črevesja in so vam rekli, da začnete z dieto z nizko vsebnostjo FODMAP? Kot dietetičarka sem navdušena, da je več ljudi napoteno v smeri »na prvem
Kako začeti z dieto z nizko FODMAP
Torej so vam diagnosticirali sindrom razdražljivega črevesja in so vam rekli, da začnete z dieto z nizko vsebnostjo FODMAP? Kot dietetičarka sem navdušena, da je več ljudi napoteno v smeri »na prvem