La colite collagène est une affection qui a été décrite pour la première fois en 1976. Bien que plus de trois décennies se soient écoulées, son étiologie, son évolution et sa méthode de traitement ne sont toujours pas claires. Un diagnostic de colite collagène peut prendre plusieurs années, car cette forme de maladie inflammatoire de l'intestin est moins fréquente, et donc moins fréquemment vue par les médecins. Cependant, à mesure que de plus en plus de cas sont présentés, en grande partie en raison du nombre accru de patients subissant des biopsies du côlon, les chercheurs seront bientôt en mesure de dresser un tableau plus détaillé de sa pathogenèse et de l'efficacité du traitement.
Les symptômes caractéristiques associés à la colite collagène comprennent des épisodes récurrents de selles fréquentes (3 à 20 par jour) qui consistent en une diarrhée aqueuse non sanglante et des crampes abdominales. 1 La colite collagène touche principalement les femmes d'âge moyen (50-70 ans), avec un ratio femmes/hommes d'environ 9:1. Des rapports récents ont également indiqué que la maladie peut également affecter les enfants. Le nombre annuel de cas signalés est d'environ 10 à 15,7 cas pour 100 000. 2
Le diagnostic de la colite collagène est basé sur l'analyse microscopique des biopsies du côlon. Les cultures de sang et de selles sont généralement normales et l'endoscopie (coloscopie ou sigmoïdoscopie) semble également normale. Ces résultats peuvent entraîner des diagnostics erronés de gastro-entérite, de syndrome du côlon irritable, de maladie coeliaque (réaction immunitaire au blé et aux céréales dans l'intestin) ou de stress. Lors d'une inspection microscopique plus approfondie, cependant, les biopsies tissulaires révèlent une couche épaissie de collagène sous-épithélial. Les couches de collagène sont présentes dans le côlon normal et sont responsables de la connexion des couches superficielles de l'intestin - les cellules épithéliales - aux autres couches internes de la paroi intestinale. Dans la colite collagène, cette couche est significativement plus épaisse (environ 5 fois) que la normale et est associée à un nombre accru de lymphocytes (cellules immunitaires), de plasmocytes (cellules immunitaires spécialisées responsables de la production d'anticorps) et d'éosinophiles (cellules immunitaires impliquées dans la protection contre les organismes parasites) dans les couches affectées. 2
Les chercheurs ont proposé plusieurs théories quant à l'agent causal de la colite collagène. Une théorie suggère que la maladie peut être due à l'utilisation d'anti-inflammatoires non stéroïdiens (AINS) basée sur l'observation de la rémission lorsque l'utilisation a été arrêtée. Cependant, tous les patients chez qui on a diagnostiqué une colite collagène n'ont pas signalé d'utilisation antérieure d'AINS. Une autre théorie suggère que la maladie pourrait être due à des toxines bactériennes, qui endommagent l'épithélium intestinal. Ces dommages initiaux peuvent initier une légère réaction inflammatoire, qui pourrait éventuellement perpétuer des réactions auto-immunes. Les chercheurs n'ont pas encore établi si la colite collagène est de nature auto-immune, mais des études ont documenté son association avec diverses maladies auto-immunes, notamment la polyarthrite rhumatoïde, le lupus érythémateux disséminé et la maladie coeliaque. De plus, quelques études ont signalé une association entre la colite collagène et d'autres maladies intestinales, notamment la colite ulcéreuse et la maladie de Crohn. Malgré ces observations, aucune de ces études n'a établi si la colite collagène joue un rôle quelconque dans la cause de ces troubles ou en est le résultat 2 .
Le traitement de la colite collagène est difficile à évaluer car les symptômes peuvent disparaître spontanément. En conséquence, il a été difficile de concevoir des enquêtes à grande échelle pour déterminer l'efficacité des préparations médicamenteuses. En règle générale, le traitement implique l'utilisation d'anti-inflammatoires, notamment la sulfasalazine, la mésalamine ou l'acide 5-aminosalicylique. Si les symptômes ne sont pas résolus ou si la tolérance aux médicaments est un problème, la prednisone, la cholestyramine (un agent hypocholestérolémiant) ou divers antibiotiques peuvent être prescrits. Des articles récents ont également produit des résultats préliminaires indiquant que l'octréotide, un inhibiteur de l'hormone de croissance, et le budésonide, un stéroïde, pourraient être bénéfiques dans le traitement de la colite collagène. 3,4,5
Dans l'état actuel des choses, la colite collagène est un trouble aux origines mal connues et dont la meilleure voie de traitement est tout aussi floue. Bien que son développement soit généralement bénin, ses symptômes débilitants justifient des recherches plus approfondies et une plus grande sensibilisation des médecins. Avec l'aide de ressources d'information médicale améliorées et d'une population de plus en plus consciente des mérites des examens colorectaux réguliers, les chercheurs seront en mesure de développer un profil plus complet de la colite collagène avec lequel aider et éduquer ses patients.
 Reflux gastro-oesophagien (RGO)
Le reflux gastro-œsophagien survient lorsque la partie supérieure du tube digestif ne fonctionne pas correctement, provoquant le retour du contenu de lestomac dans lœsophage. Lœsophage est un tube mus
Reflux gastro-oesophagien (RGO)
Le reflux gastro-œsophagien survient lorsque la partie supérieure du tube digestif ne fonctionne pas correctement, provoquant le retour du contenu de lestomac dans lœsophage. Lœsophage est un tube mus
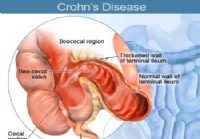 Maladie de Crohn chez les enfants et les adolescents
Quest-ce que la maladie de Crohn ? Photos des détails des zones touchées par la maladie de Crohn. La maladie de Crohn est une maladie chronique grave affectant le système digestif. Chronique signifi
Maladie de Crohn chez les enfants et les adolescents
Quest-ce que la maladie de Crohn ? Photos des détails des zones touchées par la maladie de Crohn. La maladie de Crohn est une maladie chronique grave affectant le système digestif. Chronique signifi
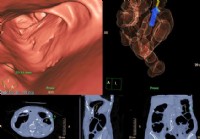 Coloscopie virtuelle
Quest-ce quune coloscopie ? La coloscopie virtuelle est une technique qui utilise un scanner pour construire des images virtuelles du côlon. La coloscopie est une procédure qui permet à un examinat
Coloscopie virtuelle
Quest-ce quune coloscopie ? La coloscopie virtuelle est une technique qui utilise un scanner pour construire des images virtuelles du côlon. La coloscopie est une procédure qui permet à un examinat