La dispepsia è un disturbo comune che colpisce fino al 30% della popolazione generale.
I sintomi della dispepsia includono dolore o fastidio all'addome superiore e spesso includono sintomi di bruciore, pressione o pienezza spesso, ma non necessariamente, correlati ai pasti.
Tratamiento la Dispepsia Funcional:Cuáles son sus opciones?
Altri sintomi comuni includono sensazione precoce di pienezza (sazietà), nausea, eruttazione e gonfiore.
Sebbene i sintomi dispeptici possano svilupparsi a causa di malattie come l'ulcera peptica o la gastrite, alla stragrande maggioranza delle persone che si rivolgono a medici per sintomi dispeptici viene diagnosticata una dispepsia funzionale.
La dispepsia funzionale (FD) è un disturbo eterogeneo; in altre parole una varietà di cause può portare a sintomi simili. Alcuni studi suggeriscono che la FD è una condizione cronica per molte persone, con circa il 50% dei pazienti che ancora manifestano sintomi in un periodo di follow-up di 5 anni.
Sebbene la definizione di FD sia leggermente cambiata nel corso degli anni, il disturbo è generalmente considerato come un gruppo di sintomi che si pensa abbiano origine nel tratto digerente superiore (stomaco e intestino tenue superiore) in assenza di qualsiasi malattia strutturale o metabolica che possa spiegare il sintomi. Frustrante, i sintomi della FD non guidano in modo affidabile la terapia.
Le cause della dispepsia funzionale sono in gran parte sconosciute e probabilmente multiple. Esistono alcune prove per implicare una predisposizione genetica. SebbeneH. pylori l'infezione può produrre sintomi dispeptici in un piccolo sottogruppo di pazienti, ci sono pochi dati a supporto di questo batterio come causa dei sintomi nella maggior parte dei pazienti. Fattori psicologici possono influenzare l'esperienza dei sintomi in alcuni pazienti con dispepsia funzionale.
Cambiamenti nella funzione gastrica sono stati identificati in molti pazienti con FD. In circa il 40% dei pazienti con dispepsia, lo stomaco non si rilassa normalmente in risposta a un pasto. Questo è noto come "sistemazione compromessa" e può essere associato a sintomi di pienezza e pressione in alcuni pazienti. In una percentuale simile di pazienti si possono riscontrare anche contrazioni dello stomaco alterate e svuotamento anomalo dello stomaco.
Lo svuotamento dello stomaco alterato è stato associato a sintomi di gonfiore e sensazione precoce di pienezza. Ben due terzi dei pazienti con dispepsia funzionale hanno una maggiore percezione dell'attività dello stomaco, che è definita ipersensibilità viscerale. Sebbene sia frequente, l'ipersensibilità viscerale nella dispepsia funzionale non è stata fortemente associata ad alcun sintomo specifico.
Le opzioni di trattamento per la dispepsia funzionale generalmente includono una o una combinazione di:
Dieta – La maggior parte dei pazienti con FD presenta sintomi associati all'ingestione di cibo. Pertanto, viene spesso formulata una varietà di raccomandazioni dietetiche, sebbene nessuno studio clinico abbia valutato formalmente interventi dietetici specifici per il trattamento della FD. Ci sono dati limitati che suggeriscono che i grassi alimentari possono indurre o esacerbare i sintomi e i pazienti spesso riferiscono un miglioramento mangiando pasti a basso contenuto di grassi e pasti più frequenti e più piccoli.
Eradicazione di H. pylori – Sebbene il test e il trattamento dell'infezione da H. pylori siano raccomandati e spesso impiegati, l'eradicazione dell'infezione da H. pylori generalmente non migliora i sintomi al di fuori di quelli associati all'ulcera peptica. Nei pazienti con FD, c'è poco beneficio oltre al placebo nell'eradicare l'infezione da H. pylori e un'analisi recente ha rilevato che solo un paziente con FD con infezione da H. pylori su quattordici trarrebbe beneficio dal trattamento.
Farmaci per abbassare l'acidità – Gli H2-antagonisti come ranitidina (Zantac)**, cimetidina (Tagamet), nizatidina (Axid) o famotidina (Pepcid) sono l'agente iniziale utilizzato da molti fornitori di cure primarie e sono leggermente migliori del placebo nel migliorare l'addome centrale superiore ( epigastrico), anche se non migliorano altri sintomi dispeptici.
Se gli H2-antagonisti non riescono a migliorare i sintomi, la maggior parte dei medici usa un inibitore della pompa protonica (PPI) – omeprazolo (Prilosec), lansoprazolo (Prevacid), rabeprazolo (Aciphex), pantoprazolo (Protonix) o esomeprazolo (Nexium). I rischi a breve termine di questa strategia sono bassi e ciò può fornire sollievo dai sintomi in un piccolo numero di persone, molte delle quali potrebbero aver avuto un reflusso acido silenzioso. Come gruppo, gli IPP sono circa il 10% migliori del placebo nel migliorare i sintomi dispeptici. Tuttavia, l'uso a lungo termine dei PPI può essere costoso.
Stanno emergendo dati che suggeriscono che l'uso a lungo termine di PPI, se combinato con altri fattori di rischio, può esporre alcuni pazienti a un rischio maggiore di colite da Clostridium difficile, polmonite acquisita in comunità e fratture dell'anca. Tuttavia, il rischio complessivo di utilizzo a lungo termine dei PPI sembra essere relativamente basso.
Agenti procinetici e antiemetici – I pazienti con nausea risponderanno ai farmaci che prendono di mira quel sintomo specifico. Dati limitati suggeriscono che i sintomi della sensazione iniziale di pienezza, pienezza addominale superiore e disagio dopo aver mangiato possono rispondere all'uso di medicinali che aumentano la motilità gastrointestinale (agenti procinetici). I farmaci metoclopramide (Reglan) e domperidone (Motilium) sono ora gli agenti più comunemente impiegati.
Sfortunatamente, la metoclopramide ha spesso effetti collaterali significativi tra cui ansia, sonnolenza, diminuzione della libido e tensione mammaria, nonché disturbi del movimento. Si rivolga al medico prima di usare metoclopramide. La FDA richiede un avvertimento in scatola e una strategia di mitigazione del rischio per i farmaci contenenti metoclopramide. Leggi di più qui.
Il domperidone non è disponibile in commercio negli Stati Uniti sebbene sia ampiamente utilizzato in gran parte del resto del mondo. L'utilità della terapia procinetica nella dispepsia funzionale, ad oggi, è in gran parte non dimostrata.
Terapie ad azione centrale – Gran parte del controllo della funzione digestiva e delle sensazioni è sotto la guida del sistema nervoso centrale; le terapie che prendono di mira i meccanismi di controllo centrale possono avere valore nell'alleviare i sintomi. Gli antidepressivi triciclici, usati in dosi inferiori a quelle richieste per il trattamento della depressione, possono migliorare i sintomi della dispepsia nei pazienti che non hanno beneficiato del trattamento con H2-antagonisti o procinetici.
Un altro tipo di antidepressivo, gli inibitori selettivi della ricaptazione della serotonina (SSRI), non sono stati ben studiati per il trattamento della FD, tuttavia sembrano efficaci nel trattamento di altri disturbi digestivi funzionali.
L'ipnoterapia può migliorare i sintomi dispeptici in alcuni pazienti e uno studio recente ha scoperto che l'ipnoterapia era migliore della terapia medica e della terapia di supporto nel migliorare la qualità della vita e i punteggi dei sintomi. Sebbene non siano ben studiate, le terapie psicologiche, inclusa la terapia cognitivo-comportamentale, possono anche alleviare i sintomi della dispepsia.
La dispepsia funzionale è un disturbo digestivo comune che rimane poco compreso. Le indagini in corso cercano di definire le cause e le terapie efficaci. Attualmente, il National Institutes of Health (NIH) sta sponsorizzando uno studio multicentrico a livello nazionale che spera di definire meglio le cause e i trattamenti per la FD.
Una descrizione dello studio è disponibile all'indirizzo:http://www.clinicaltrials.gov/ct2/show/NCT00248651
** A partire da settembre 2019, la Food &Drug Administration (FDA) statunitense avverte gli operatori sanitari e i pazienti di richiami specifici di ranitidina (Zantac). Trova i dettagli della FDA qui
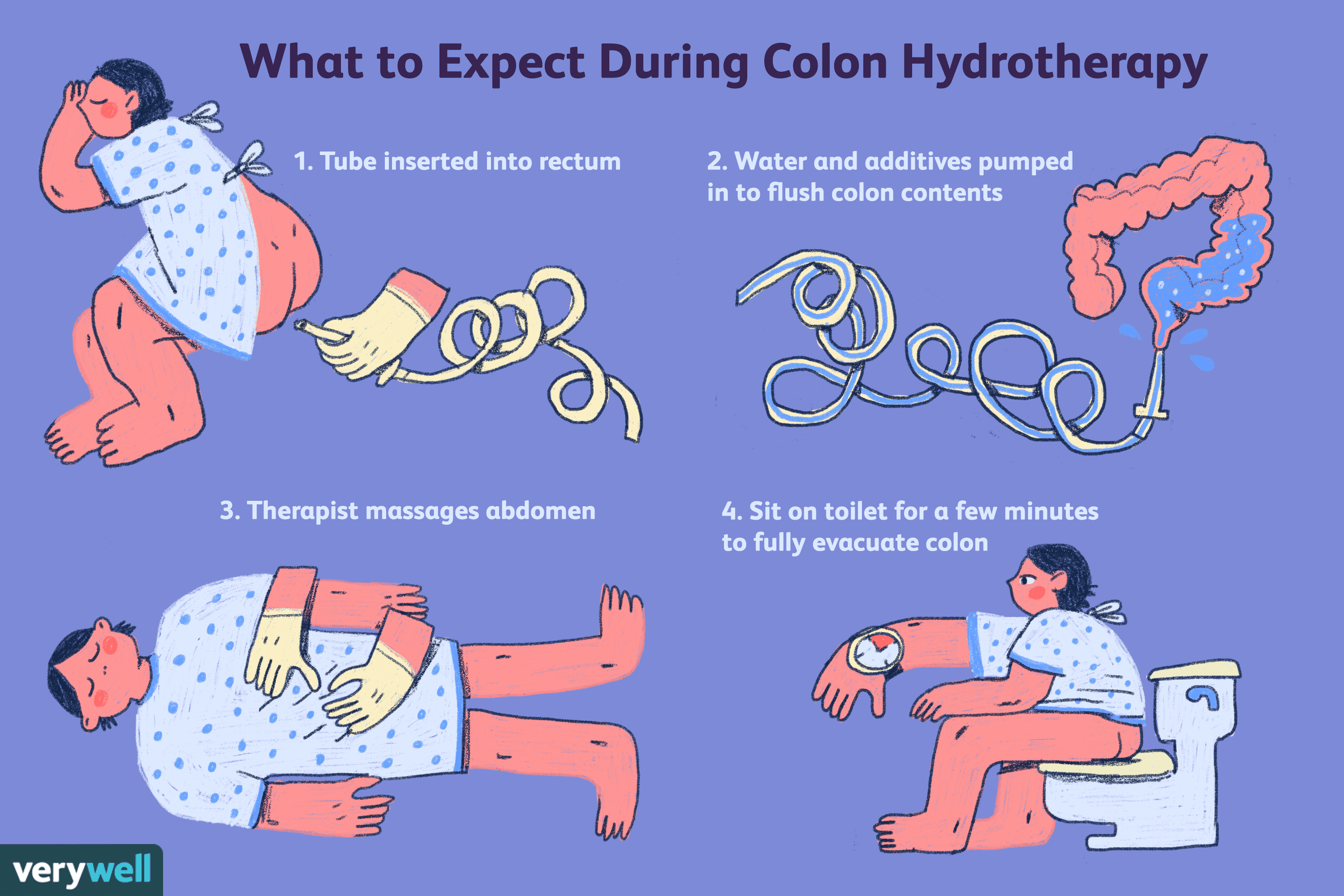 Sicurezza del colon e dell'idroterapia del colon
Prima di sottoporsi allidroterapia del colon, dovresti considerare non solo i vantaggi della procedura ma anche i suoi rischi. I colonici sono tornati in popolarità negli ultimi anni, nonostante si so
Sicurezza del colon e dell'idroterapia del colon
Prima di sottoporsi allidroterapia del colon, dovresti considerare non solo i vantaggi della procedura ma anche i suoi rischi. I colonici sono tornati in popolarità negli ultimi anni, nonostante si so
 Integratori e microbioma intestinale
Aggiornamento della conferenza sul microbiota intestinale per la salute 2019 – Serie successiva 2 Siamo alla settimana 2 dellaggiornamento della conferenza sul microbiota intestinale per la salute:v
Integratori e microbioma intestinale
Aggiornamento della conferenza sul microbiota intestinale per la salute 2019 – Serie successiva 2 Siamo alla settimana 2 dellaggiornamento della conferenza sul microbiota intestinale per la salute:v
 Sopa de tomate e pimiento rojo asado
Ingredienti -2 cucharaditas de vinagre balsámico -1 cebolla dulce (Vidalia) pequeña pelada y cortada en cubitos -1 tallo de apio cortado en cubitos -8 tomates medianos sin semillas y picados en c
Sopa de tomate e pimiento rojo asado
Ingredienti -2 cucharaditas de vinagre balsámico -1 cebolla dulce (Vidalia) pequeña pelada y cortada en cubitos -1 tallo de apio cortado en cubitos -8 tomates medianos sin semillas y picados en c