Схемы, приведенные на рис. 18, конечно, не исчерпывают всех вариантов анатомии устий вирсунгова и общих желчных протоков, но помогают объяснению некоторых моментов, извращающих движение желчи и панкреатического сока.
4. Поджелудочная железа не имеет собственной капсулы. Хирурги называют капсулой короткую брюшину, покрывающую поджелудочную железу.
6. Поджелудочная железа покрывает собой чревное сплетение и тесно связана с ним посредством многочисленных ветвей блуждающего и чревного (симпатического) нервов. Через эти же нервы поджелудочная железа связана со многими органами (сердцем, сосудами, желудком, кишечником).
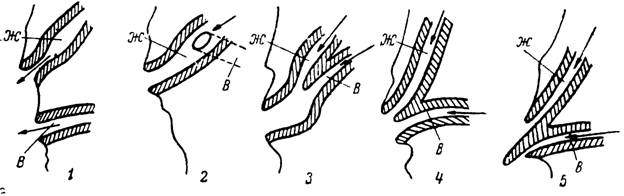
Рис. 18. Виды соединения общего желчного протока и вирсунгов
при впадение их в двенадцатиперстную кишку (схема).
1 — впадение общего желчного протока (Ж) в двенадцатиперстную кишку через фатер сосок; ниже фатерова соска особое устье вирсунгова протока (В); 2 — впадение вирсунгова протока в общий желчный проток на некотором расстоянии от устья фатерова сосочка; 3 — схема слияния общего желчного и вирсунгова протоков в ампуле фатерова соска; 4 — хорошо выраженная перегородка, полностью разделяющая устья обоих протоков в устье фатерова соска; 5 — такая же перегородка, но более выраженная и выступающая в просвет двенадцатиперстной кишки за края отверстия фатерова сосочка.
Укажите в литературе следующие пути проникновения микробов в поджелудочную железу:
Инфекция, занесенная из желчных путей, сама по себе не может повредить поджелудочную железу. Известно, что в протоках поджелудочной железы обитает много микробов, не вызывающих острых изменений железы. Характер бактерий (анаэробы, по Д р е с т е д в т у) в какой-то степени определяет вид последующих деструктивных изменений железы.
Что заставляет желчь поступать в протоки поджелудочной железы? У отдельных больных ущемление конкремента в отверстии фатерова соска может перекрыть путь оттоку желчи. Можно предположить, что у таких больных имеются варианты фатерова соска, представленные на рис. 18, 2 и 3 и реально допускающие при закупорке отверстия сосочка попадание желчи из общего желчного протока в вирсунговый проток. При таких анатомических вариантах отек фатерова сосочка, приводящий к временному закрытию его отверстия, может создать такие же условия, как и закупорка сосочка желчным камнем. Отек фатерова соска может наступить и при остром гастродуодените или умереть при обострении хронического гастродуоденита.
Однако закрытие фатерова соска конкрементом или отеком ms объясняет причины все случаи острого панкреатита. В поисках движущих сил, направляющих желчь в протоки поджелудочной железы, были проведены сравнительные измерения давления желчи и панкреатического сока. Некоторые исследования показали значительные повышения давления желчи у экспериментальных животных, что могло бы показаться доказательством одной из причин возникновения острого панкреатита. В других исследованиях отмечалось преобладание давления панкреатического сока над давлением желчи, и это вызывало мысль о более частой возможности заброса панкреатического сока в желчный проток. Такую мысль подкрепляло и клиническое наблюдение, подтвержденное в эксперименте и показывающее, что чисто холециститы могут быть вызваны попаданием панкреатического сока в желчный пузырь. желчного и вирсунгова протоков при анатомическом несовершенстве и патологических изменениях фатерова соска может привести как к забросу панкреатического сока в желчный проток и пузырь, так и к попаданию желчи в вирсунговый проток.
Рвотные позывы могут способствовать проникновению инфекции в поджелудочную железу из просвета двенадцатиперстной кишки через устья фатерова соска и санториниев протока. В то же время повреждающими началами, помогающими внедрению микробов в паренхиму железы, являются желчь и продукты омыления жиров, о чем писали в 1856 г. К. Б е р н и р.
Как один из редких путей заноса микробов двенадцатиперстной кишки, мы наблюдали смертельный панкреонекроз от заползания двух аскарид в оба протока поджелудочной железы. Предполагать, что панкреонекроз был вызван у этого больного только закупоркой выводных протоков поджелудочной железы и застоем панкреатического сока, нельзя, так как клиника и эксперимент показывают, что застой поджелудочной железы. Вызванный сок не сопровождается панкреатическим камнем или перевязкой выводных протоков поджелудочной железы, острым панкреатитом и приводит лишь к последующей атрофии паренхимы железы.
Путем прямого перехода микробы могут проникать в поджелудочную железу при язве желудка и двенадцатиперстной кишке , однако наблюдается не часто, и, наоборот, клиника нередко показывает, что поджелудочная железа, представляющая собой дно пенетрирующей язвы желудка, не претерпевает при этом острых воспалительных изменений.
Инфекция может проникают в поджелудочную железу из соседних органов и по лимфатическим путям. Это происходит при изменении направления тока лимфы вследствие возникновения препятствия на протяжении лимфатических сосудов (Д. А. Жданов). Клинически это не всегда возможно подтвердить.
Повреждение поджелудочной железы открывает ворота для микробов. Мы наблюдали подростка с острым панкреатитом после ушиба живота и 2 больных с кистой поджелудочной железы также после тупой травмы.
Во многом основана теория нервно-сосудистых расстройств (спазм, паралич, стаз, тромбоз). на предположениях и, кроме доводов ее сторонников, встречает и веские возражения (П. Д. Соловов), указывающие на то, что спазм сосудов вызывает ряд «колик», в том числе у соответствующих больных печеночную колику, однако при большой частоте «колик» острый панкреатит остается редкое заболевание.
Теория гиперергии подтверждена опытами на собаке, сенсибилизированной лошадиной сывороткой; у собаки после введения той же сыворотки в паренхиму, поджелудочную железу развился тяжелый панкреонекроз (по А. М. Фундылеру). Основоположник этой теории П. Д. Соловов планировал широкие экспериментальные исследования в этом направлении, но смерть помешала ему выполнить задуманные исследования.
В прошлом веке и в первые два десятилетия нашего века, когда обычно устанавливался диагноз острого панкреатита на операционном столе, а нередко — только на секции, и при этом различались и учитывались лишь наиболее тяжелые формы этого заболевания, публиковались данные об ужасающей смертности от этого грозного заболевания. Некоторые считали выздоровление при остром панкреатите большой редкостью. В 1924—1925 гг. сборные статистики сообщали о смертности при остром панкреатите от 40 до 75% (И. Г. Руфанов) и даже до 85%. особенно активизировались и усилились продукты распада ткани поджелудочной железы. В употреблении немцев обычным обозначением причин смерти при остром панкреатите стало выражение «отравление поджелудочной железой». И только в 1934 г. Дрегштедт опубликовал данные экспериментальных исследований, проведенных совместно с сотрудниками, которые убедительно доказали роль микробных токсинов в гибели животного при остром панкреатите. Эти же исследования со всей очевидностью показали, что ни продукты аутолиза ткани поджелудочной железы, ни панкреатический сок, как инактивные, так и активированные, в отсутствие бактерий не обладают ядовитыми свойствами. В то же время автор не отрицал самопереваривающего действия панкреатического сока на ткань поджелудочной железы при обязательном предварительном повреждении железы каким-либо фактором. Возражений против этих положений мы не нашли, и поэтому в литературе следует признать, что одной из основных причин смерти при гнойном, гнойно-некротическом и остром панкреатите является отравление бактериальными ядами.
Если представить себе внезапность резкого повышения тканевого давления в момент лечения поджелудочной железы кровью и сдавления бесчисленных ветвей блуждающего и симпатического нервов, происходящих одновременно и давлением на самый брюшной отдел головного мозга, то реальностью и величиной шока, а также «молниеносность» заболевания некоторых таких больных, станет вполне понятной.
 Беспокоитесь о газообразовании после еды? Пробиотики могут помочь!
В детской песенке «Фасоль, фасоль музыкальный плод» определенно есть доля правды. Чем больше вы едите, тем больше вы гудите!» Газы и вздутие живота являются распространенными симптомами пищеварения, о
Беспокоитесь о газообразовании после еды? Пробиотики могут помочь!
В детской песенке «Фасоль, фасоль музыкальный плод» определенно есть доля правды. Чем больше вы едите, тем больше вы гудите!» Газы и вздутие живота являются распространенными симптомами пищеварения, о
 Препарат может предотвратить панкреатит после пищеварительной процедуры
Последние новости пищеварения Если пересадка почки не удалась, лучше повторить попытку Не позволяйте изжоге испортить вам праздник. Спрос на трансплантацию печени резко вырос Компьютерная томография
Препарат может предотвратить панкреатит после пищеварительной процедуры
Последние новости пищеварения Если пересадка почки не удалась, лучше повторить попытку Не позволяйте изжоге испортить вам праздник. Спрос на трансплантацию печени резко вырос Компьютерная томография
 Одобрение Gleevec расширено за счет включения редких видов рака
Последние новости о раке Не обязательно быть курильщиком, чтобы заболеть раком легких Прогресс в борьбе с раком легких способствует общему снижению заболеваемости Иммунные препараты борются с раком э
Одобрение Gleevec расширено за счет включения редких видов рака
Последние новости о раке Не обязательно быть курильщиком, чтобы заболеть раком легких Прогресс в борьбе с раком легких способствует общему снижению заболеваемости Иммунные препараты борются с раком э