Zriedkavejšie sa stretávajú intraperitoneálne ruptúry konečníka bez hrubého vonkajšieho poranenia a dokonca bez akéhokoľvek vonkajšieho násilia. Medzery tohto druhu, ktoré vznikajú v dôsledku zvýšenia hmotnosti pri defekácii az iných príčin, predstavujú extrémne zriedkavú formu poranenia čriev. Ako prispievajúce momenty slúžia rôzne patologické procesy v stene konečníka, medzi ktorými najčastejšiu úlohu zohrávajú dlhé roky trvajúce prolapsy konečníka. IS Lindenbaum študoval 26 prípadov podobných ruptúr konečníka v roku 1936. Klinický obraz bol vo všetkých prípadoch charakterizovaný fenoménom peritonitídy a v 13 prípadoch okrem toho stratou veľkého počtu kľučiek čriev ruptúrou konečníka. bol pozorovaný. V týchto prípadoch bola diagnóza stanovená prirodzene bez námahy; v iných prípadoch bola stanovená indikatívna diagnóza perforatívnej peritonitídy. Je nepochybné, že rektálny výskum môže v týchto prípadoch poskytnúť slávne údaje pre diagnózu. Pri rektálnom výskume je možné definovať prehĺbenie steny rekta v poli duglasovho priestoru, nájsť aj ruptúru steny čreva alebo odhaliť existenciu tumoru, ktorý predstavuje vypadnutú slučku tenké črevo v dutine konečníka.
Poškodenie mezentéria čriev vo väčšom či menšom rozsahu v podobe medzier alebo oddelení sa rozlišuje na príznakoch vnútorného krvácania, ktoré sa rýchlo rozvinie po úraze. Ak nedôjde k jasne definovateľnému krvácaniu, o niekoľko dní sa môžu prejaviť následky poranenia vo forme fenoménu peritonitídy v dôsledku črevnej gangrény.
Upresniť diagnózu. izolované ruptúry mezentéria veľmi ťažké už preto, že podobné poškodenia sa stretávajú veľmi zriedkavo. Takže na 2605 obetiach, ktoré prišli počas 3 letov do nemocnice v Bukurešti, sa stretli iba 3 izolované ruptury mezentéria (Vasiliu a Sabayla). Pre ruptúru mezentéria je možné považovať za charakteristické ťažké poranenie s vplyvom sily tangenciálnej k stene žalúdka. Najčastejšie sa pozorujú klinické príznaky intraperitoneálneho krvácania. Diagnóza sa zvyčajne robí na operačnom stole.
Najčastejším dôsledkom uzavretých poranení žalúdka je ruptúra pečene; poškodenia pravého pečeňového laloka sa stretávajú 5-krát častejšie ako poškodenia ľavej časti.
Rozpoznanie poranení pečene nepredstavuje pre skúseného chirurga zvláštne ťažkosti. Pečeň dáva medzeru často pri poškodení a pomliaždeninách dolnej polovice hrudníka, najmä vpravo, alebo pri poraneniach horných častí žalúdka. Nepriamy vplyv (pád na zadok, na chrbát) môže spôsobiť aj prasknutie pečene. Preto pri akomkoľvek poškodení pádom z výšky je potrebné venovať pozornosť stavu brušnej dutiny a jej tiel. Charakteristickými príznakmi ruptúr pečene sú príznaky silného krvácania v brušnej dutine; pripája sa k nej výtok žlče v brušnej dutine z odlomených žlčových ciev. Možné sú embólie pľúcnych ciev, úlomky odlomeného pečeňového tkaniva, ktoré sa dostanú z odlomeného miesta pečene do rozľahlých ruptúr vetiev pečeňovej žily.
Silné hemoperitoneum s príslušnými príznakmi akútnej anémie je hlavný dôsledok ruptúry pečene, menovite:bledosť, chladenie kože, progresívne zvýšenie a oslabenie pulzu. V prvom momente môže byť pulz spomalený čiastočne v dôsledku podráždenia zakončení blúdivého nervu v oblasti pobrušnice, čiastočne v dôsledku podráždenia žlčovými kyselinami.
Pacienti zaznamenávajú tupé spontánne bolesti pečene, ktoré spôsobujú často do pravého ramena. Krvný tlak je znížený alebo na začiatku zvýšený, ale v dôsledku postupujúceho krvácania očividne klesá. Teplota sa zvyčajne nezvýši až do objavenia sa symptómov peritonitídy. Žalúdok je trochu nafúknutý (pri značnom krvácaní), ako na začiatku ascites. Ak je súčasne pupočná kýla, pokožka, ktorá ju pokrýva, môže prijať modrastý odtieň. V dolnej a bočnej časti žalúdka sa objavuje tupý tón bicích svedectvom hromadenia tekutiny (krvi) v brušnej dutine. Žalúdok je citlivý na tlak, je mierne intenzívny, no v ojedinelých prípadoch môžu byť jeho steny úplne mäkké.
Ak krátko po úraze nasleduje existencia vyššie uvedených príznakov, navyše zvracanie, je diagnóza poškodenia pečene takmer nepochybná. V prítomnosti symptómov tohto druhu sa ukáže okamžitá skúšobná laparotómia.
Pacienta, 24 rokov, priváža sanitka 1. 3. 1937 o 15. hodine a 35. minúte. Pacient bol sshiblena električka, ktorá bola zasiahnutá úderom do hlavy a potom spadla prsiami na chodník. Na chvíľu omdlel; zvracanie nebolo. Sťažuje sa na bolesť hlavy, závraty a bolesť celého tela.
Objektívne. Pacient dobrého jedla. Vedomie je zachované, koža a sliznica sú bledé, sú tam odreniny osoby a dve rany na pilárnej časti hlavy. Pulz 96, uspokojivé plnenie. Je to normálne hranice srdca, tóny čisté. Chorobnosť pri palpácii dolnej polovice hrudníka nie je pociťovaná, nie sú žiadne zlomeniny hrán. V pľúcach je počúvaný vezikulárny dych. Žalúdok je mierne nafúknutý, obmedzene sa zúčastňuje na dýchaní. Pri palpácii je pociťovaná morbidita v celej prednej brušnej stene s preferenčnou lokalizáciou v pečeni. Perkutorno nie je vyznačené ani vyvýšeniny na svahoch, ani miesta tympanitov. Brušná stena v poli pravého hypochondria je stredne namáhaná. Močenie je normálne; v moči sa neodhalí nič patologické. A leukocytóza — 8400. Stanoví sa diagnóza prasknutia pečene. Pacient ponúknutú laparotómiu odmietol.
Do večera toho istého dňa sa stav nezlepšil. Pulz 90, priemerná náplň. Bolesti brucha ako nezávislé a pri palpácii sa zvýšili; napätie brušnej steny je neostro vyjadrené.
O 7 hodín pacient súhlasil s operáciou. Pri laparotómii v brušnej dutine sa odhalí značné množstvo tekutej krvi, najmä v pravej polovici. Žalúdok, črevá a slezina nie sú zranené. Na spodnej ploche pečene, bližšie k zadnému okraju, sa nachádza štrbina veľká asi 5 cm s ektropiom odlomenej pečeňovej tkaniva. Žlčník bez zmien. Krvácanie bolo zastavené tamponádou, krv je odstránená. Brušná stena je pevne prišitá k tampónom ponechaná na mieste medzery. Pri ďalšej komplikácii pleurisy. Pacient sa uzdravil.
S traumatickými izolovanými ruptúrami žlčníka a v nehepatálnych žlčových cestách sa stretávajú veľmi zriedkavo. K poškodeniu týchto telies zvyčajne dochádza pri ťažkom úraze (úraz na ulici, prelumové nárazníky a pod.), pri ktorom dôjde k odlomeniu žlčníka. I. I. Sosnovikv 1935 rieši otázku ruptúr žlčníka
na základe 25 supervízií (24 je zhromaždených v lekárskej literatúre a 1 vlastný). Poranenie žlčníka sa v prvých hodinách po úraze prejavuje len všeobecnými symptómami, ktoré sú spojené s poranením žalúdka vo všeobecnosti (šok, kolaps, akútne bolesti brucha, vracanie, peritoneálne príznaky). Podľa literárnych údajov je zastúpená určitá špecifickosť:
Ak sa laparotómia nevykoná, postupujúce zvýšenie pulzu, žltačka, chýbajúce príznaky vnútorného krvácania a hnisavá peritonitída môžu viesť k podozreniu na prasknutie žlčníka. Diagnóza sa stáva pravdepodobnejšou, keď sa v dôsledku výronu žlče v brušnej dutine pozoruje postupujúce zväčšenie žalúdka, vznik tuposti v jeho pravej polovici, objavenie sa žlčového farbiva v moči, acholické kreslo, žltačka a silné vyčerpanie strata žlče. Paracentéza abdominis s prijímaním žlče môže potvrdiť diagnózu (II Sosnovik).
Avšak prasknutie extrahepatálnych žlčových ciest môže poskytnúť podobný obraz, takže problém nakoniec vyrieši iba laparotómia.
Môže dôjsť k poraneniu pankreasu nasleduje krvácanie do parenchýmu žľazy alebo prasknutie žľazy, ktoré trvá až do úplného rozdelenia na dve časti. Ruptúry žľazy so súčasnou ruptúrou pobrušnice, ktorá ju pokrýva, sú veľmi nebezpečné. V takýchto prípadoch sa obzvlášť rýchlo objavujú tukové nekrózy v celulóze epiploonu a retroperitoneálnej celulóze a dochádza k zápalu pobrušnice. Po úraze sa môže vyvinúť aj akútna nekróza pankreasu alebo neskôr jej traumatická cysta.
Existencia v anamnéze ťažkého úrazu, šokového stavu, najsilnejších bolestí v antikardiu dávajúc do chrbta, výrazná bolestivá citlivosť na tlak v hornej časti žalúdka, hrudný typ dychu, vracanie, zrýchlenie pulzu – tu sú vodivé znaky, ktoré, ak nie vždy pomôžu k presnej diagnóze, postačujú na zhotovenie urgentnej laparotómie. Ďalej pri poškodení ciev vzniká obraz vnútrobrušného krvácania, niekedy sa objavuje exsudát (dráždivý účinok pankreasovej šťavy) a opuch hrubého čreva. Niekedy je možné dostatočne skoro vysondovať nádor v dôsledku nahromadenia krvi a tajomstva žľazy v omentálnej burze. Nádor sa môže vyvinúť aj počas určitého obdobia, pri sekundárnom pretrhnutí puzdra, ktoré si zachovalo integritu v čase poranenia. Okrem nádoru je možné pri röntgenoskopii nájsť odchýlku žalúdka a nehybnosť ľavej polovice bránice. Podľa AN Zeboldu zo 100 prípadov prasknutia pankreasu bola správna predbežná diagnóza stanovená iba raz, pretože stále neexistujú žiadne patognomické príznaky poškodenia pankreasu.
Ak je čas na dohľad, je možné uchýliť sa k laboratórnym diagnostickým metódam. Za najcharakteristickejšie príznaky poškodenia pankreasu sa považuje zvýšenie diastázy v moči a krvi (Volgemutov test), následne hyperglykémia a prítomnosť cukru v moči. Bohužiaľ, v niektorých prípadoch sú tieto testy negatívne.
Poranenie pankreasu možno niekedy vidieť aj na operačnom stole, najmä pri usporiadaní medzery na zadnej ploche žľazy priľahlej ku chrbtici. Miesta tukovej nekrózy nájdené pri laparotómii nesporne poukazujú na poškodenie pankreasu. Tieto príznaky sa však neprejavujú a nerozvíjajú sa tak rýchlo. V prípadoch s menej rýchlym vývojom postupne narastajúci nádor v hornej polovici žalúdka indikuje vznik adventívnej cysty a môže byť diagnostickým znakom pri rozpoznaní ruptúry pankreasu. V niektorých prípadoch bolo možné stanoviť správnu diagnózu až pri otvorení.
Ruptúry sleziny sa v praxi urgentnej operácie stretávajú nie zriedkavo. Pri 2 letoch v Leninovej nemocnici bolo pozorovaných 6 ruptúr sleziny v dôsledku uzavretého poranenia. Ruptúry sleziny sa vyskytujú častejšie pri patologických zmenách a zvyšujú ich.
V oblastiach, lokálnych na maláriu, sa obzvlášť často stretávajú hypodermické ruptúry sleziny. Podľa RO Eolyan sa teda pri 310 núdzových laparotómiách vykonaných za 22 mesiacov (október 1945 – august 1947) v 10 prípadoch (3,2 %) pozorovalo prasknutie sleziny a v 8 prípadoch mali obete maláriu.
Medzery sa stretávajú na konvexnej aj na konkávnej strane sleziny a môžu byť jednoduché a viacnásobné; je možné aj úplné oddelenie sleziny na dvoch alebo viacerých častiach. Základným kameňom sú fenomény podráždenia pobrušnice a vnútorného krvácania, ľavostranná lokalizácia bolestí s ich návratom do ľavého ramena pri úraze v oblasti dolnej časti hrudníka alebo hornej časti žalúdka na ľavej strane. príznakov prasknutia sleziny.
Pacienta, 48 rokov, privezie na kliniku (nemocnica Lenina) sanitka 14/IX 1938 g. 13/IX o 21. hodine utrpel pri páde z motocykla pomliaždenie ľavej polovice hrudníka. Po páde pacient prešiel 3 km, vedenie motocykla. Len v noci sa cítil zle pre bolesť v ľavej polovici hrudníka, zavolal lekára a poslali ho na kliniku.
Všeobecne vážny stav. Pleť je sivastá a bledá, človek, ktorý schudol. Pulz 66, uspokojivé plnenie. Teplota je normálna. Na bočnom povrchu ľavej polovice hrudníka a žalúdka - veľké odreniny. Palpácia hrudníka nie je bolestivá. Dochádza k oddeleniu akromiálneho konca kľúčnej kosti. V ľavých pľúcach, vzadu od priemernej línie, tlmenie bicieho zvuku, oslabenie dychu. Žalúdok nie je bolestivý pri palpácii, ale je mierne intenzívny v hornej polovici. Na klinike došlo k zvracaniu. Pacient nemôže samostatne močiť. Katetrizácia poskytla trochu moču normálnej štruktúry. Po klystíre tam boli plyny. Hemoglobín – 56 %.
Po 15 hodinách je zaznamenaná ostrá chorobnosť v žalúdku, opuch je výraznejší, najprudšia chorobnosť je zaznamenaná v slezine. V ľavej polovici žalúdka tlmenie úderového tónu dosahuje spodný okraj priameho svalu. Maximálny krvný tlak - 80 mm. Pulz 86. Diagnóza prasknutia sleziny sa stanovuje na základe príznakov vnútorného krvácania. Súhlasil však s laparotómiou pacienta nie naraz kvôli tomu, čo zadržalo operáciu na 2 hodiny. Pri laparotómii sa v brušnej dutine nachádza veľké množstvo krvi, čiastočne tekutiny, časť, ktorá bola odrezaná. Zistilo sa prasknutie sleziny hviezdicového tvaru. Odstráni sa slezina. Rana je pevne zašitá. Krv sa podáva transfúziou. Pacient sa uzdravil.
V popredí pri ruptúre sleziny sú príznaky intraperitoneálneho krvácania, ktoré treba pozorne sledovať pri každom poškodení ľavej polovice hrudníka a žalúdka; najmä netreba zanedbávať rozbor krvi. In the given case the strong suspicion on a rupture of a spleen was caused, along with the other clinical phenomena, also low interest of hemoglobin.
Bleeding at a rupture of a spleen happens more plentiful, than bleeding at ruptures of a liver. Ruptures of a spleen can be followed by shock, but it must be kept in mind that shock is the main symptom of a bruise of a stomach in general, but not a rupture of a spleen. Vomiting is not characteristic of ruptures of a spleen. The local phenomena from a stomach at a rupture of a spleen consist in increase in splenic dullness that is explained by accumulation of blood clots around a spleen and in emergence of dullness in left lumbar, in left lateral and left ileal areas.
According to B. S. Rozanov, at accumulation of blood in the left half of a stomach at injury of a spleen patients often lie on the left side with the hips which are drawn in to a stomach. In attempt to turn the patient for survey on a back or on other side it immediately, sometimes with fulminant speed, turns over and adopts the former provision, complaining of sharp pains and impossibility to lie in other situation. At a similar symptom ("vanka-vstank") the diagnosis of a rupture of a spleen was always confirmed on operation (B. S. Rozanov).
However the listed general and local symptoms are inherent to damages and wounds of other abdominal organs therefore some authors consider that it is impossible to establish the diagnosis of a rupture of a spleen in general, and at best it is probable. It is impossible to agree with it. It is necessary only during the first hours after an injury attentively to watch the patient and at the accruing phenomena immediately to operate. A rational way of research of the patient is Veynert's reception. At this way, at the left, in depth at a backbone, resistance, like an elastic pillow, extremely painful whereas on the right the hand of the surgeon can make at the same time deep palpation is probed, without meeting obstacles.
At a rupture of a spleen together with a capsule signs of the general anemia and signs of accumulation of blood in an abdominal cavity appear in the first hours. In certain cases, on the contrary, initial effects of a bruise of a stomach rather quickly pass, but after a while, estimated in the days, in the weeks and even in the months, sudden symptoms of acute intraperitoneal bleeding appear suddenly. This repeated bleeding at stomach injuries in a spleen occurs owing to formation of her initial subcapsular hematoma which, gradually increasing, causes a sudden rupture of a capsule and plentiful bleeding from the existing subcapsular gaps.
I. S. L supervision and p to and N is typical and.
Sick 6/XI 1932 g was sshiblen the car. The hurt wound of the right superciliary area is found. It is immediately brought to clinic where to it preprocessing was made. In the next few days rough suppuration of a wound; seams are removed, edges of a wound are opened. 11/XI (for the 5th day) the patient got out of a bed and suddenly felt a sharp abdominal pain, it is more at the left.
Objektívne. Sharp pallor. The stomach is intense and painful at a palpation in an upper half at the left. A diffuse symptom of Shchetkin — Blyumberg. Dryness of language and thirst. Pulse 90. Hemoglobin — 52%. Erythrocytes —
970 000. In an hour hemoglobin — 46%. With the diagnosis the late rupture of a spleen of the patient is urgently operated. In an abdominal cavity there is a lot of blood. The spleen is increased (about the child's head) at the expense of a big subkapsulyarny hematoma. Big rupture of an internal surface. The spleen is removed. The postoperative current was complicated by pleurisy. It is written out in a good shape.
Similar cases of late "double-stage" ruptures of a spleen are described by many authors (M. S. Arkhangelskaya - Levina, M. A. Sarkisov, etc.).
Establishment of the diagnosis of a rupture of a spleen is helped by roentgenoscopy at which increase in a shadow of a spleen owing to adjournment of blood clots around it can be revealed.
The rupture of kidneys occurs, mainly, owing to direct injuries of renal area, is more rare at indirect injuries (body bruises when falling, falling from height on legs, a thorax prelum, sudden reduction of muscles of an abdominal wall). Distinguish ruptures only of a renal parenchyma with formation of a subcapsular hematoma and ruptures of a parenchyma and a capsule of body. In both cases damages of cups and a pelvis, a separation of an ureter, separate or all vessels, a rupture of body are possible. Also full crush of a kidney meets.
The main symptoms of injury of a kidney are shock, pains, hematomas in renal area. However shock can be absent. Pain can immediately develop, or it arises later, in several hours. Also the pain of kolikoobrazny character depending on passing of clots on an ureter is sometimes observed. Bleeding in a circle of kidneys leads to formation of a retroperitoneal hematoma which has at palpation limited morbidity, a painful muscle tension of lumbar area and more or less explicit swelling in the field of injuries of a kidney. At a simultaneous rupture of a peritoneum there is intraperitoneal bleeding to the signs described above. The most indicative symptom is the hamaturia which intensity fluctuates from microscopic impurity of blood in urine before clear coloring of the last in red color. The hamaturia can be so intensive that with urine clots are allocated. The hamaturia can be absent when the rupture of a renal parenchyma has superficial character and also when there was a separation of all vessels, either an ureter separation, or an excess of an ureter and obstruction by its clot. At injury of a kidney with preservation of an integrity of a capsule blood to urine can be added in the form of worm-shaped clots which are formed when passing blood through an ureter.
At hypodermic injury of kidneys the hamaturia meets approximately in 75% of cases and keeps usually about 7 — 10 days. In addition to bruise in lumbar area, on the party of an injury still ecchymomas in the field of a scrotum can be observed because hemorrhage from pararenal cellulose extends down vasa spermatica. At a pararenal hematoma also bent position of the corresponding hip owing to morbidity of m. psoas at extension of an extremity was noted. These tsistoskopiya in fresh cases can install lack of release of urine at an ureter separation on the damaged side or define the damaged party at the phenomena of an unsharp hamaturia. X-ray inspection gives the valuable data sometimes.
The closed injuries of a bladder (gaps it) most often accompany basin changes, injuries of the lower half of a stomach. Such damages arise mostly at the filled bubble (often at drunk). Excessive overflow and weakening of a bubble (for example contribute to a rupture of a bubble of an ulcer, an inflammation and a tumor of its walls, and also, at diseases and injuries of a spinal cord). At an intraperitoneal rupture of a bubble urine and blood stream in an abdominal cavity. Despite strong desires, urine is not allocated or emitted in the form of the drops painted by blood. At catheterization the bubble is found empty. In the lower parts of a stomach obtusion, pains, tension of an abdominal wall is defined. The gap is quite often accompanied by shock. At big ruptures of a bubble there are phenomena of acute intraperitoneal bleeding, anemia, a collapse, the frequent weakened pulse, etc. If bleeding is small, the condition of the patient improves a little, but the peritonitis phenomena, and also uraemias (vomiting, spasms, nonsense, a coma) soon develop, and the patient perishes.
Extra peritoneal ruptures of a bubble give in to recognition more difficultly. They cause an uric infiltration of paravesical cellulose and cellulose of pelvic bodies, a crotch and the lower part of a stomach. The main signs are:pains in the lower part of a stomach, frequent desires to an urination and impossibility to urinate, a swelling and hemorrhage in the field of paravesical space, pain at research of a bottom of a bubble through a rectum. At catheterization a small amount of bloody urine is allocated; especially strong impurity of blood, even in the form of clots, the last portion of urine contains.
In view of big danger of not recognizable ruptures of the bladder it is the best of all at suspicion on a gap to use active diagnosis in the form of catheterization and filling of a bubble sterile liquid.
At intraperitoneal ruptures of a bubble the catheter or did not possible to receive urine at all, or it is possible to receive a small amount of bloody urine. If the catheter passed through a rupture of a bubble in an abdominal cavity, then the slow stream emits the urine which streamed in an abdominal cavity mixed with blood and inflammatory peritoneal exudate; the end of a catheter can even be probed under an abdominal wall. If to try to fill a bubble with sterile solution, then liquid at an intraperitoneal gap remains in an abdominal cavity, and at extra peritoneal — in paravesical cellulose, without following through the catheter entered into a bubble back.
Other diagnostic reception consists in filling of a bubble air with the subsequent X-ray analysis. At an intraperitoneal rupture of a bubble in a peritoneal cavity it is possible to find the moving air bubbles. At an extra peritoneal gap air is defined in paravesical cellulose; in the absence of a gap air remains in a bubble. After administration of air in a bubble at an extra peritoneal gap it is also possible to determine hypodermic emphysema in the field of a pubis, on a crotch or in a pararectal fat at palpation by a finger through a rectum (details see above).
 Prečo ste hrdinom v oblasti zdravia a čo robiť s touto energiou
Prečo ste hrdinom v oblasti zdravia a čo robiť s touto energiou
 30 expertov zdieľa malé zmeny na záchranu vášho zdravia
30 expertov zdieľa malé zmeny na záchranu vášho zdravia
 Príprava na kolonoskopiu
Príprava na kolonoskopiu
 Schválenie Gleevec bolo rozšírené o vzácnu rakovinu
Schválenie Gleevec bolo rozšírené o vzácnu rakovinu
 Čo by ste mali vedieť pred začatím používania živice na báze žlčových kyselín
Čo by ste mali vedieť pred začatím používania živice na báze žlčových kyselín
 Poďme sa porozprávať o vitamíne C
Poďme sa porozprávať o vitamíne C
 Celiakia u žien spojená s rizikom depresie
Najnovšie správy o depresii Ketamín rýchlo uľahčuje ťažko liečiteľnú depresiu Stigma Američanov proti miznutiu depresie Rybí olej nemá žiadny vplyv na depresiu Aplikácie pre telefón online môžu pomôc
Celiakia u žien spojená s rizikom depresie
Najnovšie správy o depresii Ketamín rýchlo uľahčuje ťažko liečiteľnú depresiu Stigma Američanov proti miznutiu depresie Rybí olej nemá žiadny vplyv na depresiu Aplikácie pre telefón online môžu pomôc
 Mukormykóza (zygomykóza)
Fakty, ktoré by ste mali vedieť o mukormykóze (zygomykóze) Mukormykóza (zygomykóza) je plesňová infekcia spôsobená Zygomycetes . Symptómy zahŕňajú horúčku, bolesť hlavy, kašeľ, dýchavičnosť, bolesť
Mukormykóza (zygomykóza)
Fakty, ktoré by ste mali vedieť o mukormykóze (zygomykóze) Mukormykóza (zygomykóza) je plesňová infekcia spôsobená Zygomycetes . Symptómy zahŕňajú horúčku, bolesť hlavy, kašeľ, dýchavičnosť, bolesť
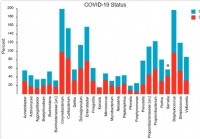 Zloženie a štruktúra nazofaryngeálneho mikrobiómu súvisí so závažnosťou ochorenia COVID-19
Vírusové infekcie sú spojené so zmenami v mikrobióme horných dýchacích ciest/nazofaryngeálneho (NP). Navyše, mnohé štúdie predpokladajú možnosti „superinfekcií“ v dôsledku oslabenej imunity počas víru
Zloženie a štruktúra nazofaryngeálneho mikrobiómu súvisí so závažnosťou ochorenia COVID-19
Vírusové infekcie sú spojené so zmenami v mikrobióme horných dýchacích ciest/nazofaryngeálneho (NP). Navyše, mnohé štúdie predpokladajú možnosti „superinfekcií“ v dôsledku oslabenej imunity počas víru