 Tylenol es un agente analgésico (analgésico) y antipirético (antipirético) muy eficaz. Sin embargo, tomar demasiado Tylenol (una sobredosis) también puede causar insuficiencia hepática.
Tylenol es un agente analgésico (analgésico) y antipirético (antipirético) muy eficaz. Sin embargo, tomar demasiado Tylenol (una sobredosis) también puede causar insuficiencia hepática.
Tylenol es actualmente el analgésico más popular en los Estados Unidos. Los estadounidenses toman más de 8 mil millones de pastillas (tabletas o cápsulas) de Tylenol cada año. El acetaminofén es el nombre general (genérico) de Tylenol, que es una marca. Aunque el paracetamol se encuentra en más de 200 medicamentos, la mayoría de ellos no tienen el nombre "Tylenol" en sus etiquetas. Además, casi todos los pacientes con enfermedad hepática en mi práctica preguntan invariablemente:
Estas preguntas resaltan la conciencia del público sobre el potencial del acetaminofén para causar daño o lesiones en el hígado.
Tylenol es un agente analgésico (analgésico) y antifebril (antipirético) muy eficaz. También es un fármaco muy seguro siempre que no se exceda la dosis recomendada. De hecho, el uso de Tylenol en lugar de aspirina para tratar la fiebre en los bebés ha reducido en gran medida la aparición del síndrome de Reye, una forma de insuficiencia hepática a menudo mortal. Irónicamente, sin embargo, tomar demasiado Tylenol (una sobredosis) también puede causar insuficiencia hepática, aunque por un proceso (mecanismo) diferente, como se explica a continuación.
El daño hepático de Tylenol es el daño al hígado que ocurre debido a una sobredosis del fármaco acetaminofén. Cuando se usa correctamente, el paracetamol es un fármaco analgésico seguro y eficaz. El acetaminofén se encuentra en muchas preparaciones de venta libre, así como en algunos medicamentos recetados como Vicodin.
Los signos y síntomas del daño hepático de Tylenol pueden incluir
Algunos informes iniciales describieron la aparición de enfermedad hepática crónica asociada con el uso a largo plazo de Tylenol en las dosis recomendadas. Sin embargo, estos estudios se publicaron en la década de 1970 y sospecho que muchos de estos pacientes pueden haber tenido una infección crónica por hepatitis C no reconocida. De todos modos, hoy en día, el consenso es que las dosis habituales de Tylenol causan daño hepático significativo solo en raras ocasiones, o nunca en personas con hígado normal.
Del mismo modo, una persona con enfermedad hepática no parece tener un mayor riesgo de desarrollar daño hepático adicional por tomar Tylenol. Esto es así, independientemente de la causa de la enfermedad hepática y siempre que el paciente no beba alcohol con regularidad. Por lo tanto, Tylenol es bastante seguro de usar en las dosis recomendadas en pacientes con hepatitis aguda (de corta duración) o crónica (de larga duración). Por ejemplo, Tylenol se prescribe de forma rutinaria para tratar los síntomas similares a los de la gripe que pueden ser causados por el tratamiento con interferón en pacientes con hepatitis crónica. Sin embargo, tenga en cuenta que todos los medicamentos, incluido el Tylenol, deben usarse con precaución, si es que se deben usar, en pacientes con enfermedad hepática grave, como cirrosis avanzada (cicatrización del hígado) o insuficiencia hepática.
Aunque lo más probable es que Tylenol no cause daño hepático grave en las dosis recomendadas, puede causar elevaciones de las enzimas hepáticas en la sangre, lo que sugiere una lesión en el hígado. En un estudio de 145 sujetos sanos que fueron aleatorizados para recibir placebo o 4 gramos de Tylenol al día durante dos semanas, los sujetos del grupo de placebo no experimentaron elevaciones de ALT, una enzima hepática, pero entre el 33 % y el 44 % de los sujetos del grupo de Tylenol El grupo tenía elevaciones de ALT superiores a tres veces los límites superiores de lo normal. La elevación más alta de ALT fue superior a 500, que es aproximadamente 10 veces el límite superior normal. Todas las elevaciones de enzimas volvieron a la normalidad después de dejar de tomar Tylenol. Por lo tanto, las dosis recomendadas de Tylenol administradas a sujetos sanos durante dos semanas pueden causar una lesión hepática reversible de leve a moderada. Tylenol, como todos los demás medicamentos, debe usarse con precaución bajo la supervisión de un médico con control de los niveles de enzimas hepáticas.
En el resto de esta discusión, nos referiremos al nombre genérico acetaminofén, en lugar del nombre de marca Tylenol. Hemos decidido hacer esto para enfatizar la necesidad de que las personas lean cuidadosamente las etiquetas de los frascos de medicamentos. Como se mencionó anteriormente, las etiquetas generalmente dirán acetaminofén en lugar de Tylenol. Por ejemplo, cada cucharada del remedio común para el resfriado nocturno, NyQuil, contiene 500 miligramos (mg) de paracetamol. De manera similar, cada tableta de hidrocodona/acetaminofeno (Vicodin), un popular analgésico potente que contiene un narcótico, también tiene 500, 650 o 750 mg de acetaminofeno, según la formulación.
Como ya se mencionó, una sobredosis de paracetamol puede causar daño hepático. Este daño ocurre de una manera relacionada con la dosis. (Algunos otros medicamentos pueden causar daño hepático de una manera impredecible que no está relacionada con la dosis). En otras palabras, el daño hepático causado por el paracetamol ocurre solo cuando alguien toma más de una cierta cantidad del medicamento. Asimismo, cuanto mayor sea la dosis, mayor es la probabilidad del daño. Además, esta lesión hepática por una sobredosis de acetaminofén es un asunto serio porque el daño puede ser grave y provocar insuficiencia hepática y la muerte. De hecho, la sobredosis de paracetamol es la principal causa de insuficiencia hepática aguda (aparición rápida) en los EE. UU. y el Reino Unido.
Para el adulto saludable promedio, la dosis máxima recomendada de acetaminofén durante un período de 24 horas es de cuatro gramos (4000 mg) u ocho píldoras extra fuertes. (Cada pastilla de potencia extra contiene 500 mg y cada pastilla de potencia normal contiene 325 mg). Sin embargo, una persona que bebe más de dos bebidas alcohólicas al día no debe tomar más de dos gramos de acetaminofén en 24 horas, como se explica a continuación. Para los niños, la dosis se basa en su peso y edad, y se dan instrucciones explícitas en el prospecto. Si se siguen estas pautas para adultos y niños, el paracetamol es seguro y esencialmente no conlleva riesgo de daño hepático.
Por otro lado, una dosis única de 7 a 10 gramos de acetaminofén (14 a 20 tabletas extra fuertes) puede causar daño hepático en el adulto saludable promedio. Tenga en cuenta que esta cantidad es aproximadamente el doble de la dosis máxima recomendada para un período de 24 horas. En los niños, una dosis única de 140 mg/kg (peso corporal) de acetaminofén puede provocar daño hepático. Se ha informado que cantidades de acetaminofén tan bajas como 3 a 4 gramos en una sola dosis o 4 a 6 gramos en 24 horas causan daño hepático grave en algunas personas, a veces incluso con resultado de muerte. Parece que a ciertas personas les gustan los que beben alcohol regularmente , son más propensos que otros a desarrollar daño hepático inducido por paracetamol. Para comprender esta mayor susceptibilidad en algunas personas, es útil saber cómo se procesa (metaboliza) el paracetamol en el hígado y cómo el fármaco causa daño hepático.
El hígado es el sitio principal del cuerpo donde se metaboliza el paracetamol. En el hígado, el paracetamol primero sufre sulfatación (unión a una molécula de sulfato) y glucuronidación (unión a una molécula de glucurónido) antes de ser eliminado del cuerpo por el hígado. El compuesto original, el paracetamol, y sus compuestos de sulfato y glucurónido (metabolitos) en sí mismos no son dañinos. Sin embargo, una cantidad excesiva de paracetamol en el hígado puede abrumar (saturar) las vías de sulfatación y glucuronidación. Cuando esto sucede, el paracetamol se procesa a través de otra vía, el sistema del citocromo P-450. A partir del paracetamol, el sistema P-450 forma un metabolito intermedio denominado NAPQI, que resulta ser un compuesto tóxico. Normalmente, sin embargo, este metabolito tóxico se vuelve inofensivo (desintoxicado) por otra vía, el sistema de glutatión.
La respuesta es que el daño hepático causado por el paracetamol ocurre cuando la vía del glutatión se ve abrumada por una cantidad excesiva del metabolito del paracetamol, NAPQI. Entonces, este compuesto tóxico se acumula en el hígado y causa el daño. Además, el alcohol y ciertos medicamentos como fenobarbital, fenitoína (Dilantin) o carbamazepina (Tegretol) (medicamentos anticonvulsivos) o isoniazida (INH, Nydrazid, Laniazid) - (medicamento antituberculoso) pueden aumentar significativamente el daño. Lo hacen haciendo que el sistema del citocromo P-450 en el hígado sea más activo. Esta mayor actividad de P-450, como era de esperar, da como resultado una mayor formación de NAPQI a partir del paracetamol. Además, el consumo crónico de alcohol, así como el estado de ayuno o la mala nutrición, pueden agotar el glutatión del hígado. Entonces, el alcohol aumenta el compuesto tóxico y disminuye el material desintoxicante. En consecuencia, la conclusión de una sobredosis de paracetamol es que cuando la cantidad de NAPQI es demasiado para que el glutatión disponible lo desintoxice, se produce daño hepático.
En los EE. UU., los intentos de suicidio representan más de dos tercios de las lesiones hepáticas relacionadas con el paracetamol, mientras que las sobredosis accidentales representan solo un tercio de los casos. En los niños pequeños, la sobredosis accidental representa un porcentaje aún menor de los casos. Entre estos niños pequeños, a menudo curiosos, la sobredosis accidental es responsable de menos del 10 % de los casos de toxicidad por paracetamol. La gran mayoría de estas sobredosis accidentales se debieron a sobredosis involuntarias administradas por los cuidadores de los niños.
Para evitar sobredosis no intencionales entre adultos, aquí hay algunas sugerencias.
La dosificación de paracetamol para niños, como se mencionó anteriormente, depende de su peso y edad. Para evitar una sobredosis en niños, siga los mismos procedimientos que se sugirieron anteriormente para los adultos. Más allá de eso, dos adultos deben determinar de forma independiente la dosis de paracetamol para un niño. Si hay desacuerdo sobre la dosis recomendada, consulte a un farmacéutico o médico. Estas precauciones no son excesivas si se considera que en una situación experimental simulada, solo el 30 % de los adultos calculó correctamente la dosis de paracetamol para su hijo. Si una niñera está cuidando a un niño enfermo, los padres deben anotar cuidadosamente la dosis y el horario de administración del medicamento. Cada año, en niños con fiebre alta que recibieron dosis repetidas de paracetamol, se han producido muertes debido a sobredosis accidentales y al daño hepático resultante.
Se han descrito tres etapas clínicas (fases) de la lesión hepática inducida por paracetamol.
Durante la primera fase, es decir, las primeras 12 a 24 horas después de la ingestión, el paciente experimenta náuseas y vómitos.
Durante las siguientes 12 a 24 horas, que es la segunda fase o la llamada fase inactiva (latente), el paciente se siente bien.
En la tercera fase, que comienza entre 48 y 72 horas después de la ingestión de paracetamol, comienzan a aparecer anomalías en los análisis de sangre del hígado. En particular, los niveles extremadamente altos (anormales) de los análisis de sangre del hígado, AST y ALT, son comunes con este tipo de lesión hepática. El resultado (pronóstico) de la lesión hepática se puede predecir con bastante precisión sobre la base del examen clínico y los análisis de sangre del paciente. Por ejemplo, en un extremo, si el paciente desarrolla una acumulación severa de ácido en la sangre, insuficiencia renal, trastornos hemorrágicos o coma, la muerte es casi segura. Solo un trasplante de hígado puede salvar a un paciente así.
Un médico debe evaluar al individuo inmediatamente. Recuerde que siempre es útil llevar los frascos de paracetamol y todos los demás medicamentos de la persona a la sala de emergencias. El riesgo de que una sobredosis de paracetamol cause daño hepático se correlaciona con el nivel de paracetamol en la sangre en relación con el momento en que se tomó el medicamento. Los médicos, por lo tanto, pueden estimar la probabilidad del paciente de desarrollar daño hepático después de una sobredosis. Para hacer esta determinación, obtienen el historial de ingestión de paracetamol del paciente y miden el nivel de la droga en la sangre. Con esta información, el médico puede consultar una tabla (nomograma) que proporciona una estimación del riesgo de desarrollar una lesión hepática. Sin embargo, la precisión de esta estimación depende de la confiabilidad del momento de la ingestión y de si el paracetamol se tomó durante un período de tiempo o todo a la vez.
Si se sospecha una sobredosis de acetaminofeno, los médicos generalmente bombearán (gavaje) el estómago del paciente para eliminar los fragmentos de la píldora. En realidad, muchas personas que toman una sobredosis de paracetamol en un intento de suicidio habrán tomado otras píldoras además. Algunos médicos, por lo tanto, considerarán tratar al paciente con carbón activado, que se une (y por lo tanto inactiva) a muchos medicamentos. Sin embargo, este tratamiento es controvertido debido a la preocupación de que el carbón activado también pueda unirse al antídoto para la sobredosis de paracetamol.
Los pacientes que se cree que tienen un alto riesgo o incluso solo un posible riesgo de desarrollar una lesión hepática por paracetamol deben recibir el antídoto N-acetilcisteína (Mucomyst) por vía oral (o por vía intravenosa en Europa). Este medicamento funciona al reponer indirectamente el glutatión. El glutatión, como recordará, desintoxica el metabolito tóxico del paracetamol. La N-acetilcisteína es más eficaz cuando se administra dentro de las 12 a 16 horas posteriores a la toma del paracetamol. Sin embargo, la mayoría de los médicos administrarán N-acetilcisteína incluso si el paciente es visto por primera vez más allá de este período de 16 horas. Por lo tanto, un estudio británico mostró que los pacientes que ya tenían insuficiencia hepática y que luego recibieron N-acetilcisteína tenían más probabilidades de sobrevivir que los pacientes que no recibieron el antídoto. Además, la supervivencia se produjo en estos pacientes independientemente del momento de la administración inicial de N-acetilcisteína. Finalmente, las personas que se recuperan del daño hepático inducido por acetaminofén quedan, afortunadamente, sin enfermedad hepática residual o en curso (crónica).
Autor y editor médico anterior:Autor médico:Tse-Ling Fong, M.D.
Editor médico:Leslie J. Schoenfield, M.D., Ph.D.
 Dieta baja en FODMAP
Seguir un plan de alimentación bajo en FODMAP puede parecer desalentador, pero no tiene por qué sentirse así. Con un poco de conocimiento o la ayuda de un dietista (además del acceso actual a una ampl
Dieta baja en FODMAP
Seguir un plan de alimentación bajo en FODMAP puede parecer desalentador, pero no tiene por qué sentirse así. Con un poco de conocimiento o la ayuda de un dietista (además del acceso actual a una ampl
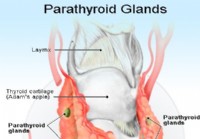 Hipercalcemia (niveles elevados de calcio)
Datos que debe saber sobre la hipercalcemia Imagen de las glándulas paratiroides El calcio es importante para la fortaleza de los huesos, así como para la función muscular y nerviosa Los niveles de c
Hipercalcemia (niveles elevados de calcio)
Datos que debe saber sobre la hipercalcemia Imagen de las glándulas paratiroides El calcio es importante para la fortaleza de los huesos, así como para la función muscular y nerviosa Los niveles de c
 Tu microbioma intestinal:donde comienza tu salud
El último gran tema de salud es el microbioma intestinal y su efecto sobre nuestra salud. Estoy seguro de que ha escuchado a otros médicos mencionarlo varias veces, así que pensé en comenzar el blog d
Tu microbioma intestinal:donde comienza tu salud
El último gran tema de salud es el microbioma intestinal y su efecto sobre nuestra salud. Estoy seguro de que ha escuchado a otros médicos mencionarlo varias veces, así que pensé en comenzar el blog d