Sažetak pregled
Pozadina pregled
bolnica readmisiji okuplja sve veću pozornost kao mjera kvalitete zdravstvene zaštite i A potencijal uštede troškova meta. Svrha ove prospektivne studije bio je utvrditi čimbenike rizika za readmisiju u roku od 30 dana od otpusta nakon gastrektomije za pacijente s rakom želuca. Pregled
Metode
Provedena je studija na pacijente koji se radikalno gastrektomije za karcinom želuca od listopada 2013. do studenog 2014. godine u našoj ustanovi. Incidencije, uzrok i faktori rizika za 30 dana readmisiji su određene. Pregled
Rezultati
bilo je uključeno ukupno 376 bolesnika u našoj analizi, bez gubitka u follow-up. 30-dnevna stopa readmisiji nakon radikalne gastrektomije za rak želuca bila je 7,2% (27of 376). Najčešći uzrok za readmisiju uključene gastrointestinalnih komplikacija i postoperativnih infekcija. Na temelju multivarijatne logističke regresijske analize, preoperativna screening prehrambene rizika 2.002 bodova ≥ 3 je neovisni čimbenik rizika za 30 dana readmisiji. Čimbenici koji nije povezan s višom stopom prihvat uključeno povijest glavni postoperativne komplikacije tijekom hospitalizacije, produljena primarni duljina boravka u bolnici nakon operacije, povijest prethodnog abdominalne kirurgije, starije životne dobi, indeksa tjelesne mase, već postojećih kardiopulmonalnih komorbiditet, American Society of anesteziologije razredu, vrsti resekcije, opsegu čvor disekcije i pražnjenje raspored. pregled
Zaključci
readmisiji u roku od 30 dana od otpusta nakon radikalne gastrektomije za rak želuca je uobičajeno. Bolesnici s prehrambene rizika preoperativno su na visokim rizikom za 30 dana readmisiji. Prijeoperativna optimiranje hranidbenog statusa bolesnika na prehrambene rizika može se djelotvorno smanji readmisijske cijene pregled
Izvor. Zhuang C-L, Wang S-L, Huang D-D, Pang W-Y, Lou N, Chen B-C, et al. Čimbenici (2015) rizika za bolnice readmisiji nakon radikalne gastrektomije za rak želuca: prospektivna studija. PLoS ONE 10 (4): e0125572. doi: 10,1371 /journal.pone.0125572 pregled
Akademska Urednik: Jose G. Trevino, University of Florida, Sjedinjene Američke Države pregled
Primljeno: 23 siječnja 2015; Prihvaćeno: 24. ožujak 2015; Objavljeno: 27. travanj 2015 pregled
Copyright: © 2015 Zhuang et al. Ovo je otvoreno pristupa članak distribuirati pod uvjetima Creative Commons Imenovanje License, koja omogućuje neograničeno korištenje, distribuciju i reprodukciju u bilo kojem mediju, pod uvjetom da je izvorni autor i izvor su zaslužan pregled
Podaci Dostupnost: sve relevantne podatke su u radu i njegove popratne podatke datoteka pregled
Financiranje:. Ovaj rad je podržan od strane Nacionalne zaklade prirodoslovni Kine (br 81171857). U financijeri nisu imali ulogu u studiju dizajna, prikupljanja i analize podataka, Odluka o objavi, ili pripremu rukopisa pregled
U konkurenciji interese.. Autori su izjavili da ne postoje suprotstavljeni interesi pregled
Uvod pregled
readmisiji bolesnika u bolnicu nakon velike operacije je čest događaj. Skoro jedan od sedam pacijenata hospitaliziranih za veliki kirurški zahvat je ponovno primljen u bolnicu u roku od 30 dana nakon otpusta [1]. U Sjedinjenim Američkim Državama, troškovi u Medicare neplaniranih readmissions u 2004. godini bio je 17,4 milijarde dolara [2]. Zahvaljujući svojim ogromnim medicinske i financijske učinke, prihvat okuplja sve veću pozornost kao mjera kvalitete zdravstvene zaštite, kao i potencijalni uštedu cilja [3]. Pregled
Rak želuca je četvrti najčešći rak i drugi vodeći uzrok smrti od raka u svijetu, s gotovo milijun novih slučajeva procjenjuje da se godišnje [4]. Najviše stope pojave u istočnoj Aziji, Istočnoj Europi i Južnoj Americi. [4] Kirurška resekcija ostaje najučinkovitiji terapija za potencijalno izlječiv raka želuca [5]. Međutim, gastrektomije je povezan s visokim stopama komplikacija i dugih hospitalizacija [6, 7]. Pregled
Nekoliko studija je pokušao identificirati faktore rizika za readmisiju nakon abdominalne kirurgije u općoj [8], debelom crijevu [9-12] i jetre i žuči pancreato operacije [13-15], međutim, postoji pomanjkanje informacija koja se fokusira na readmisiji stopa i pridružene rizične čimbenike za readmisiju nakon gastrektomije za pacijente s rakom želuca. Gastrektomija često se izvodi u pothranjenih bolesnika, što može biti povezano s većom incidencijom od postoperativnih komplikacija [16]. Retrospektivna studija je utvrdila da povijest velikog postoperativnog komplikacija nezavisno povezan s višom stopom readmisiji 30 dana u bolesnika podvrgnuti ljekovito gastrektomije za rakom želuca [17]. Svrha ove prospektivne studije bio je utvrditi učestalost readmisiji i ispitati da li preoperativna prehrambene rizik je neovisan faktor rizika za readmissions u roku od 30 dana od otpusta nakon gastrektomije za rak želuca. Pregled
Bolesnici i metode pregled
u ovom prospektivne studije, pacijenti koji su podvrgnuti gastrektomije za rak želuca na Odjelu gastrointestinalnih kirurgiju Prvi Povezana bolnice Wenzhou medicinskog sveučilišta od listopada 2013. do studenog 2014. godine bili uključeni. Bolesnici koji se podvrgavaju gastrektomija s palijativnom namjerom ili bolesnika s dobi < 18 godina su isključeni iz istraživanja. Osim toga, pacijenti koji su umrli tijekom primarnog hospitalizacije nakon operacije ili su umrli u roku od 30 dana od otpusta također su isključeni iz ove studije. Upisi su prikazivani samostalno 2 kirurga (C.L.Z. i S.L.W.). Odstupanja su riješiti konsenzusom, i došlo je do presudilac (X.S) u slučaju trajnog neslaganja. Readmisiji je definirana kao prijam u bolničku službu u roku od 30 dana od otpusta iz bolnice. Odabrali smo razdoblje od 30 dana, jer je 30-dnevna stopa prihvat odavno je standardni stope iskazane u prethodnim studijama. Kad je utvrđeno više od jednog razloga za readmisiju za 1 pacijenta, samo najznačajniji problem smatra kao razlog za readmisiju. Svi sudionici pod uvjetom da njihova pismeni informirani pristanak, a Protokol za ovaj prospektivne studije odobrilo je Etičko povjerenstvo Prvog SRODNE bolnici Wenzhou Medicinskom fakultetu Sveučilišta. Pregled
Bolesnici su praćeni svakih 10 dana od telefonskih poziva do 30 dana pražnjenje. Follow-up je provedena od strane kirurga (W.Y.P). Osim toga, pacijenti su bili raspoređeni u posjet operativnog kirurg u ambulantnom roku od 2 tjedna nakon otpusta. Za svakog pacijenta, prikupljeni su sljedeći parametri: 1) Karakteristike bolesnika, uključujući dob, spol, TNM stadiju, indeks tjelesne mase (BMI), American Society of anesteziologiju (ASA) razred, već postojećih kardiopulmonalne nezdravih stanja, dijabetes, preoperativna prehrambene rizika bodova, povijest prethodnog abdominalne operacije; 2) operativne detalje, uključujući i operativne metode, tipa resekcije, opseg čvor disekcija, vrsti rekonstrukcije, kirurške trajanja; 3) postoperativnih rezultata, uključujući i postoperativnih komplikacija tijekom hospitalizacije, dužine postoperativnog boravka u bolnici, readmissions u roku od 30 dana od otpusta; 4) isprazniti raspored, uključujući i one koji su otpušteni kući s domaćim službama, ispuštaju u kući bez usluga, ispuštaju u rehabilitacijskim centrima; 5) razloge za readmisiju i vrste liječenja. Preoperativna prehrambene procjena rizika je izvršena u roku od 24 sata od prijema pomoću screening prehrambene rizika (NRS) 2002., bolesnici s ukupnim rezultatom od 3 ili više smatrani su na prehrambene rizika [18]. Glavne komplikacije su definirani kao oni koji zadovoljavaju kriterij razred II ili viša prema klasifikaciji Clavien-Dindo [19]. Pregled
Kako prepoznati faktore rizika, neovisno povezani s readmisiji u roku od 30 dana od otpusta, varijable uključujući karakteristike bolesnika, operativne pojedinosti, postoperativnih ishodi i pražnjenje raspoloženje najprije podvrgnuti su univarijantne analizu (chisquare testova za kategoričke varijable i studentske nezavisni t-testom za kontinuirane varijable), određivanje odnosa svake varijable u 30-dnevnom readmisiji. Nakon toga je uslijedila više varijacija logistički model regresije, koja je uključivala sve varijable s p vrijednost od < 0,10. Sve statističke analize provedene su pomoću SPSS verzija 22.0 (IBM SPSS Inc.).
Na početku 378 pacijenata koji se podvrgavaju gastrektomije za rak želuca zadovoljila kriterije za uključivanje. Dva pacijenta umrla tijekom hospitalizacije nakon operacije. Na kraju, bilo je uključeno ukupno 376 bolesnika u analizi bez gubitka u follow-up. Pacijent karakteristike navedene su u tablici 1. Srednja dob bolesnika bila je 65.5 godina, a većina bolesnika (76,9%) su muškarci. Medijan duljina postoperativnog boravka u bolnici bilo je 13 dana. Za pražnjenje raspolaganja, 67 bolesnika je otpušten kući i servisirati obitelji, 309 pacijenata otpušteno kući bez usluge, a ne pacijent je otpušten s rehabilitacijskim centrima. Sve u svemu, 27 bolesnika je ponovno primljen u roku od 30 dana od otpusta za stopu readmisiji od 7,2%. Sve te 27 bolesnika je ponovno primljen u našoj bolnici. Medijan vremena do readmisiji bio 11 dana nakon otpusta. Medijan duljina boravka u bolnici za readmisiju bilo je 13 dana. Nijedan pacijent je primljen više od jednom u roku od 30 dana od otpusta nakon gastrektomije. Pregled
Uzroci readmisiji od 27 pacijenata bili su raznoliki i mogu se sažeti u tablici 2. Najčešći uzrok za readmisiju je odgođeno pražnjenje želuca, što čini za 5 od 27 (18,5%) readmissions. O readmisiji, 23 od tih bolesnika konzervativno; Međutim, 3 bolesnika s anastomoza istjecanja, gastrointestinalnog krvarenja i intra-abdominalnog krvarenja, odnosno podvrgnuti kirurške intervencije. Jedan pacijent sa anastomoza suženje podvrgnut endoskopskom balon dilataciju. Dva od tih 27 pacijenata umrlo tijekom rehospitalizacije. Jedan pacijent je umro od crijeva opstrukcije, a drugi je umro od sepse. Pregled
Jednosmjerna analiza varijabli povezanih s readmisiji prikazana je u tablici 3. Pacijenti koji su imali povijest glavni postoperativne komplikacije tijekom hospitalizacije bili značajno više vjerojatno da će biti ponovno primljen ( P pregled = 0,039). Osim toga, NRS 2002 ocjena ≥ 3 je značajno povezana s povećanim rizikom od readmisiji ( P pregled = 0,008). Međutim, visoka životna dob, BMI, već postojećih srčano komorbiditet, ASA stupnja ≥ III, vrsta resekcije, opseg čvor disekcija nije povećan rizik od readmisiji. Drugi mogući faktori kao što su spol, dijabetes, povijesti prethodne abdominalne kirurgije, primarne dužine postoperativnog boravka u bolnici, a iscjedak raspolaganja nisu bile značajni čimbenici za readmisiju. Međutim, multivarijatne logističke regresijske analize (tablica 4), povijest velikog postoperativnog komplikacija tijekom hospitalizacije ne ostaje značajan utjecaj na stopu readmisije. Konačno, NRS 2002 ocjena ≥ 3 je neovisni čimbenik rizika za 30 dana readmisiji temelju multivarijatne analize ( P pregled = 0,01). U daljnjoj analizi, NRS 2002 bodova ≥ 3 je povezana s većom učestalošću od glavnih postoperativnih komplikacija (P = 0,038). Pojedine podatke iza sredstvima, medijani i odstupanja mjera prikazanih u rezultatima i tablicama su dostupni u S1 podataka. Pregled Rasprava pregled U 2009, članak u časopisu New England Journal of Medicine izvijestio da 19,6% svih hospitaliziranih Medicare bolesnika ponovno primljen u roku od 30 dana od otpusta [2]. Godinu dana nakon toga, donesen je Zakon o pristupačne skrbi za 2010. godinu, a bolnica Readmissions Smanjenje program je osnovan u SAD-u [8]. Od tada, strategije kako bi se smanjila stopa readmissions okupljaju sve veću pozornost. No, od 2006. do 2011. godine, svih uzroka readmisiji stope imaju samo smanjio se sa 16,0% na 15,3% [17]. Nedavno je nekoliko studija s naglaskom na readmisiji stope u bolesnika podvrgnutih kolorektuma [9-12] i jetre i žuči pancreato operaciju [13-15] su izvijestili. Gastrektomija je složen i povezan s visokim stopama postoperativnog morbiditeta i mortaliteta, međutim, nekoliko istraživanja koja ispituju stope readmisiji i povezanih faktora rizika za readmisiju u bolesnika podvrgnutih gastrektomije su objavljeni. U ovom istraživanju, 30-dnevna stopa readmisiji nakon radikalne gastrektomije za rak želuca 7,2%. Medijan duljina boravka u bolnici za readmisiju bilo je 13 dana, što je isto za primarnu duljini boravka nakon operacije. Na multivarijatne logističke regresijske analize, otkrili smo da preoperativna NRS 2002 bodova ≥ 3 je neovisni čimbenik rizika za 30 dana readmisiji. Ovo otkriće je važno i smisleno jer NRS 2002 ocjena ≥ 3 je spriječiti faktor rizika prije operacije. Pregled Bilo je 2 retrospektivne studije izvještavaju stope readmisiji i povezanih faktora rizika za readmisiju u bolesnika koji se podvrgavaju gastrektomije [17, 20]. Ahmad i kolege izvijestio o 14,6% 30-dnevna stopa readmisiji nakon kurativne gastrektomije za rak želuca i identificirati taj tip resekcije, već postojećih kardiovaskularnih bolesti i povijest velikog postoperativne komplikacije su samostalno povezano s većim readmisiji stopi od 30 dana [17]. Međutim, pacijenti uključeni u ovu studiju trajala vremensko razdoblje od više od 15 godina, a većina pacijenata s uznapredovalim rakom želuca prošao D0 ili D1 gastrektomije, ali ne i D2 gastrektomije [17]. Druga studija provedena od strane Kim i kolege u Koreji, te su izvijestili 7,5% 30-dnevna stopa readmisiji nakon radikalne SUBTOTAL gastrektomije za pacijente s ranim karcinomom želuca. Duže primarni boravak u bolnici nakon operacije je bio jedini faktor rizika za readmisiju u svojoj studiji [20]. Međutim, u usporedbi s Korejom, bolesnici s ranim želuca zbog raka za malim udjelom u Kini i Zapadne zemlje, te zaključcima sa bolesnika s ranim rakom želuca ne može se generalizirati na pacijentima s uznapredovalim rakom želuca. Pregled Prema našim saznanjima , ova studija je prva prospektivna studija izvještavanje stope readmisiji i povezanih faktora rizika za readmisiju nakon kurativne gastrektomije za rak želuca. U ovom istraživanju, bili uključeni bolesnici s ranim ili uznapredovalim rakom želuca, a za liječenje raka želuca se temelji na japanskom rak želuca liječenje Smjernica (ver. 3) [21]. Osim toga, u razdoblju ovog istraživanja bio samo 13 mjeseci. Dakle, rezultati ovog istraživanja su ojačati i mogu se generalizirati na rano i napredni karcinom želuca. Pregled Pothranjenost je vrlo česta u bolesnika s karcinomom želuca. To je izvijestio da je učestalost nutritivnih rizika u bolesnika s karcinomom želuca u rasponu od 36% do 43% [22, 23], i pothranjenost bila povezana s većom učestalošću od postoperativnih komplikacija u bolesnika podvrgnuti glavni abdominalne operacije [24, 25]. Međutim, za gastrektomije, odnos između postoperativnih komplikacija i readmisiji ostaje sporno u prethodnim istraživanjima [17, 20]. Osim toga, nije bilo izvještaja o odnosu između prehrambene stopa rizika i readmisiji u bolesnika podvrgnutih gastrektomije. U ovom istraživanju, rezultat NRS 2002 je prvi put predstavljen kao potencijalni faktor rizika za readmisiju. Otkrili smo da je 122 od 376 bolesnika (32,4%) bili su na prehrambene rizika, što je u skladu s izvješćima iz drugih studija [22, 23]. Jednosmjerna analiza pokazala je da je povijest jednog velikog postoperativnog komplikacija i NRS 2002 ocjena ≥ 3 su faktori rizika povezani s većim readmisiji stopi od 30 dana. Međutim, u multivarijatne analize, povijest velikog postoperativnog komplikacija nije dalje značajni i NRS 2002 ocjena ≥ 3 je bio jedini faktor rizika za 30 dana readmisije u bolesnika podvrgnutih gastrektomije. Osim toga, naši rezultati također pokazali da NRS 2002 ocjena ≥ 3 je povezana s većom učestalošću od glavnih postoperativnih komplikacija, što je potvrdilo rezultate ranijih studija. Možda to objašnjava činjenicu da je povijest jednog velikog postoperativnog komplikacija nije neovisan čimbenik rizika za 30 dana readmisiji temelju multivarijatne analize. Pregled Najčešći razlog za readmisiju u našem istraživanju je gastrointestinalnih komplikacija (odgođeno želuca pražnjenja, gastrointestinalnog krvarenja, proljeva, mali opstrukcije crijeva, anastomoza curenje, anastomoza suženju i dumping sindrom), nakon čega slijedi postoperativnih infekcija komplikacije (rana infekcija, upale pluća, groznica, itd). Ovaj nalaz je u skladu sa 2 prethodnim istraživanjima [17, 20]. Bolesnici s prehrambene rizika preoperativno su osjetljivi na gastrointestinalnih komplikacija, jer su pacijenti s nutritivnog rizika imaju manju toleranciju za pothranjenosti uzrokovane gastrointestinalnim komplikacija. Osim toga, to je izvijestio da je pothranjenost bila povezana veću učestalost postoperativnih infekcija komplikacija [24, 25]. Uzeti zajedno, to može objasniti Glavni nalaz ovog istraživanja da preoperativnoj NRS 2002 ocjena ≥ 3 je neovisni čimbenik rizika za 30 dana readmisije u bolesnika podvrgnutih gastrektomije. Dakle, važno je da kirurzi optimizirati uhranjenosti bolesnika na prehrambene rizika prije operacije. Najmanje 7 dana od parenteralnu prehranu prije operacije preporuča za bolesnike s teškim pothranjenosti, koji se ne mogu adekvatno usmeno ili enteralnu hraniti [26]. Za pacijente koji imaju dobru toleranciju enteralne prehrane, oralna ili enterička (nasogastric ili nasojejunal cijev) dovode se preporučuje [16]. U postoperativnom razdoblju, parenteralna prehrana ili enteralna prehrana potrebna za pacijente koji nisu u mogućnosti da se postigne 60% njihovih zahtjeva [16]. Ti pristupi mogu igrati važnu ulogu u prevenciji readmisiji. Pregled Bilo je sporno da li je produljena primarni duljina boravka u bolnici nakon operacije bio je faktor rizika za readmisiju u 2 prethodnim istraživanjima [17, 20]. Kim i kolege otkrili su da je više primarni boravak u bolnici nakon operacije bio je statistički značajan prediktor readmisiji [20]. Međutim, Ahmad i kolege izvijestili da je ovaj faktor nije imao značajan utjecaj na stopu prihvat [17]. U ovom istraživanju ispitali smo primarni duljina boravka nakon operacije i kao kategorički varijable (koristeći 13 dana kao cut-off) i kontinuiranom varijablom, a ni u jednom slučaju nije duži duljina boravka dokazati da se faktor rizika za 30 dana readmisiji. pregled ostaje sporno u liječenju želučanog karcinoma između Zapada i Istoka [27]. Na Zapadu, iako D2 Limfadenektomija preporuča, većina kirurga i dalje usvajanje D1 Limfadenektomija [17, 28, 29]. Na Istoku je, međutim, kirurzi rutinski obavljati D2 Limfadenektomija za pacijente s rakom želuca [21]. Što se tiče kemoterapije, preoperativna neoadjuvant kemoterapija je naširoko koristi na Zapadu [17, 27-29], dok je na Istoku, preoperativna kemoterapija rijetko koristi [21]. U ovom istraživanju, samo 2 pacijenti dobili preoperativna kemoterapija. Zbog tih različitih pristupa liječenja između Zapada i Istoka, naši rezultati ne mogu generalizirati na zapad. Osim toga, to je napomenuti da prije operacije kemoterapija je povezana s većom učestalošću pothranjenosti. Kao preoperativne kemoterapije je široko prihvaćen pristup liječenju bolesnika s uznapredovalim rakom želuca na Zapadu, to je vrijedno istražiti povezanost između preoperativne prehrambene rizika i readmisiji u zapadnim zemljama. Pregled Naša studija ima nekoliko ograničenja. Prvo, to je jedna studija institucija, iako je veličina uzorka nije bila mala. Multicentralni prospektivna studija je bitno da prevlada ovo ograničenje. Drugo, naši podaci podržavaju samo zaključke o faktorima rizika za 30 dana readmisiji. Dugoročna praćenja podataka su potrebne u budućem istraživanju ispitati odnos između readmisiji stope i smrtnosti u bolesnika podvrgnutih gastrektomije. Treće, kao što je poboljšana oporavak nakon operacije (epoha) programi ne provode u našem odjelu, tako da se rezultati ne mogu biti generalizirati na bolesnika podvrgnutih gastrektomije u kontekstu razdoblja programa. Pregled Na kraju, na temelju ova velika prospektivna studija, 30-dnevna stopa readmisiji nakon radikalne gastrektomije za rak želuca je 7.2%. Mi pokazuju da preoperativna NRS 2002 bodova ≥ 3 je neovisan čimbenik rizika za 30 dana readmisiji. Gastrointestinalni komplikacije i postoperativnih infekcija su česti uzroci za readmisiju. Preoperativna optimizacija uhranjenosti bolesnika na prehrambene rizika može učinkovito smanjiti readmisiji stope. Pregled popratne podatke
S1 podataka. Pojedine podatke iza sredstvima, medijani i odstupanja mjera prikazanih u rezultatima i tablicama pregled doi:. 10,1371 /journal.pone.0125572.s001 pregled (XLSX) pregled
 Biljna hrana može prenijeti na ljude superbakterije otporne na antibiotike
Biljna hrana može prenijeti na ljude superbakterije otporne na antibiotike
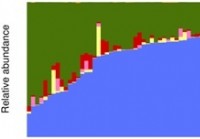 Studija opisuje početnu bazu zdravih crijevnih mikrobioma i profil obilja
Studija opisuje početnu bazu zdravih crijevnih mikrobioma i profil obilja
 Plućni mikrobi mogli bi pomoći u predviđanju ishoda kod teško bolesnih
Plućni mikrobi mogli bi pomoći u predviđanju ishoda kod teško bolesnih
 Dezinficijensi za kućanstvo mogli bi pridonijeti riziku od pretilosti kod djece
Dezinficijensi za kućanstvo mogli bi pridonijeti riziku od pretilosti kod djece
 Hrana koja potiče crijeva mogla bi okončati pothranjenost djece u svijetu
Hrana koja potiče crijeva mogla bi okončati pothranjenost djece u svijetu
 Novi alat za dešifriranje crijevnog mikrobioma
Novi alat za dešifriranje crijevnog mikrobioma
 Određene vrste bakterija mogu povećati rizik od HIV -a kod žena,
pronalazi novu studiju Nedavno istraživanje objavljeno u Zarazne bolesti Lancet, opisuje sedam vrsta vaginalnih bakterija koje mogu značajno povećati rizik od infekcije HIV -om kod žena.
Određene vrste bakterija mogu povećati rizik od HIV -a kod žena,
pronalazi novu studiju Nedavno istraživanje objavljeno u Zarazne bolesti Lancet, opisuje sedam vrsta vaginalnih bakterija koje mogu značajno povećati rizik od infekcije HIV -om kod žena.
 Antibiotik X-206 učinkovit protiv SARS-CoV-2 in vitro
Pandemija COVID-19 nastavlja uzrokovati mnoge ozbiljne i smrtonosne slučajeve plućne bolesti, često završava disfunkcijom više organa i kardiovaskularnim kolapsom. Bez cjepiva ili provjerene terapije,
Antibiotik X-206 učinkovit protiv SARS-CoV-2 in vitro
Pandemija COVID-19 nastavlja uzrokovati mnoge ozbiljne i smrtonosne slučajeve plućne bolesti, često završava disfunkcijom više organa i kardiovaskularnim kolapsom. Bez cjepiva ili provjerene terapije,
 Je li carski rez dobar za zdravlje djece?
Nedavna studija koju je objavio VATT Institut za ekonomska istraživanja sugerira da je neplanirani CS izveden radi indikacije koja se možda mogla izbjeći, ima samo uzročno-posljedičnu vezu s astmom od
Je li carski rez dobar za zdravlje djece?
Nedavna studija koju je objavio VATT Institut za ekonomska istraživanja sugerira da je neplanirani CS izveden radi indikacije koja se možda mogla izbjeći, ima samo uzročno-posljedičnu vezu s astmom od