
Le complicazioni fisiche del morbo di Crohn solo sono sufficienti a farne una delle malattie digestive più invalidanti.
Ma c'è anche il pezzo mentale ed emotivo che consente a Crohn di distruggere completamente le vite.
L'ansia, la depressione, l'impossibilità di avere una vita sociale o di viaggiare… la lista potrebbe continuare.
Quelli con il morbo di Crohn hanno 2 volte più probabilità di soffrire di ansia. E quel numero è in aumento.
Ma ecco il punto:non devi strapparti i capelli cercando di trattare i sintomi mentali e fisici separatamente.
Il nostro microbioma ha tanto a che fare con il nostro stato emotivo quanto con il gas, i crampi e il gonfiore che accompagnano il Crohn.
Continua a leggere, mentre ci immergiamo in tutti i dettagli del morbo di Crohn e ti guidiamo attraverso come superare questa condizione invalidante (senza farmaci o interventi chirurgici).
La malattia di Crohn (CD) è classificata come una malattia infiammatoria intestinale (IBD) ed è caratterizzata da un'infiammazione che può comparire ovunque lungo il tratto digestivo. Più comunemente, l'infiammazione si osserva nella parte distale dell'intestino tenue (ileo) e del colon.
Esistono 5 tipi di morbo di Crohn, ciascuno denominato in base alla posizione esatta dell'infiammazione:ileocolite, gastroduodenale, digiunoileite, colite di Crohn e ileite.
La malattia di Crohn colpisce tutti in modo diverso, poiché dipende da dove l'infiammazione è e quanto grave è. La malattia può cambiare rapidamente, passando da attiva a uno stato di remissione e viceversa in qualsiasi momento.
Quelli con Crohn attivo probabilmente sperimenteranno:
Quasi 3 milioni di americani soffrono di malattie infiammatorie intestinali e oltre 700.000 di loro hanno il morbo di Crohn. L'età tipica della diagnosi è tra i 15 ei 30 anni.
I seguenti strumenti vengono utilizzati per confermare una diagnosi clinica:
È probabile che l'infiammazione profondamente radicata del morbo di Crohn sia la causa delle complicazioni fisiche del MC. Le complicazioni più comuni sono:
Ascesso – L'infiammazione cronica porta alla formazione di tessuto cicatriziale, rendendo difficile il passaggio di cibo e rifiuti attraverso il tratto digestivo. Si forma una massa infiammata di tessuto mentre il corpo tenta di impedire la diffusione di eventuali infezioni.
Fistole – Collegamenti anomali formati tra l'intestino e altri organi (es. pelle). Le fistole consentono al materiale di scarto di finire in luoghi in cui non dovrebbe essere, portando a possibili infezioni e più ascessi per contenere il materiale.
Malnutrizione – L'ileo è il luogo in cui vengono assorbiti B12, altre vitamine, sali biliari e tutti i nutrienti rimasti. L'infiammazione cronica dell'ileo può ostacolare il processo di assorbimento dei nutrienti e poiché la maggior parte sviluppa il morbo di Crohn nell'ileo, la malnutrizione è comune. Gli studi dimostrano che fino all'85% dei casi di celiachia soffre di malnutrizione, in particolare di vitamina D e ferro. Anche il basso livello di acidità di stomaco è comune in quelli con Crohn e può anche contribuire alla malnutrizione.
Restrizioni – Un restringimento del canale intestinale che può portare a un'ostruzione completa.
Ragadi anali – Uno strappo vicino all'estremità dell'ano, che è spesso molto doloroso.
Cancro colorettale – Si ritiene che l'infiammazione a lungo termine nel tratto gastrointestinale alteri la proteina oncosoppressore chiamata p53, che limita la sua capacità di sopprimere le cellule tumorali. I polipi, una lunga storia di MC e una storia familiare di cancro del colon-retto possono aumentare il rischio di cancro del colon-retto. Si consigliano controlli di routine e colonscopie frequenti per tenere sotto controllo il rischio di cancro.
Comorbilità psicologiche – Le complicazioni non sono solo fisiche, ma anche mentali. Livelli di ansia anormali si trovano fino al 40% dei pazienti con IBD. Non solo la depressione, lo stress psicologico e l'ansia ostacolano la qualità della vita, ma possono anche innescare una ricaduta. Alcuni medici suggeriscono che affrontare i sintomi psicologici del morbo di Crohn sia importante quanto il trattamento dei sintomi fisici.
I ricercatori stimano che il 50% delle persone sperimenterà complicazioni 5 anni dopo la diagnosi e entro 10 anni quel numero può saltare al 70%. Queste statistiche sbalorditive rendono ancora più importante capire la causa del morbo di Crohn.

La causa esatta del morbo di Crohn non è ancora del tutto chiara. Quello che sappiamo è che la CD è una malattia autoimmune complessa che deriva dall'interazione tra il sistema immunitario, la genetica, i batteri intestinali e l'ambiente.
Il 5 – 20% degli individui affetti ha un parente di primo grado con una malattia infiammatoria intestinale. Sono state rilevate anche variazioni genetiche sul cromosoma 5 e sul cromosoma 10, sebbene siano necessarie ulteriori ricerche in quest'area.
Forse il più notevole è il NOD2 gene, che è associato ad una maggiore suscettibilità alla celiachia. Si ritiene che le alterazioni di questo gene riducano la capacità delle cellule intestinali di rispondere ai batteri, il che fa sì che il sistema immunitario crei una risposta anormale ai patogeni batterici nell'intestino.
Questa risposta immunitaria anormale è ciò che definisce l'autoimmunità e alla fine porta al segno più classico del morbo di Crohn:l'infiammazione cronica nel tratto digestivo.
Se il morbo di Crohn è il risultato di un'interazione disturbata tra il sistema immunitario e i batteri intestinali in quelli con i geni giusti...
Perché tutti coloro che hanno i "geni giusti" non sviluppano il morbo di Crohn?
Se sei geneticamente suscettibile al morbo di Crohn, i seguenti fattori possono attivare o disattivare questi geni:
Trilioni di batteri vivono nell'intestino e in un mondo perfetto rimangono tutti in equilibrio (simbiosi). Un intestino equilibrato è un intestino sano:l'infiammazione e la malattia sono tenute a bada.
Ma quando questo equilibrio è disturbato (disbiosi), a causa di cose come una dieta scorretta e antibiotici, batteri e funghi hanno l'opportunità di prendere il sopravvento e devastare il corpo.
I ricercatori hanno scoperto che i seguenti funghi e batteri svolgono un ruolo nella MC:
Che cosa significa questo? Significa che batteri e funghi, se ne hanno l'opportunità, possono aiutare a scatenare il morbo di Crohn. Il nostro compito è toglierci questa opportunità.
I test delle feci possono aiutare a determinare quanto sia equilibrato il tuo intestino, mentre i probiotici e una dieta amica dell'intestino possono aiutare a guarire l'intestino (e infine a disattivare il processo autoimmune coinvolto nella MC).
Se sei stato al passo con i nostri articoli sulla serie autoimmune, sai già che è quasi impossibile ignorare un intestino permeabile come parte della causa e soluzione all'autoimmunità.
Alessio Fasano, MD è stato in prima linea nella recente ricerca sulle malattie autoimmuni e ha pubblicato un articolo intitolato "Leaky Gut and Autoimmune Diseases".
Le sue scoperte presentano l'idea che per lo sviluppo di una condizione autoimmune, 3 condizioni devono esistere tutte insieme:
Un altro esperto ha riassunto la connessione in questo modo:
“La sindrome dell'intestino permeabile è quasi sempre associata a malattie autoimmuni. In effetti, l'inversione dei sintomi della malattia autoimmune dipende dalla guarigione del rivestimento del tratto gastrointestinale. Qualsiasi altro trattamento è solo la soppressione dei sintomi”. – Dott.ssa Jill Carnahan, MD
Le buone notizie? Guarire un intestino permeabile è un fattore che è sotto il nostro controllo e, oltre a questo, può essere fatto con il piano giusto.
Sfortunatamente, la grande maggioranza dei medici tradizionali è bloccata in un approccio di "gestione dei sintomi" ed è riluttante ad accettare il ruolo che l'intestino gioca nell'autoimmunità.

L'obiettivo principale del trattamento convenzionale per il morbo di Crohn è raggiungere uno stato di remissione (in cui la malattia non è più attiva).
I trattamenti più comuni includono:
Aminosalicilati o 5-ASA – Si tratta di un tipo specifico di farmaco antinfiammatorio che agisce per ridurre l'infiammazione nel tratto digestivo. Diversi studi dimostrano che i 5-ASA sono efficaci nel raggiungere la remissione, ma non altrettanto efficaci nel mantenerla.
Corticosteroidi – I corticosteroidi agiscono per ridurre l'infiammazione acuta e sono spesso usati quando altri trattamenti non sono efficaci. A causa della lunga lista di pericolosi effetti collaterali, vengono spesso somministrati in piccole dosi per brevi periodi di tempo.
Antibiotici – Gli antibiotici sono usati per affrontare le complicanze di fistole e ascessi, nonché per ridurre i batteri intestinali dannosi che possono svolgere un ruolo nell'attivazione del CD. Gli antibiotici più comuni includono Cipro e Flagyl. Il ruolo degli antibiotici nell'alterare i batteri intestinali, tuttavia, è chiaro e l'uso a lungo termine degli antibiotici può spesso peggiorare le cose.
Chirurgia – L'intervento chirurgico è consigliato quando i farmaci non sono più efficaci e il rischio di cancro è elevato. I tipi più comuni sono una plastica restrittiva per allargare le aree ristrette, una resezione dell'intestino tenue per rimuovere le stenosi e una fistolotomia per affrontare le fistole anali.
Noti un tema comune qui?
Ciascuno dei trattamenti di cui sopra è efficace (in una certa misura) quando si tratta di gestione dei sintomi e a breve termine remissione…..
Ma che dire del mantenere remissione?

Mantenere la remissione richiede di arrivare alla radice del problema, ed è esattamente ciò che siamo qui per aiutarti.
Ippocrate, il famoso medico greco, affermò che "tutte le malattie iniziano nell'intestino" e circa 2000 anni dopo Fasano e molti esperti concordano.
Sia la saggezza antica che quella attuale suggeriscono che una potente guarigione deve iniziare nell'intestino.
Abbiamo ospitato un webinar gratuito chiamato, "Come disattivare l'autoimmunità e ripristinare un sistema immunitario sano".
È completamente gratuito e ti guidiamo attraverso come affrontare la salute del tuo intestino in modo che il tuo sistema immunitario possa smettere di attaccarsi.
Il tema dell'autoimmunità è complicato e la quantità di informazioni là fuori può essere schiacciante. Ecco perché abbiamo svolto il lavoro per te e siamo grati di supportarti in questo viaggio.
–Steve
PS – Non preoccuparti se non puoi partecipare dal vivo, ti invieremo un replay gratuito il giorno successivo.
P.S.S – Cosa ti impedisce di guarire? Fatecelo sapere nei commenti qui sotto 🙂
 Il morbo di Crohn è una disabilità?
Il morbo di Crohn può essere una disabilità debilitante Sia il morbo di Crohn che il suo trattamento possono porre sfide significative alla vita personale, sociale e professionale di una persona. I s
Il morbo di Crohn è una disabilità?
Il morbo di Crohn può essere una disabilità debilitante Sia il morbo di Crohn che il suo trattamento possono porre sfide significative alla vita personale, sociale e professionale di una persona. I s
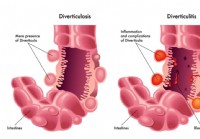 Malattia diverticolare
La diverticolosi è definita come la fuoriuscita della mucosa e della sottomucosa attraverso la muscolare propria (falso diverticolo poiché sono coinvolti solo 2 strati). Questa è una condizione molto
Malattia diverticolare
La diverticolosi è definita come la fuoriuscita della mucosa e della sottomucosa attraverso la muscolare propria (falso diverticolo poiché sono coinvolti solo 2 strati). Questa è una condizione molto
 Cosa aiuta la costipazione veloce?
Cosè la stitichezza? La stitichezza implica avere meno di tre movimenti intestinali a settimana o avere difficoltà a defecare. Aiuta velocemente la stitichezza bevendo acqua, mangiando più fibre ed
Cosa aiuta la costipazione veloce?
Cosè la stitichezza? La stitichezza implica avere meno di tre movimenti intestinali a settimana o avere difficoltà a defecare. Aiuta velocemente la stitichezza bevendo acqua, mangiando più fibre ed