Er is mij verteld dat ik meer risico lopen op het ontwikkelen van een zogenaamde diepe veneuze trombose (DVT) want ik heb kanker. Wat is dit en is het waar?
U kunt informatie vinden op deze pagina over
Wat DVT is
diepe veneuze trombose (DVT) is een bloedstolsel dat zich ontwikkelt in de diepe aderen van het lichaam. Het wordt ook wel veneuze trombo-embolie (VTE). Stolsels hoogstwaarschijnlijk te vormen in de dij, onderbeen of in het gebied tussen de heupbeenderen (het bekken). Een bloedstolsel kan de normale doorstroming van het bloed door de aderen te blokkeren. De aderen normaal voeren bloed uit het lichaam terug naar het hart. Een blokkade als dit kan een aantal symptomen veroorzaken.
Een bloedklonter kunnen zeer ernstig zijn als het begint te bewegen door je lichaam, omdat het kan uiteindelijk veroorzaakt een verstopping in je hart of de longen, hoewel dit niet gemeenschappelijk. De meeste stolsels kunnen met succes worden behandeld, dus het is belangrijk dat u geen symptomen met uw arts of verpleegkundige onmiddellijk te melden.
Terug naar boven
De symptomen van DVT
De meest voorkomende symptomen van een bloedstolsel zijn
Als het stolsel is verhuisd naar je longen (een longembolie of PE), zal je beginnen adem te voelen en hebben pijn in de borst of bovenrug. U kunt ophoesten van bloed.
Terug naar boven
Wie loopt er risico
Als je kanker hebt u mogelijk een hoger risico op het ontwikkelen van een bloedstolsel vanwege
De kanker en de behandeling ervan
Mensen met kanker hebben vaak een hoger aantal bloedplaatjes en stollingsfactoren in het bloed. Dit kan zijn omdat kankercellen en chemische stoffen vrijkomen die het lichaam stimuleren om meer plaatjes te maken. Bloedplaatjes zijn bloedcellen die een zeer belangrijke rol in het helpen van uw bloed te stollen spelen. Ze klonteren samen om een stekker te stoppen met bloeden te vormen. Ze geven ook andere chemicaliën om het bloedstolsel te helpen en reparatie van de lekkende bloedvaten.
Stolling factoren zijn eiwitten die van nature door het lichaam. Ze combineren met bloedplaatjes te helpen vorm bloedstolsels en bloeden te voorkomen. Als u meer plaatjes en hogere bedragen van stollingsfactoren dan normaal in je lichaam, je bloed meer kans op stollen.
Als chemotherapie doodt kankercellen, de cellen kunnen stoffen die een verhoging van de bloedstolling veroorzaken los ( coagulatie). Specifieke vormen van chemotherapie drugs hebben meer kans op een bloedstolsel dan anderen veroorzaken. Uw arts moet u uitleggen of de medicijnen die u heeft het verhogen van uw risico op het krijgen van een bloedstolsel.
Een andere behandeling van kanker bekend dat het risico van een bloedstolsel te verhogen is het hormoon tamoxifen. Een proef van tamoxifen om borstkanker bij vrouwen met een hoog risico bleek voorkomen dat het risico van bloedstolsels (embolie) toeneemt. Artsen zijn zeer duidelijk dat de voordelen van tamoxifen ruimschoots opwegen tegen de risico's voor vrouwen met borstkanker en moet je het gebruikt als u al op. Maar je moet de symptomen van een bloedstolsel kennen voor het geval dat.
chirurgie en chemotherapie kan zowel schade aan de wanden van de bloedvaten. Dit zal uw risico op het ontwikkelen van een bloedstolsel te verhogen.
Anticoagulantia zijn eiwitten in het bloed die normaal helpen om dun. Als je kanker hebt u wellicht lagere niveaus van deze eiwitten hebben. Dit is meer waarschijnlijk als de kanker van invloed is op je lever.
Als je kanker van de alvleesklier, darm, long, maag, eierstok of baarmoeder, je zijn op een iets hoger risico op het ontwikkelen van een bloedstolsel.
Being minder actief
Soms is je kanker of behandeling kan zorgen dat u zich erg ziek en je voelt je te moe en zwak zo veel rond te bewegen zoals gewoonlijk. Logeren nog verhoogt het risico van stolling, omdat de normale ontwikkeling van de beenspieren helpt om het bloed terug naar het hart te pompen.
Na de operatie mag u niet in staat om rond te veel op het eerste te verplaatsen. Als u met een grote operatie uw verpleegkundige zal u een paar elastische kousen achteraf dragen geven. De kousen helpen om bloedstolsels te voorkomen. Je nodig hebt om deze te dragen totdat je volledig bewegen. Dit kan voor een paar weken na de operatie.
Lange ritten, zoals lange vluchten, kan het risico op bloedstolsels te verhogen. Als u zich zorgen over het risico van diepe veneuze trombose zijn (DVT) tijdens het reizen, is er een aantal handige adviezen over de Patient.co.uk website.
Het nemen van de anticonceptiepil kan het risico van het ontwikkelen van een bloedstolsel. Roken kan ook het risico te verhogen. Als u nog andere medische aandoeningen zoals diabetes of hart-en vaatziekten, kunt u al een verhoogd risico van een bloedstolsel.
Er is een zeldzame bloedstolling aandoening genaamd diffuse intravasale stolling (DIC), die een heeft veel verschillende oorzaken en kan worden veroorzaakt door kanker. Mensen met kanker kunnen vaker DIC te krijgen, omdat de kankercellen stollingsfactoren vrij in het bloed. In DIC, bloedstolsels vormen in de kleinste bloedvaten in het lichaam. Deze maakt gebruik van bloedplaatjes en stollingsfactoren in een zeer snel tempo en het lichaam kan het niet bijbenen.
Verwarrend, mensen met DIC lopen het risico op bloedingen, alsmede problemen met de bloedstolsels. Maar bij kanker, DIC doorgaans nogal mild en dat zij door het verwijderen van de kanker, als dat mogelijk is. Als er een andere oorzaak, zullen de artsen ook de behandeling van dat, wat vaak het probleem oplost.
Terug naar boven
Het behandelen van bloedstolsels
bloedstolsels worden meestal behandeld met medicijnen die helpen om uw bloed verdunnen , genaamd anticoagulantia. Deze drugs niet breken een bestaand stolsel, maar ze voorkomen dat het steeds groter en anderen vormen. De meest voorkomende vormen van antistollingsmiddelen zijn
Enoxaparin
U hebt enoxaparine als een injectie net onder de huid (subcutaan). Uw arts zal u zeer nauwlettend volgen en je zal regelmatig bloedonderzoek te hebben terwijl u met deze drug.
Heparine
Heparine werkt erg snel en is zeer effectief. Je hebt het als een injectie in een ader (intraveneus) of net onder de huid (subcutaan). Uw arts of verpleegkundige zal u zeer nauwlettend volgen terwijl u met deze drug. Als je in je geest als een infusie hebt heparine je nodig hebt voor een verblijf in het ziekenhuis voor een paar dagen. Je hebt regelmatig bloedonderzoek om uw bloedstolling keer te controleren. Heparine wordt niet zo veel gebruikt deze dagen voor de behandeling van bloedstolsels. Je bent meer kans om een drug als enoxaparine hebben.
Warfarin is een tablet. Artsen meestal voorschrijven aan mensen na een hartaanval of een beroerte. Het duurt enkele dagen om volledig te werken, zodat u kunt heparine als goed op het eerste. Je mag blijven warfarine voor een paar weken of maanden. U moet wekelijkse bloedonderzoeken hebben terwijl u op deze drug om te controleren of uw bloed krijgt niet te dun.
Terug naar boven
Het verminderen van het risico op DVT, terwijl in het ziekenhuis
Het Nationaal Instituut of Health en Care Excellence (NICE) hebben richtsnoeren opgesteld over het verminderen van het risico op DVT voor patiënten in het ziekenhuis. Voordat een operatie zal uw arts uw risico op het ontwikkelen van bloedstolsels te beoordelen. Zij kunnen u adviseren om te stoppen met het nemen van bepaalde medicijnen voor een week of zo voordat de operatie.
U vindt er tal van vloeistoffen, zodat je niet uitgedroogd worden na de operatie. Uw verpleegkundigen en fysiotherapeuten zullen u uit bed en bewegen zo snel mogelijk te krijgen.
Uw verpleegkundige kan u anti embolie kousen te dragen totdat je beweegt rond als gebruikelijk geven. Dit zijn strakke kousen die uw voeten en benen te knijpen, waardoor het bloed sneller te laten circuleren. Uw verpleegkundige zal je benen in de eerste plaats te meten om te controleren of u over de juiste maat. Je kunt niet dragen meestal deze kousen als je
In dit geval uw arts u een behandeling met een intermitterende pneumatische compressie apparaat kan bieden. Je draagt deze rond je benen of voeten. Het opgeblazen regelmatig te houden het bloed circuleren ook. U wordt aangemoedigd om dit zo veel mogelijk te gebruiken terwijl u in bed of in een stoel.
Uw arts kan u bloedverdunnende medicijnen, de zogenaamde anticoagulantia, om te helpen bij het voorkomen van bloedstolsels te geven. Afhankelijk van het type operatie dat u hebt, kunt u dit als een dagelijkse injectie zoals heparine of fondaparinux, of als een tablet, zoals dabigatran.
Als u nodig hebt om door te gaan dragen van uw kousen of het nemen van een antistollingsmiddel, terwijl u thuis bent, zal uw medisch team laat uw huisarts weten. Zij zullen u adviseren hoe lang uw behandeling te nemen en wie te contacteren indien u symptomen ontwikkelen of als uw behandeling geen problemen veroorzaakt. Als u een grote operatie om uw buik of bekken hebben gehad, blijft u anticoagulantia gedurende 4 weken na de operatie.
Terug naar boven
Andere tips voor het voorkomen van DVT
 Wat is de deal met hepatitis C?
Wat is de deal met hepatitis C?
 Zijn op DNA gebaseerde diëten en gepersonaliseerde medische voeding de toekomst voor gewichtsverlies?
Zijn op DNA gebaseerde diëten en gepersonaliseerde medische voeding de toekomst voor gewichtsverlies?
 De helft van de gebruikte medicijnen beschadigt darmbacteriën,
De helft van de gebruikte medicijnen beschadigt darmbacteriën,
 DNA-metabarcodering kan analyse van menselijke voeding verbeteren
DNA-metabarcodering kan analyse van menselijke voeding verbeteren
 Ongezond darmmicrobioom vermindert synaptisch snoeien in de hersenen,
Ongezond darmmicrobioom vermindert synaptisch snoeien in de hersenen,
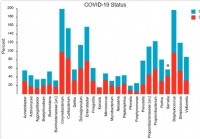 Samenstelling en structuur van het nasofaryngeale microbioom houden verband met de ernst van de ziekte van COVID-19
Samenstelling en structuur van het nasofaryngeale microbioom houden verband met de ernst van de ziekte van COVID-19
 Voedsel beïnvloedt selectief darmmicroben, vindt onderzoek
Voedsel zou een rol kunnen spelen bij de vorming van de microbiële flora in de menselijke darm. Dit is keer op keer aangetoond in verschillende onderzoeken en onderzoeken. Nu hebben onderzoekers van d
Voedsel beïnvloedt selectief darmmicroben, vindt onderzoek
Voedsel zou een rol kunnen spelen bij de vorming van de microbiële flora in de menselijke darm. Dit is keer op keer aangetoond in verschillende onderzoeken en onderzoeken. Nu hebben onderzoekers van d
 Bloedonderzoek voor microbieel DNA kan waarschuwen voor kanker
Een nieuwe studie gepubliceerd in het tijdschrift Natuur op 11 maart, 2020, zou de huidige opvattingen over het veroorzaken en diagnosticeren van kanker kunnen veranderen. De onderzoekers hebben een
Bloedonderzoek voor microbieel DNA kan waarschuwen voor kanker
Een nieuwe studie gepubliceerd in het tijdschrift Natuur op 11 maart, 2020, zou de huidige opvattingen over het veroorzaken en diagnosticeren van kanker kunnen veranderen. De onderzoekers hebben een
 Onderzoekers vinden nieuwe manier om te beschermen tegen ziekte in MS-model
Onderzoekers van Brigham and Womens Hospital hebben een nieuwe en onverwachte manier gevonden om ziekte te voorkomen in een preklinisch model van multiple sclerose (MS). Afbeelding tegoed:L
Onderzoekers vinden nieuwe manier om te beschermen tegen ziekte in MS-model
Onderzoekers van Brigham and Womens Hospital hebben een nieuwe en onverwachte manier gevonden om ziekte te voorkomen in een preklinisch model van multiple sclerose (MS). Afbeelding tegoed:L