El hígado graso es la acumulación de grasas dentro de las células del hígado hasta el punto de que más del 5-10% del hígado es grasa. Hay 2 tipos de enfermedad del hígado graso:la enfermedad del hígado graso alcohólico y la enfermedad del hígado graso no alcohólico (EHGNA). La enfermedad del hígado graso puede progresar a complicaciones graves, como la cirrosis hepática.
La enfermedad del hígado graso generalmente no causa ningún síntoma. Ocasionalmente, las personas con la afección se quejan de sentirse cansadas o enfermas en general, pero esto varía entre las personas y el grado de los síntomas generalmente no equivale a la gravedad de la enfermedad. A veces, una persona puede sentir dolor en la parte superior derecha del abdomen y perder peso.
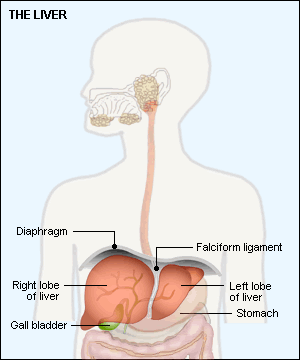
La enfermedad del hígado graso a menudo se diagnostica por casualidad, después de encontrar una anomalía en las pruebas de función hepática, que a menudo se realizan como parte de los análisis de sangre estándar, o cuando una persona se somete a una ecografía abdominal. Los cambios notados en las pruebas de función hepática a menudo son concentraciones elevadas de ALT (alanina aminotransferasa) y AST (aspartato aminotransferasa). Alternativamente, su médico puede detectar un agrandamiento del hígado mientras examina su abdomen.
Una biopsia de su hígado es la única prueba que puede diagnosticar definitivamente la enfermedad del hígado graso, pero esto no suele ser necesario, ya que otras pruebas, como la ecografía, pueden ser lo suficientemente indicativas como para justificar el tratamiento.
Aproximadamente uno de cada 10 australianos se ve afectado por esta afección; es la razón más común de resultados anormales en las pruebas hepáticas. La enfermedad del hígado graso a menudo es causada por una ingesta excesiva de alcohol, pero se encuentra cada vez más en personas que no beben en exceso, pero que tienen sobrepeso, son obesas o tienen diabetes. De hecho, la enfermedad del hígado graso no alcohólico (NAFLD, por sus siglas en inglés) afecta a uno de cada 3 adultos y es la causa más común de enfermedad hepática crónica. Incluso se está diagnosticando en adolescentes australianos.
Los médicos realmente no saben qué causa la enfermedad del hígado graso no alcohólico, pero no es necesariamente tan simple como comer demasiada grasa.
El principal factor en el desarrollo de la enfermedad del hígado graso no alcohólico es la resistencia a la insulina, una afección generalmente asociada con la obesidad y el sobrepeso.
Normalmente, la hormona insulina permite que las células del cuerpo absorban la glucosa (un tipo de azúcar) del torrente sanguíneo para usarla como combustible. En la resistencia a la insulina, sin embargo, las células no responden adecuadamente a la insulina. No pueden absorber suficiente glucosa y, por lo tanto, se ven privados de combustible. Las células no eliminan mucha glucosa de la sangre, por lo que los niveles de glucosa en sangre aumentan.
Los médicos aún no han descubierto exactamente cómo la resistencia a la insulina hace que la grasa se deposite dentro de las células del hígado.
La enfermedad del hígado graso también puede ocurrir, aunque con mucha menos frecuencia, con desnutrición, ciertos medicamentos y ocasionalmente como una complicación del embarazo.
La enfermedad del hígado graso alcohólico es causada por el consumo excesivo de alcohol.
Los factores de riesgo para la enfermedad del hígado graso no alcohólico incluyen:
Factores de riesgo de la enfermedad hepática alcohólica
La enfermedad del hígado graso hace que la grasa se infiltre en el hígado y puede no causar daño, pero puede provocar complicaciones graves. El exceso de grasa puede conducir a la inflamación del hígado (esteatohepatitis), que con el tiempo puede conducir a la cicatrización y fibrosis del hígado conocida como cirrosis hepática. La cirrosis es la complicación más grave, ya que el daño al hígado es permanente y provoca la pérdida de la función. La cirrosis ocurre a lo largo de los años y puede provocar cáncer de hígado.
No existe un tratamiento específico para la enfermedad del hígado graso, pero los cambios en el estilo de vida pueden mejorar significativamente la condición y tal vez incluso revertirla en las primeras etapas. Estos cambios incluyen:
Hay una serie de medicamentos que se han sugerido para el tratamiento de la enfermedad del hígado graso, aunque la investigación continúa. Estos a veces son recetados por médicos en casos particulares.
Al centrarse en los factores asociados con la enfermedad del hígado graso que se pueden modificar, es posible prevenir la progresión de la enfermedad.
Originalmente, se pensaba que la enfermedad del hígado graso era una afección inofensiva, pero ahora se sabe que tiene el potencial de progresar a afecciones hepáticas más graves, como la cirrosis hepática y el cáncer de hígado. Por eso es importante hacer cambios temprano en la condición cuando se puede mejorar e incluso revertir.
En Australia, los médicos de cabecera están a la vanguardia en el diagnóstico de la enfermedad del hígado graso, sin embargo, los especialistas que atienden esta afección se llaman gastroenterólogos o hepatólogos. Los dietistas practicantes acreditados (APD, por sus siglas en inglés) también pueden participar en el diseño de planes de alimentación saludable y pérdida de peso.
La enfermedad del hígado graso generalmente se puede prevenir siguiendo los mismos consejos de estilo de vida que se les da a las personas con la enfermedad.
La enfermedad del hígado graso no alcohólico (NAFLD, por sus siglas en inglés) está aumentando en Australia, principalmente en personas obesas o con diabetes tipo 2. La enfermedad del hígado graso no alcohólico es una afección grave que puede progresar a esteatohepatitis no alcohólica (EHNA) y cirrosis hepática.
No existen medicamentos para tratar la enfermedad, siendo las mejoras en el estilo de vida y la pérdida de peso los tratamientos principales.
Sin embargo, investigadores de la Universidad de Sydney dicen que, además del ejercicio y la restricción calórica, ciertos alimentos son efectivos para mejorar o evitar el desarrollo de NAFLD y NASH:
 Por qué los polifenoles son importantes y cómo alimentan sus bacterias intestinales
Por qué los polifenoles son importantes y cómo alimentan sus bacterias intestinales
 La luz ultravioleta B es buena para el microbioma intestinal
La luz ultravioleta B es buena para el microbioma intestinal
 sorbitol oral
sorbitol oral
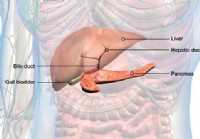 ¿Qué es el drenaje biliar transhepático percutáneo?
¿Qué es el drenaje biliar transhepático percutáneo?
 Concientización sobre el cáncer de esófago con el Dr. Jaganmohan
Concientización sobre el cáncer de esófago con el Dr. Jaganmohan
 Pruebas de función hepática (rango normal, bajo y alto y resultados)
Pruebas de función hepática (rango normal, bajo y alto y resultados)
 Degradación del hígado y el alcohol
El hígado es su órgano interno más grande, con un peso de alrededor de 1,5 kg en adultos. Su hígado se encuentra justo debajo de sus costillas en la parte superior derecha de su abdomen. Realiza más d
Degradación del hígado y el alcohol
El hígado es su órgano interno más grande, con un peso de alrededor de 1,5 kg en adultos. Su hígado se encuentra justo debajo de sus costillas en la parte superior derecha de su abdomen. Realiza más d
 Tamaño de las porciones y la dieta baja en FODMAP
Andrea Hardy y Marlee Coldwell, ambas dietistas registradas en Ignite Nutrition en Calgary, Alberta, comparten cómo puede hacer que el tamaño de las porciones funcione para usted en el enfoque más lib
Tamaño de las porciones y la dieta baja en FODMAP
Andrea Hardy y Marlee Coldwell, ambas dietistas registradas en Ignite Nutrition en Calgary, Alberta, comparten cómo puede hacer que el tamaño de las porciones funcione para usted en el enfoque más lib
 Enfermedad de Crohn:lo que necesita saber
Ir al médico para hablar sobre sus batallas contra la diarrea y el malestar estomacal puede parecer vergonzoso, pero la verdad es que los problemas estomacales crónicos pueden ser graves. La enfermeda
Enfermedad de Crohn:lo que necesita saber
Ir al médico para hablar sobre sus batallas contra la diarrea y el malestar estomacal puede parecer vergonzoso, pero la verdad es que los problemas estomacales crónicos pueden ser graves. La enfermeda