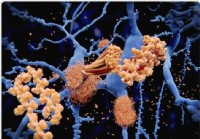
 Leverfunksjon kan være viktig for Alzheimers sykdom
Leverfunksjon kan være viktig for Alzheimers sykdom
 Forskere identifiserer en bakterie med anti-SARS-CoV-2-aktivitet in vitro:Dolosigranulum pigrum
Forskere identifiserer en bakterie med anti-SARS-CoV-2-aktivitet in vitro:Dolosigranulum pigrum
 Forstå halsbrann
Forstå halsbrann
 Diagnose av virusinfeksjoner ved hjelp av mikro- og nanoskala -teknologi
Diagnose av virusinfeksjoner ved hjelp av mikro- og nanoskala -teknologi
 Melkesyrebakterier og tarmbakterier bidrar til helsemessige fordeler av rug,
Melkesyrebakterier og tarmbakterier bidrar til helsemessige fordeler av rug,
 Lungemikrobiom forutsier alvorlighetsgraden av COVID-19 sykdom
Lungemikrobiom forutsier alvorlighetsgraden av COVID-19 sykdom
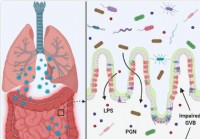 Utett tarm og mikrobiell dysbiose kan bidra til cytokinstorm i alvorlig syke COVID-19-tilfeller
Når verden nærmer seg den dystre milepælen med tre millioner dødsfall fra COVID-19 sykdom, et nytt forskriftspapir for fortrykk lagt ut på bioRxiv * server viser at tilstedeværelsen av tarmbakterier
Utett tarm og mikrobiell dysbiose kan bidra til cytokinstorm i alvorlig syke COVID-19-tilfeller
Når verden nærmer seg den dystre milepælen med tre millioner dødsfall fra COVID-19 sykdom, et nytt forskriftspapir for fortrykk lagt ut på bioRxiv * server viser at tilstedeværelsen av tarmbakterier
 Sunneste tarmbakterier med plantebasert eller middelhavskosthold
En ny studie viser at spesifikke matvarer som er levert av enten en plantebasert eller en middelhavskost, kan beskytte tarmen mot inflammatoriske lidelser, ved selektivt å fremme veksten av antiinflam
Sunneste tarmbakterier med plantebasert eller middelhavskosthold
En ny studie viser at spesifikke matvarer som er levert av enten en plantebasert eller en middelhavskost, kan beskytte tarmen mot inflammatoriske lidelser, ved selektivt å fremme veksten av antiinflam
 Tarmmikrobiom kan spille en rolle i alvorlig COVID-19
Den nåværende globale COVID-19-pandemien er forårsaket av beta-coronavirus alvorlig akutt respiratorisk syndrom coronavirus-2 (SARS-CoV-2), som har smittet over 22,1 millioner og forårsaket 780 tusen
Tarmmikrobiom kan spille en rolle i alvorlig COVID-19
Den nåværende globale COVID-19-pandemien er forårsaket av beta-coronavirus alvorlig akutt respiratorisk syndrom coronavirus-2 (SARS-CoV-2), som har smittet over 22,1 millioner og forårsaket 780 tusen