Абстрактный
Цель
Для того, чтобы расширить имеющиеся знания о целесообразности и безопасности лапароскопической тотальной гастрэктомии (LTG ) для рака желудка по сравнению с открытой тотальной гастрэктомии (OTG).
Фон
<р> Дополнительные исследования, сравнивающие лапароскопической по сравнению с открытой полной резекции желудка были опубликованы, и необходимо обновить мета-анализ этого вопроса.
Методы
<р> Оригинальные статьи по сравнению LTG и OTG для рака желудка, который опубликован на английском языке с января 1990 по июль 2013 года были найдены в PubMed, Embase и веб Знания двумя рецензенты независимо. Оперативное время, потеря крови, заготовленные лимфатических узлов, проксимального края резекции, обезболивающим лекарства, первый день вздутие, первый пероральный прием, послеоперационное пребывание в стационаре, послеоперационные осложнения, летальность, 5-летняя общая выживаемость (ОВ) и выживаемость без признаков заболевания (ДФС ) сравнивали с использованием STATA версии 10.1.
Результаты
<р> 17 исследования были выбраны в этом анализе, который включал в общей сложности 2313 пациентов (955 в LTG и 1358 в OTG). ЛТК показали более оперативное время, меньше потери крови, меньше обезболивающее использования, ранее проход из вздутие, быстрее возобновления перорального приема, ранее выписки из стационара, а также снижение послеоперационных осложнений. Количество заготовленных лимфатических узлов, проксимального края резекции, летальность, 5-летняя ОС и DFS были похожи.
Финансирование:. Эта работа Работа выполнена при поддержке Национального фонда естественных наук Китая (№ 81072031, 81272712). Доноры не играет никакой роли в дизайн исследования, сбора и анализа данных, решение о публикации или подготовки рукописи
<р> Конкурирующие интересы:.. Авторы заявили, что не существует никаких конкурирующих интересов
Введение Материалы и методы исследования Литература поиск Критерии включения и исключения Результаты Результаты поиска Послеоперационный клиническое течение Заболеваемость, смертность и больница долгосрочное выживание Мета-регрессионный Как показано в таблице 7, подгруппы -analyses были выполнены источники гетерогенности (качество исследования, страна пациентов и размер выборки), а также исследования характеристик, которые мы заботились о (стадии рака желудка). Поскольку степень лимфодиссекция является важным фактором, который может повлиять на наше суждение о безопасности и возможности лапароскопической хирургии, мы описали результаты LTG с D2 диссекции в основных результатов выше. В оперативном времени, не тенденция снижения не было обнаружено в исследованиях с более чем 50 случаев ЛТК, и был использован еще раз (&л; 50 случаев: 42,97 мин; ≥50 случаях: 52.34 мин). В кровопотери, мы также не наблюдали статистических различий между LTG и OTG в исследованиях с большим размером выборки (≥50 случая: ОМП, -82.46; 95% ДИ, -166.23, 1.31; P = Обсуждение
<р> Так как первая лапароскопическая резекция желудка для Джанер проводили японскими хирургами в 1991 году [1], лапароскопической дистальной резекции желудка (ЛДГ) для раннего рака желудка получила широкое признание за ее минимальным вторжением по сравнению с открытым дистальным гастрэктомии (КГД ). Многие исследования продемонстрировали преимущества ЛДГ более открытой хирургии, такие как меньше потери крови, меньший срок госпитализации, ускоренное восстановление, расширенной лимфаденэктомии и снижение послеоперационных осложнений [2] - [6]. Кроме того, показания к ЛДГ даже простиралась от раннего рака желудка с поздними стадиями рака желудка [7] - [10]. Тем не менее, ограниченные хирурги выбрали лапароскопической тотальной гастрэктомии (LTG) вместо открытой тотальной гастрэктомии (OTG) для проксимального или среднего третьего рака желудка из-за технических трудностей в достаточной лимфодиссекции, сосудистых процедур вдоль большой кривизны проксимального желудка и производительность эзофагоеюностомия. С развитием лапароскопических инструментов и увеличения опыта в сложных желудочных процедур, использование LTG ежегодно увеличивается. Несколько исследований сообщили об использовании ламотриджина в качестве лечения рака желудка и указывают на его потенциальную превосходство [11], [12]. В последнее время мета-анализ опубликованных Haverkamp и др.
Также продемонстрировали более краткосрочные результаты по сравнению с LTG OTG [13]. Тем не менее, только восемь исследований были вовлечены в этот мета-анализ, и большинство из них сосредоточено на ранних стадиях рака желудка с небольшим размером выборки, отсутствие долгосрочных результатов. Таким образом, целесообразность и безопасность ламотриджина по-прежнему необходимы дальнейшие проверки. Поскольку семь дополнительных исследований, которые содержат больше случаев раком желудка и более данных по выживаемости, в настоящее время опубликованы, мы думали, что выполнить обновленный мета-анализ, чтобы расширить имеющиеся знания о целесообразности и безопасности LTG для рака желудка.
<р> литературы, что опубликованные на английском языке с января 1990 по июль 2013 года были найдены в следующей базе данных: PubMed, Embase и веб-знаний. Ключевые слова "лапароскопическая", "тотальной гастрэктомии", "рак желудка", "рандомизированное контролируемое исследование", "проспективное исследование", и были использованы "сравнительное исследование". Затем, все титулы, рефераты, или связанные с ними цитаты были просмотрены и проанализированы
<р> Критерии включения были описаны следующим образом:. (1) исследования, в которых сравнивали LTG с OTG для рака желудка; (2) LTG, которая была выполнена либо лапароскопии при содействии или общей лапароскопии; (3) любой тип сравнительного исследования; . (4) исследования с любого размера
<р> Критерии исключения были использованы следующим образом: (1) исследования, в том числе других видов резекции желудка, если не были представлены отдельно данные; (2) исследования, в которых и ЛТ; сообщалось 3 заинтересованные индексы или индексы были трудно вычислить, исходя из результатов; (3) перекрывающихся данных.
оценка качества исследований
<р> Ньюкасл-Оттавской шкале оценки качества когортных исследований (NOS) (таблица 1) [14], которые рекомендуется использовать в Cochrane Handbook версия 5.1.0, была использована для оценки качества нерандомизированных исследований двумя независимыми рецензентами. Восемь элементов в этой шкале используются для оценки популяции пациентов и отбор, изучение сопоставимости, последующие, и исход интереса. элементы Высококачественные присуждаются, добавив звезду, а затем звезды складываются для сравнения качества исследования. Каждое исследование было оценено как или низкого качества (0-5) или высокого качества (6-9). Результаты были представлены в таблице 2, и изучает низкого качества, были исключены. Любые несоответствия были решены путем консенсуса рецензента.
Методы обзора
<р> Данные были извлечены и критически оценены независимо друг от друга двумя авторами. Мы извлекли время операции, потеря крови, количество заготовленной лимфатических узлов, а также проксимального края резекции для оценки эффективности процедур. Обезболивающий препарат, сначала вздутие день, первый оральный прием и пребывание в стационаре были использованы для сравнения послеоперационного восстановления процедур. Проведено сравнение послеоперационных осложнений, включая раневой инфекции, анастомоза утечки, анастомотическое стеноз, послеоперационная непроходимость кишечника, пневмония, панкреатит, внутрибрюшное абсцесс и спаечная непроходимость кишечника. Госпитальная летальность, 5-летняя общая выживаемость (OS) и безрецидивной выживаемости (БРВ) были использованы для оценки послеоперационного безопасности LTG.
Статистический анализ
<р> Мы использовали средневзвешенные различия (ВРС ) с 95% доверительный интервал (ДИ) для анализа непрерывных переменных, представленных в том же масштабе (т.е. время операции, потеря крови, послеоперационная пребывания в стационаре). При исследовании сообщалось диапазон вместо стандартного отклонения (SD), четверть амплитуды диапазона была эквивалентна предполагаемой SD [15]. Дихотомических данных рассчитывали относительный риск (ОР). ОС и DFS были оценены объединенные отношения рисков (ОР) и их 95% доверительный интервал (ДИ). HRs и их 95% ДИ для ОС и ДПП были получены из оригинального исследования. Если исследование не непосредственно сообщать HR и 95% ДИ, мы использовали опубликованные методы для их вычисления [16], [17]. Участок Digitizer версия 2.6.3 была использована для чтения Каплана-Мейера включенных исследований (бесплатное программное обеспечение, загруженный с http://plot-digitizer.softpedia.com/). Расчет HR таблица была использована для расчета HR и 95% ДИ (свободно скачать с http://www.trialsjournal.com/content/supplementary/1745-6215-8-16-s1.xls). Случайные эффекты модели использовались в связи с высокой неоднородностью исследований, в противном случае, были использованы с фиксированными эффектами модели [18], [19]. Мы использовали Кохрена Q
- тест для оценки гетерогенности и P
&л; 0,1 считается значительным. Гэлбрейт сюжет был использован для выявления основных способствующих гетерогенности [20]. И для того, чтобы исследовать гетерогенности среди переменных результата лучше, мы исследовали качество исследования (&л; 8 и ≥8), год издания (до и после 2012 года), страна пациентов (восточной и западной), размер выборки (&ЛТ; 50 и ≥50), стадия рака желудка (рано, передовых и оба) и лимфатических узлов рассечение (D1, D2 и оба) в мета-регрессионной модели. Анализ подгрупп по результатам мета-регрессии и изучить характеристики были проведены для изучения возможных объяснения разнородности и оценить потенциальное влияние этих факторов на результаты. Воронка участки и линейный регрессионный тест Egger были использованы для оценки систематической ошибки [21]. Все статистические расчеты были выполнены с использованием STATA (версия 10.1, StataCorp LP, College Station, TX). Двух-прицепной значение P
&л;. 0,05 считали значимым
<р> Электронная стратегия поиска определили 195 статей, которые упомянуты лапароскопическая резекция и открытая резекция по поводу рака желудка. После скрининга названия, рефераты, полные тексты или их комбинации, мы выбрали статьи, основанные на критериях включения и исключения (рис 1). И, наконец, 18 статей, в которых сравнивали LTG с OTG были включены [22] - [39]. Тогда NOS был использован для оценки качества каждого исследования и одно исследование было исключено своими низкими оценками [32]. И, наконец, 17 исследований были выбраны для этого анализа (таблица 3). В Haverkamp и др.
'Ы исследования [13], две статьи были расценены как вкладчика к высокому риску смещения [23], [33] и были исключены в прошлом. Но в нашей оценке, эти два исследования были классифицированы как высокое качество и были включены в наш мета-анализ.
Характеристики исследований
<р> Все статьи были опубликованы в период между 2005 и 2013 г. общая из 2313 пациентов были вовлечены в мета-анализ, в котором содержится 955 человек, перенесших LTG и 1358 людей, получающих OTG. Четырнадцать исследования были опубликованы азиатскими исследователями, и только трое были сообщены западными учеными. Этот результат можно объяснить высоким уровнем заболеваемости раком желудка в восточных странах. И выводы могли бы смещения к азиатов. Как показано в Таблице 4, пять статей сообщили о лечении пациентов с ранними стадиями рака желудка (РГВ) [23], [24], [27], [30], [31], а также три исследования были сосредоточены на пациентах с продвинутой стадией желудка рак (AGC) [29], [38], [39]. Остальные девять статей описаны как популяций [22], [25], [26], [28], [33] - [37]. Средний возраст исследований колебалась от 50 до 75 лет, и аналогичным образом распределены в двух процедур. Было также обнаружено, Частота пола распределения в равной степени в обеих группах. Аналогичный средний ИМТ между 22 и 24 кг /м 2 наблюдалась в большинстве исследований ожидают один [31], однако, когда мы объединили данные вместе, пациенты в группе LTG было обнаружено, имеющий более низкий средний ИМТ (ВМД, -0,32; 95% ДИ, -0,62, -0,01; P
= 0,041). Мы также сравнили размер опухоли. Помимо двух исследований, которые сообщили о статистической разницы [24], [28], остальные шесть не показали существенных различий [22], [26], [29] - [31], [38]. Более того, все исследования описал подобное распределение этапов pTNM и АСК баллов за исключением двух [28], [31].
<Р> D1 лимфоузла рассечение тотальной гастрэктомии, которая требует извлечения лимфатических узлов вдоль левого желудка артерии и общей печеночной артерии, вокруг целиакией артерии, была выполнена в трех статьях [22] - [24]. Модифицированный D2 лимфоузла рассечение тотальной гастрэктомии (без панкреатэктомии и спленэктомии), который относится к удалению дополнительных лимфатических узлов вокруг селезеночной артерии и воротах селезенки, а также те, которые расположены в печеночно-связкой, был достигнут в девяти статьях [26] , [27], [29] - [31], [36] - [39]. В остальных пяти исследованиях, использовались как D1 и D2 диссекции [25], [28], [33] - [35]. Все исследования сообщили выступления Ру-ан-Y реконструкции и esophagojejunal анастомоза.
Оперативные данные
<р> Был более долгий срок оперативного времени в группе LTG, чем в группе OTG ( ВРС, 47,00; 95% ДИ, 31.67, 62.33; P
&л; 0,001) (рис 2А). Тем не менее, значительная гетерогенность (I 2 = 93,1%, P
&л; 0,001) и систематической ошибки; наблюдались (т = 2,93 P
= 0,010). Поэтому мы использовали сюжет Гэлбрейт, чтобы найти источник неоднородности [24], [25], [28], [29], [31], [35], [37] - [39], и исключили их всех. Затем мы мета-проанализировали эту тему снова и еще нашел один и тот же результат (ВРС, 22,86; 95% ДИ, 17,18, 28,53; P
&л; 0,001) с низкой гетерогенности (I 2 &л; 0,1 %, P
= 0,890) и отсутствие систематической ошибки (т = 0,31; P
= 0,764). Потеря крови во время операции была уменьшена при лапароскопической процедуры (ОМП, -179,60; 95% ДИ, -251.80, -107.89, P
&л; 0,001) (рис 2В). Нет статистически значимых различий не было обнаружено между этими двумя группами в количестве заготовленной лимфатических узлов (ОМП, 2,33; 95% ДИ -0.04, 4.71; P
= 0,054) (рис 2С). Мы также проанализировали извлечение лимфатических узлов в соответствии с измененной D2 лимфаденэктомии между LTG и OTG, и никакой разницы не было обнаружено (ОМП, 0,70, 95% ДИ, -0.80, 2.20; P
= 0,361) (рис 2D ). Кроме того, эффект № 10 лимфатических узлов оценивали рассечение под D2 лимфаденэктомии о количестве заготовленной лимфатических узлов, и никаких существенных различий между двумя группами обнаружено не было (с № 10 лимфатических узлов рассечение: ОМП, -0.40; 95% ДИ -2,55, 1,75; P
= 0,715; без № 10 лимфатических узлов рассечение: ОМП, 1,76, 95% ДИ, -0.35, 3.87; P
= 0,102). Длина проксимального края резекции была одинаковой для обеих групп. (ОМП, 0,06; 95% ДИ, -0,26, 0,39; P
= 0,706) (рис 2E)
<р> послеоперационной боли пациенты страдали оценивали путем подсчета времен анальгетиков используют. Пациенты, получающие лапароскопическую процедуру использовали меньше анальгетики (ВРС, -2,46; 95% ДИ, -2,71, -2,22; P
&л; 0,001) (рис 3А). Результаты также благоприятствования LTG в первый день вздутие (ВРС, -0,80; 95% ДИ, -1,11, -0,50; P
&л; 0,001) (рис 3B) и первый оральный прием (ВРС, -1,11; 95% ДИ, -1,57, -0,64; P
&л; 0,001) (рис 3C), что указывает на более быстрое восстановление функции шара. Кроме того, послеоперационная дневной стационар был 3,37 дней короче для ЛТК пациентов (ОМП, -3,37; 95% ДИ, -4,58, -2.16; P
&л; 0,001). (Рис 3D)
<р> При анализе подкатегорию послеоперационных осложнений у пациентов группы LTG показали меньше раневой инфекции (ОР 0,35; 95% ДИ 0,20, 0,61; P <бр> &л; 0,001). Нет статистически значимых различий не было обнаружено в анастомоза утечки, анастомоза стеноза, послеоперационной непроходимости, пневмония, панкреатит, внутрибрюшное абсцесс и клеевых препятствий кишечника между двумя группами (таблица 5). Общая заболеваемость послеоперационной была ниже, чем LTG OTG (ОР 0,78; 95% ДИ 0,66, 0,94; P
= 0,007) (рис 4А), а также снижение послеоперационных осложнений также наблюдается у пациентов под LTG с D2 диссекции по сравнению с пациентами под OTG с D2 диссекции (ОР 0,70; 95% ДИ 0,52, 0,94; P
= 0,017) (рис 4В). Там не было никаких существенных различий в госпитальной летальности (ОР 0,94; 95% ДИ 0,31, 2,82; P
= 0,910; D2 рассечение подгруппа: RR, 0,57; 95% ДИ 0,11, 3,09; P
= 0,513). Шесть статей сообщили о 5-летней выживаемости обеих процедур. Одна статья непосредственно при условии, HR и 95% ДИ для ОС [31]. Мы рассчитали HR и их 95% ДИ от трех статей [24], [34], [39], используя опубликованную методику. И мы не могли извлечь HR и 95% ДИ от остальных двух исследований из-за недостатка информации [33], [39]. Затем мы объединили данные вместе, и обнаружили, благоприятствующую тенденцию к LTG, без статистической разницы (ОР 0,81; 95% ДИ 0,51, 1,28; P
= 0,360) (рис 4C). 5-летняя БРВ экстрагировали из трех исследований и проанализированы [24], [31], [34]. ДФС в LTG была аналогична тем, что в OTG. (HR, 0,62; 95% ДИ 0,30, 1,27; P
= 0,191) (рис 4D)
<р> Согласно Cochrane Handbook, когда мета-анализ содержит менее десяти исследований, мета-регрессии обычно не должна рассматриваться. Таким образом, мы только что рассмотрели итоговые переменные с высокой неоднородностью, которая включала более десяти исследований, в мета-регрессионной модели. Анализы показали, что качество исследования, страна пациентов, размер выборки и лимфатических узлов рассечение были значительными источниками неоднородности (таблица 6).
Подгруппа-анализ
0,054). В числе заготовленных лимфатических узлов, более лимфатических узлов были получены под OTG в исследованиях высокая оценка (≥8 баллов: ОМП, 2,56, 95% ДИ, 0,52, 4,59, P
= 0,014). Чем меньше послеоперационных осложнений были обнаружены только в исследованиях AGC и статей с &ЛТ; 8 баллов (AGC: RR, 0,50; 95% ДИ 0,35, 0,73; P
< 0,001; ≪ 8 баллов: RR , 0,78; 95% ДИ 0,61, 0,99;. P
= 0,043). Результаты остальные оставались неизменными в подгруппах.
Чувствительность и публикация Уклон
<р> Мы использовали воронки участков и линейного регрессионного теста Эггера для выявления систематической ошибки для каждого результата. Когда число исследований было небольшим, существует ограничение в этом тесте. Таким образом, воронки участки проксимального края резекции, болеутоляющего лекарства, летальность, 5-летней операционной системы и распределенной файловой системы DFS, не показали. В конце концов, семь воронки участки были построены для результатов мы больше всего волновало. наблюдалась Симметрия большинства исходов в целом. Все результаты не показали существенной систематической ошибки (P &GТ; 0,05), за исключением оперативного времени (т = 2,93; P
= 0,010) (рис 5). Гэлбрейт сюжет был использован, чтобы найти, какие статьи были вкладчики к гетерогенности. Тогда мы исключили эти статьи и проанализировали данные пула остальных. Было обнаружено, что одни и те же выводы.
<р> По данным "Желудочный лечения рака Руководства в Японии 2010", общая гастрэктомия используется при радикальной резекции проксимальной и средней трети рака желудка. Лапароскопическая операция рекомендуется в качестве лечения ранним раком желудка и клинических исследований. Предпочтение пациента и предложение хирурга может повлиять на выбор типа операции. И косметический результат, стоимость, восстановление и боль являются основными факторами, пациенты заботятся о [5], [40] - [43]. В последнее время мета-анализ показал превосходство LTG к OTG [13], однако, онкологические результаты и долгосрочные результаты по-прежнему необходимы для оценки. С развитием лапароскопической техники, число использования ЛТК растет, и семь дополнительных статей, в которых сравнивали ЛТК с OTG были опубликованы. Таким образом, мы провели этот обновленный мета-анализ, чтобы оценить значение LTG.
<Р> В рандомизированных контролируемых испытаний (РКИ), наш первый выбор для высокого качества результатов. Но никакие RCTs фокусирующие по этому вопросу не были найдены. были выбраны Восемнадцать нерандомизированных сравнительные исследования когорты. Для того чтобы получить результаты от поддающийся убеждению статей, NOS была использована для оценки качества исследований и одно исследование низкого качества была исключена. Затем мы сравнили клинические характеристики между двумя группами и без каких-либо статистических различий были найдены по возрасту, полу, ASA и pTNM стадии, за исключением ИМТ, который был ниже в группах ЛТК. Этот вывод указал, что смещение отбора может существовать среди исследований. Хирурги могут предпочесть выполнить LTG на более тонких людей и нашей предвзятости вывод можно к лапароскопических процедур. Учитывая, что более половины статей сообщили о гастрэктомии с D2 диссекции, что предпочтение было отдано азиатских хирургов, тот факт, что большинство исследований мы собрали были из восточных стран было разумным. По сравнению с пациентами в западных странах, азиатские пациенты моложе, стройнее и здоровее [44]. Эти факторы были связаны с лучшими результатами после операции после открытой резекции желудка [45] - [47]. Так что может быть уклон к азиатским людям в нашем анализе. Таким образом, мы оценили результаты западных пациентов в подгруппе, и аналогичные результаты были найдены ожидать более низкую послеоперационную заболеваемость. Потому что только три исследования были вовлечены, необходимы дальнейшие исследования. систематической ошибки для каждой переменной была обнаружена с помощью воронкообразных графиков и линейный регрессионный тест Эггера, и никакого существенного смещения публикации каждого результата не было обнаружено за исключением оперативного времени. В целом, поскольку качество всех исследований был обеспечен NOS и большинство клинических характеристик были подобраны, обе группы были сопоставимы.
<Р> Из-за отсутствия тактильного ощущения, узкого операционного поля, сложная структура сосудистой в селезеночной рубчика и передовых методов для системного лимфодиссекции, LTG рассматривалась как процедура отнимает много времени. Haverkamp и др. Также
сообщили большую продолжительность оперативного времени в ЛТК группах [13]. В начале кривой обучения, знакомство с лапароскопической системы и сотрудничество всей терапевтической команды считались как факторы, которые влияют на время операции [48]. Согласно исследованиям кривой обучения в ПРГ, необходимы 40-60 случаев [48] - [50]. Таким образом, мы использовали 50 случаев LTG в качестве точки разреза и проведен анализ подгрупп. Тем не менее, не наблюдалось уменьшение времени LTG оперативной и использовалась еще больше времени. Наш результат позволяет предположить, что кривая обучения не была главной причиной более длительного времени, что согласуется с выводом, что даже с опытными желудочно-кишечного тракта и лапароскопических хирургов, лапароскопическая резекция до сих пор процедура отнимает много времени [51]. Таким образом, сложность LTG и нехватка лапароскопических оборудования может быть основной причиной. С помощью технологического совершенствования и развития инструментов, сокращение времени работы наблюдается в ЛДГ [51], [52]. Считается, что время для ламотриджина будет уменьшаться в будущем.
<Р> Несмотря на более оперативное время, значительное снижение потери крови для лапароскопии был найден по сравнению с открытой процедурой, в котором указано меньшее количество переливаний во время операция. Увеличенный лапароскопической операционное поле с преимуществом лучшего судна и обнажая идентифицирующий способствовали этому результату, который также объясняется использованием специальных приборов, таких как ультразвуковой скальпель и лигатур [53]. Восстановление пациентов повлияло как на объем кровопотери и требование переливания [54], [55]. Чем меньше потери крови может снизить риск острых или поздних побочных эффектов, таких как травмы острой легочной, объемной перегрузки, переохлаждение и т.д. Тем не менее, в анализе подгрупп, это преимущество не наблюдалось в исследованиях с более высокой оценки, хотя был тенденция в пользу LTG. Дальнейшие валидация по-прежнему необходимы.
<Р> Длина края резекции может влиять на скорость опухолевых свободных полей. Таким образом, независимо от того LTG может резецировать той же длины, как OTG очень важно для онкологического безопасности. Поскольку резекция проксимального отдела желудка является более трудным, чем двенадцатиперстной кишки резекции, большинство вовлеченных статей только при условии, что длина проксимального края резекции. Нет статистически значимых различий по этому вопросу не было найдено, что указывало на аналогичную способность проксимальных резекции между LTG и OTG. Этот вывод может также объяснить подобную положительную скорость края резекции сообщенный трех исследований [22], [26], [29].
<Р> Результаты были значительно пользу для LTG в использовании анальгетиков, первый день вздутие , первый пероральный прием и продолжительность пребывания в стационаре. В этом анализе были извлечены времена использования анальгетиков для оценки послеоперационной боли, потому что боль-чувство трудно измерить его субъективности. Меньше боли во время восстановления, скорее всего, вызвано минимальной инвазивности LTG и это предполагает более раннее восстановление и улучшение качества жизни. Ранее прохождение вздутие представляет собой быстрое восстановление функции кишечника, которая оказывает непосредственное влияние на раннее возобновление перорального приема и ранней выписки из больницы. Минимальное вмешательство желудочно-кишечного тракта и использование небольшого разреза может объяснить все преимущества выше, и может также уменьшить хирургический стресс, следовательно, уменьшить обобщенную воспалительной реакции, что приводит к снижению послеоперационных осложнений.
<Р> Степень диссекции лимфатического является критическим фактором для онкологической адекватности. D1 рассечение теперь принят в качестве стандартного лечения для отобранных пациентов с ранними стадиями рака желудка. Споры о том, D2 рассечение для излечимой поздних стадиях рака желудка превосходит D1 рассечение до сих пор существует. Чем больше сложность и инвазивность D2 диссекции, как полагают, увеличение послеоперационных осложнений и смертности. Принимая во внимание, D2 диссекции можно удалить более позитивные, чем узлы D1 рассечение, которое необходимо для минимизации миграции стадии [56]. Западные ученые предпочитали рассечение D1, так как некоторые европейские отчеты показали, что D2 рассечение не имели никаких преимуществ выживания, но с более высокими показателями развития осложнений и смертности [57] - [59]. С другой стороны, высокая частота желудка Джанер делает азиатские хирурги больше знакомы с гастрэктомии, что приводит к более глубокому пониманию показаний D2 рассечения и хирургической техники. Следовательно, D2 рассечение многими восточными хирургами рекомендуется для улучшения долгосрочного выживания [60] - [62]. В соответствии с "Руководством рака желудка Лечение в Японии 2010", стандартная радикальная резекция была даже определена как: более двух третей проксимального, дистального или тотальной гастрэктомии, связанного с D2 диссекции. И более поздние сообщения продемонстрировали, что европейские хирурги могут быть обучены для выполнения D2 рассечение для выбранных западных пациентов с лучшими результатами и послеоперационными выгоды выживания [63] - [66]. Таким образом, D2 рассечение ощущается более подходящим средством для лечения пациентов с поздними стадиями заболевания в настоящее время. В последнее время ЛТК с D2 диссекции (LTGD2) было сообщено, что это возможно в руках опытных хирургов [67]. Тем не менее, трудность исполняющей LTGD2 может повлиять на преимущества лапароскопической хирургии. Принимая во внимание наш анализ, включая девять исследований D2 диссекции, необходимо проанализировать количество заготовленных лимфатических узлов, послеоперационной заболеваемости и смертности в больнице после гастрэктомии с D2 диссекции в подгруппе.
<Р> количество заготовленных лимфатических узлов используется для оценки онкологической адекватности. По словам UICC (Союз по международному контролю рака), удаление по крайней мере, пятнадцати лимфатических узлов полезно для гистологического исследования. Среднее количество лимфатических узлов, получаемых с помощью LTG была адекватной во всех исследованиях. В Haverkamp и др.
'S анализ, все больше лимфатические узлы собирали OTG, чем LTG, хотя никаких существенных различий не было найдено. В нашем анализе мы обнаружили те же результаты, которые показали аналогичную способность лимфатических узлов зазор между этими двумя процедурами. Принимая во внимание сложность очистки лимфатических узлов вокруг селезеночной артерии и воротах селезенки под LTGD2, измерение адекватной лимфаденэктомии с помощью LTGD2 необходимо. Также наблюдалось подобный зазор лимфатических узлов. В D2 диссекции тотальной гастрэктомии, спленэктомии выполняют резекцию лимфатические узлы вокруг селезеночной артерии (№ 11) и hlium (№ 10). Но спленэктомии сообщалось связано с более высокой послеоперационной заболеваемости и смертности без льгот выживаемости [68] - [70]. Согласно последним Руководством Национального всеобъемлющей сети рака (NCCN), спленэктомия рекомендуется только тогда, когда селезенка или рубчик участвует, и модифицированный D2 рассечение (без панкреатэктомии и спленэктомии) предлагается в исполнении опытных хирургов в больших объемах центров для пациентов с локализованы Резектабельные рак. Девять исследований в нашем мета-анализе сообщили производительность LTG с модифицированной D2 диссекции, и восемь из них показало, что количество заготовленной лимфатических узлов. Все исследования, произносили рассечение № 11 лимфатических узлов и четырех исследований не говоря уже о извлечение № 10 лимфатических узлов. Два исследования можно объяснить низкой частотой прикорневых лимфатических узлов метастазов в раннем раке желудка [27], [31]. Два других не показывают нам причину, почему они выполнили LTGD2 для поздних стадий рака желудка без зазора № 10 лимфатических узлов [29], [39]. Трудность селезеночной прикорневых лимфоузлов с помощью селезенку сохраняющие LTG из-за сложной анатомической взаимосвязи между лимфатических узлов и сосудов вокруг селезеночной рубчика может объяснить. Таким образом, мы также оценивали эффект № 10 лимфатических узлов рассечение о количестве заготовленной лимфатических узлов. И никакой статистической разницы не было найдено, независимо от удаления № 10 лимфатических узлов рассечение между LTG и OTG. Все выше показано, что ЛТК была подобная способность лимфатических узлов клиренс по сравнению с OTG, но есть одна важная вещь, которую мы должны заметить.
 Дети имеют иммунитет к SARS-CoV-2
Дети имеют иммунитет к SARS-CoV-2
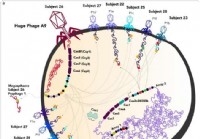 Недавно обнаруженные крупные фаги стирают границу между жизнью и неживой
Недавно обнаруженные крупные фаги стирают границу между жизнью и неживой
 Крупное исследование показало, что вирусная нагрузка SARS-CoV-2 самая низкая у детей
Крупное исследование показало, что вирусная нагрузка SARS-CoV-2 самая низкая у детей
 Пластик, который сейчас обычно встречается в стуле человека
Пластик, который сейчас обычно встречается в стуле человека
 Средиземноморская диета способствует здоровому старению с более здоровым микробиомом кишечника
Средиземноморская диета способствует здоровому старению с более здоровым микробиомом кишечника
 Мужчины, которые едят йогурт два раза в неделю, реже заболевают раком кишечника.
Мужчины, которые едят йогурт два раза в неделю, реже заболевают раком кишечника.
 Дисбиоз микробиоты кишечника может вызвать тяжелую вторичную инфекцию у пациентов с COVID-19
Интересное исследование, проведенное учеными из США, недавно показало, что микробное сообщество в кишечнике напрямую поражено тяжелым острым респираторным синдромом, коронавирусом 2 (SARS-CoV-2), и чт
Дисбиоз микробиоты кишечника может вызвать тяжелую вторичную инфекцию у пациентов с COVID-19
Интересное исследование, проведенное учеными из США, недавно показало, что микробное сообщество в кишечнике напрямую поражено тяжелым острым респираторным синдромом, коронавирусом 2 (SARS-CoV-2), и чт
 Тип бактерий верхних дыхательных путей может влиять на тяжесть астмы
Новое исследование предполагает возможность модуляции симптомов астмы с помощью бактерий, которые обычно обитают в верхних дыхательных путях. Работа, который был опубликован 16 декабря, 2019, в журнал
Тип бактерий верхних дыхательных путей может влиять на тяжесть астмы
Новое исследование предполагает возможность модуляции симптомов астмы с помощью бактерий, которые обычно обитают в верхних дыхательных путях. Работа, который был опубликован 16 декабря, 2019, в журнал
 Микробиота кишечника может предсказать тяжесть COVID-19
Пандемия COVID-19 распространяется во все уголки мира. Но не все заболевают одинаково. Новое исследование опубликовано на сервере препринтов medRxiv в апреле 2020 года предполагает, что состав микро
Микробиота кишечника может предсказать тяжесть COVID-19
Пандемия COVID-19 распространяется во все уголки мира. Но не все заболевают одинаково. Новое исследование опубликовано на сервере препринтов medRxiv в апреле 2020 года предполагает, что состав микро