abstraktné
Pozadie
laparoskopickej sleziny so zachovaním slezinnej Hilar lymfadenektómia (LSPL), je nutné v laparoskopia asistovaná totálnej gastrektómii pre pokročilých proximálnej rakoviny žalúdka. Je však značne obtiažne a riziká v klinickej praxi. Preto sme sa preskúmať uplatnenie LSPL vykonávaného v nadväznosti na perigastric fascias a intrafascial priestor v D2 radikálnej gastrektómii pre pokročilých hornom tretiu rakoviny žalúdka.
Od júla 2010 do decembra 2012, 109 pacientov s T2-3 horným tretej rakoviny žalúdka prešiel LSPL. Z týchto pacientov podstúpilo 55 klasickú LSPL (klasický skupina), a zvyšných 54 pacientov podstúpilo LSPL vykonáva pomocou nasledujúcich fascias a intrafascial priestor (fascia skupina). Patologickým vlastnosti a peroperačný a pooperačné premenné boli porovnané medzi dvoma skupinami
Výsledky
Neboli zistené žiadne významné rozdiely v klinicko-charakteristík medzi oboma skupinami (P 0,05) .. Všetky operácie boli úspešné bez premeny na laparotómii. Doba prevádzky, znamená sleziny Hilar lymfatické uzliny (LN) čas disekcia, znamená celkovú stratu krvi a znamená stratu krvi zo sleziny hilovou LN pitvy boli v skupine palubnej výrazne nižšie ako v klasickom skupine (P menšia ako 0,05), zatiaľ čo časov prvý črevné plyn, kvapalina strava a mäkké strava a doba hospitalizácie boli podobné v oboch skupinách. Priemerný počet zozbieraných LNS (No. 10 a č 11D) bol mierne vyšší v skupine fascia, ale rozdiel nebol významný. Nebol zistený žiadny významný rozdiel v chorobnosti medzi palubnej skupinou a klasické skupiny (9,3% vs.10.9%, p > 0,05). Pri sledovaní s mediánom 12 mesiacov (v rozmedzí 5 až 35 mesiacov), u žiadneho z pacientov zomrelo alebo skúsený recidivujúce alebo metastatické ochorenie.
LSPL vykonáva pomocou nasledujúcich fascias a intrafascial priestor je optimálna a bezpečná technika založená na anatomické logiky, a to znižuje ťažkosti spojené s LSPL, čo uľahčuje zvládnuť a umožniť jeho širokému prijatie
Citácia :. Huang CM, Chen QY, Lin JX, Zheng CH, Li P, Xie JW, et al. (2014) Laparoskopická Spleen-Zachovanie sleziny Hilar lymfadenektómia vykonávaná V nadväznosti na Perigastric fasádach a Intrafascial priestor pre Advanced Horná tretina rakoviny žalúdka. PLoS ONE 9 (3): e90345. doi: 10,1371 /journal.pone.0090345
Editor: Sai Yendamuri, Roswell Park Cancer Institute, Spojené štáty |
prijatá: 4. októbra 2013; Prijaté: 31. január 2014; Uverejnené: 06.03.2014
Copyright: © 2014 Huang et al. Toto je článok o otvorený prístup distribuovaný pod podmienkami Creative Commons Attribution licencie, ktorá umožňuje neobmedzené použitie, distribúciu a reprodukciu v nejakom médiu, za predpokladu, že pôvodný autor a zdroj sú pripísané
Financovanie :. sponzorovaná Národný Key Klinická špeciálny disciplína Výstavba program Číny (No. [2012] 649). Platcovia mal žiadnu úlohu v dizajne štúdie, zber a analýzu dát, rozhodnutie publikovať, alebo prípravu rukopisu
Konkurenčné záujmy: .. Autori vyhlásili, že žiadne konkurenčné záujmy neexistujú
Úvod
lymfatických uzlín (LNS) v sleziny hilovou oblasti, vrátane LNS pozdĺž distálnej sleziny plavidiel (č 11d) a sleziny hilum (č.10), by mali byť odstránené za normatívne D2 LN pitva počas totálnej gastrektómii pokročilého hornej rakoviny žalúdka [1]. Aj keď pancreatosplenectomy bol presadzuje pre úplné odstránenie LNS v sleziny hilovou oblasti [2], [3], sa vykonáva len v prípadoch, s priamym šírením nádoru k distálnemu pankreasu a sleziny, alebo s určitou LN metastázami v sleziny hilum riadneho k vysokému výskytu spojených pooperačných komplikácií a úmrtnosti [4]. Navyše pacienti, ktorí podstúpia pancreas- a sleziny zachovávajúci sleziny Hilar lymfadenektómia majú nižšiu chorobnosti a úmrtnosti ako tí, ktorí sa podrobia distálnej pankreatektomii a splenektómie, s podobnými prežitie a recidívy. Z tohto dôvodu, slezina, zachovanie sleziny hilovou lymfadenektómia je teraz široko používaný v celkovom gastrektómii s D2 lymfadenektómia [5] - [7].
Avšak, vzhľadom na zložitosť sleziny hilovou ciev, anatomické variácie, a úzke a hlboké priestor na sleziny hilum, je to ťažké a riskantné operáciu, a to aj v otvorenej operácie. V tradičnej otvorenej operácii, môže chirurg úplne bez chvosta pankreasu a slezina prostredníctvom mobilizácie sleziny in vivo, aby dôkladne rozrezať LNS v sleziny hilovou oblasti; však, rovnaký spôsob nemôže byť použitý pri laparoskopické operácie. V rovnakej dobe, vzhľadom k úzkej laparoskopickej videnie a nedostatok celkové anatomické zobrazenie pri laparoskopickej sleziny-zachovanie sleziny hilovou lymfadenektómia (LSPL), lekárov (najmä pre začiatočníkov) ľahko strácajú zmysel pre polohu a smer, pretože im chýba pevný odkaz bod a zadať nesprávne anatomické vrstvy, čo spôsobuje iatrogénnou poranenia app: ds: látku. Preto je dôležité určiť metódy, ktoré môžu zlepšiť bezpečnosť riadenia, zníženie miery súvisiace iatrogénnou poranení a dosiahnuť rovnaký účinok ako radikálny otvorené operácie počas LSPL.
Štúdium laparoskopickej celkovej mesorectal excíziu pre rektálne rakoviny ukázali, že výber vhodného chirurgického miesta podľa potenciálneho anatomického priestoru okolo konečníka môže zlepšiť prevádzkovú efektivitu a znížiť ujmu, a že to je viac v súlade so zásadami "en-bloc" resekciou [8] - [10] , Na špeciálnych morfologických charakteristík, anatomické distribúciu a vzťahom medzi perigastric fasádach a intrafascial priestoru počas laparoskopickej chirurgie a embryologický vývoj založený, laparoskopická radikálna gastrektómia pre rakovinu žalúdka môže byť vykonaná na základe týchto fascias a intrafascial priestoru. Preto sme sa popísať LSPL vykonané podľa nasledujúcich perigastric fascias a intrafascial priestor a spätne porovnať klinických dát pacientov s nádorovým ochorením horných žalúdka, ktorí podstúpili tento postup s tými pacientmi, ktorí podstúpili klasickú LSPL vyšetrovať jeho bezpečnosť a realizovateľnosť.
Embryological a anatomická pozadia
Po 4 týždňoch tehotenstva, žalúdok sa nachádza v strednej čiare a pozastavené mesenteries zložené z dvojitých vrstiev pobrušnice. Peritoneum medzi žalúdkom a zadnej steny telesa je známy ako zadným mesogastriu (DM). Sleziny, pankreasu a celiakov vetvy pochádzajú z priestoru medzi oboma vrstvami DM. S progresiou vývoja embrya, žalúdok sa otáča od predozadná do koronálnej polohy a DM záhyby a expanduje na ľavom dolnom rohu a tvoria dve vrstvy (predné a zadné), každý s dvoma listami. Postupne sa tvoria veľkú vak na zadnej časti žalúdka, ktorá sa nazýva omentální bursa. DM je rozdelená na dve časti, z dôvodu prítomnosti sleziny. Časť medzi sleziny a žalúdka sa nazýva gastrosplenic väz (GSL), ktorý poskytuje cestu pre krátke žalúdočných a ľavej gastroepiploic plavidiel (LGEVs). Úsek medzi sleziny a ľavej obličky je známy ako splenorenální väzu (SRL), ktorý pôsobí ako dráhy pre sleziny ciev a ich pobočiek. Predné vrstva zadné list DM, ktorý zahŕňa pankreas, vyvinie sa do prednej slinivky brušnej fascie (APF), v prednej časti pankreasu, zatiaľ čo zadné vrstvy zadného listu DM je pripojený k zadnej brušnej steny, ktorý spojí tvoriť zadnú pankreasu obloženie (PPF). Na 3 mesiace tehotenstva, pretože omentální bursa prechádza priečneho tračníka so zadnou list vzniká kondenzáciou s primitívnym priečnym mesocolon a degeneruje tvoriť predného laloku priečneho mesocolon (ATM). Po otočení zárodočnej foregut, okružie poistky s okružie, orgánov a brušnej steny. Uzavrú a držať spolu tvoriť potenciálne široko distribuované anatomickú rovinu, ktorá je plná voľné spojivového tkaniva, tzv fúzny obloženie [11]. Fúzia fascie je prírodný avaskulárna zóna obsahujúce voľné spojivového tkaniva, a to má veľmi odlišný vzhľad od okružie, ktorá je bohatá na tukového tkaniva. Z tohto dôvodu, ako chirurgický rovine, môže byť použitý pre ľahké riadiť smer oddelenie [12].
žalúdka, sleziny a pankreasu a ich vasculatures sú uzavreté DM počas embryonálnych vývojových štádiách. Aj keď DM sa vyvinie do rôznych štruktúr alebo poistky s priľahlými štruktúrami v dôsledku otáčania foregut počas gravidity, vyššie uvedené orgány sú stále uzavreté touto obrovskou, značne relatívna rámca. Preto fascie okolo sleziny hilum vrátane GSL, SRL, slinivky brušnej fascie, ATM a väčšie omentum, všetky sa vyvíjajú z DM počas gravidity. Anatomicky, ktoré sú vzájomne prepojené, a intrafascial medzery medzi nimi sú tiež vzájomne spojené, zatiaľ čo cievny a lymfatický systém, ktoré hrajú základnú úlohu v výživu a podporu, musí prechádzať potenciálny priestor vytvorený týmto dvojvrstvového fascia, bez ohľadu variability alebo existencie jednotlivých rozdielov. LSPL vykonáva pomocou nasledujúcich perigastric fascias a intrafascial priestor je operačná technika, ktorá môže byť použitá na vykonanie vysoko výkonný, sekvenčné a bezpečné sleziny hilovou lymfadenektómia za laparoskopickej pohľadu (obr. 1).
v období od júla 2010 do decembra 2012, 109 pacientov s T2-3 hornej tretinu rakoviny žalúdka prešiel LSPL v nemocnici Fujian Medical University únie. Z týchto pacientov, 55 podstúpilo klasický LSPL (s odkazom na postupe popísanom v literatúre [13]) pred májom 2012 (klasický skupina), a zvyšných 54 pacientov podstúpilo LSPL v nadväznosti na fasádach a intrafascial priestor od mája 2012 (palubná skupiny) s to isté perioperačnej konania. Patologickým vlastnosti a intraoperačnej a pooperačné premenné boli porovnané medzi oboma skupinami.
Uzlové materiál bol oddelene vyreže z en-bloku vzorka na konci tohto postupu zo strany lekárov a boli identifikované a získané od zostávajúce uzly špecializované patológovia z formalínom fixovaných chirurgických vzoriek bez použitia nejakej špecifickej technológie pre zvýšenie rýchlosti uzla-vyhľadávanie. V LNS žalúdku sú definované a uvedené počty staníc v závislosti na tretie anglické vydanie japonského klasifikácie karcinómu žalúdka [14]. Staging bola vykonaná podľa 7. vydanie UICC nádoru, uzol, a metastázy (TNM) klasifikácie [15]
Zahrnutie kritériá boli nasledovné :. Histologické potvrdené adenokarcinóm žalúdka a hornej pokročilého karcinómu žalúdka získa počas komplexným vyhodnotenia vrátane predoperačného endoskopia, endoskopická ultrazvuk brucha a počítačovej tomografie (CT); hĺbka invázie nádoru bol T2-T3; žiadne dôkazy o vzdialených metastáz alebo lymfatických uzlín para-aortálnej u predoperačné vyšetrenie; a LSPL s liečivým R0 podľa patologickej diagnózy po operácii. Kritériá vylúčenia boli nasledovné: hĺbka invázie nádoru bola T1 alebo T4; intraoperačnej dôkazy o peritoneálnej šírenie či vzdialených metastáz; pozorovanie extrémne veľkého nádoru, rozšírenie alebo integrácia sleziny Hilar LNS počas operácie; a neúplné patologické dát. Všetky postupy boli vykonané po získaní informovaného súhlasu v nadväznosti na vysvetlenie chirurgických a onkologických rizík.
Etická komisia Fujian odborového nemocnice schválil túto retrospektívnu štúdiu. Písomný súhlas bol daný pacientov na ich informácie, ktoré majú byť uložené v databáze nemocnice a použité pre výskum.
Všetky operácie boli vykonané rovnakou skupinou žalúdočných lekári, ktorí predtým uzavrela viac ako 500 prípadov laparoskopickej radikálnej gastrektómii pre rakovinu žalúdka. Všetkých chirurgov použitých Rou-en-Y pažerák jejunum anastomózy rekonštruovať tráviaci trakt. Postup prebieha v klasickom skupiny je popísaná v literatúre [13]. Stručne povedané, sme vykonali LSPL po trase sleziny plavidiel v klasickej skupine, zatiaľ čo sme vykonali postup v nadväznosti na orientácii perigastric fasádach a intrafascial priestoru v skupine fascie. Vykonali sme operácii v skupine palubnej pomocou nasledujúcej sekvencii: priestor medzi dvoma listami priečneho mesocolon na retropancreatic priestoru (RPS), do priestoru medzi SRL vrstvách na RPR do priestoru medzi SRL do priestoru medzi vrstvy GSL. Podrobné pracovný postup, boli nasledovné:
Asistent vytiahol fundus a telo žalúdka v pravom hornom rohu a napätá na GSL, zatiaľ čo chirurg jemne stisol telo a chvost pankreasu do ľavého dolného vystaviť splenickou hilum. V prednej časti pankreasu chvosta, chirurg ďalej sledoval smer fascia lúpať APF a vstúpiť do priestoru medzi oboma vrstvami SRL cez RPS. Všeobecne platí, že tento priestor bol postupne rozšírená z pankreatické chvosta do sleziny hilum. Nižšia lobární nádoby sleziny (LLVSs) alebo nižšia pólov nádoby sleziny by potom mohli byť vystavené pomocou nasledujúceho priestoru (obr. 2b). (Next, do dvoch vrstiev SRL, chirurg používa ultrazvukový skalpel znížiť povrch lymfatického tukového tkaniva okolo plavidiel vystaviť LGEVs a rozdeliť je pri koreni (obr. 2c).
Všetky štatistické analýzy boli vykonané pomocou štatistického programu SPSS 18.0. Dáta bola označená ako priemer ± SD a porovnané pomocou testu chí-kvadrát, Fisherovho exaktného testu alebo nepárová Študent je t Výsledky 1 .. Pacient patologickým charakteristiky patologickým charakteristiky 109 pacientov sú uvedené v tabuľke 1. série zahrnuté 87 mužov a 22 žien s priemerným vekom 61,4 rokov (rozmedzie 24 až 80 rokov). Vek, pohlavie, komorbidita, American Society of anestéziologické (ASA) skóre, body mass index (BMI), veľkosť nádoru, hĺbku nádor, stav lymfatických uzlín (N štádium), TNM štádium a histologický typ nelíšila medzi oboma skupinami ( P Hotel >. 0.05 každý) 2. Peroperačný a pooperačné charakteristiky Všetky 109 operácií boli úspešné. Žiadny pacient vyžaduje konverziu na laparotómii, a žiadna nutná splenektómia v dôsledku intraoperačnej poranenia sleziny ciev alebo samotného sleziny. Doba prevádzky, znamená sleziny Hilar dobu LN disekcia (od vystavenia termini sleziny nádob na konci sleziny hilovou lymfadenektómia), znamená celkovú stratu krvi a znamená stratu krvi v dôsledku sleziny Hilar LN pitvy boli v skupine fascia významne nižšie než v klasickom skupine (P menšia ako 0,05 každého), bez toho, aby počas operácie alebo po operácii krvnej transfúzie. Naproti tomu doba do prvého dychu, strave tekutín a mäkké stravy a po celú dobu pobytu v nemocnici boli podobné v oboch skupinách ( P Hotel &0,05 každý). (Tabuľka 2) 3.LN pitva Priemerný počet všetkých zozbieraných LNS, miera metastázy lymfatických uzlín a pomery metastatických LNS (č 11d a č.10) sa významne nelíšili medzi oboma skupinami (p > 0,05 každý). Stredný počet zozbieraných No. 10 a č 11D LNS boli o niečo vyššie v skupine fascia, ale rozdiel nebol významný (P 0,05 každého) (tabuľka 3) 4 .. Chorobnosť a úmrtnosť Celkový pooperačné morbidita bola 10,1% (11/109). Medzi pooperačné komplikácie sa nelíšili medzi palubnou skupinou a klasické skupiny (9,3% [5/54] vs.10.9% [6/55], p 0,05). Boli tam tri prípady pľúcnej infekcie, z ktorých jedna pankreasu fistula, jeden chylous fistula a jeden brušné infekcie v klasickom skupine, zatiaľ čo tam boli dva prípady pľúcnej infekcie, z ktorých jedna anastomotická únik, jeden zápalové črevné obštrukcie a jeden brušné infekcie v skupine palubnej. Všetky tieto pooperačných komplikácií boli úspešne liečené konzervatívne, a žiadny z týchto pacientov vyžaduje druhú operáciu. Žiadny pacient zažil pooperačné sleziny myokardu alebo krvácanie z alebo k zraneniu, sleziny žily. 30-dňový úmrtnosť v celkovej populácii pacientov bolo 0%. Follow-up bolo vykonané cez júna 2013.All pacienti boli sledovaní po dobu mediánu 12 mesiacov (v rozmedzí 5-35 mesiacov). Žiadny z týchto pacientov zomrelo alebo skúsený recidíve nádoru alebo metastázy v priebehu sledovania. D2 lymfadenektómia, vrátane odstránenia č 11D a No. 10 LNS, sa stal štandardným chirurgický postup pre pacientov s rakovinou tvrditelného hornej žalúdka [16], [17]. Vďaka zlepšeniu chirurgických metód a obnovenú konceptu uchovanie orgánov, slezina na konzerváciu sleziny Hilar lymfadenektómia bol široko akceptovaný a uplatňovaný mnohými chirurgmi v otvorenom D2 radikálnej lymfadenektómia pre hornú rakoviny žalúdka. V posledných rokoch, ako bezpečnosť, realizovateľnosť a krátkodobých a dlhodobých výsledkov laparoskopickej radikálnej lymfadenektómia u karcinómu žalúdka boli postupne potvrdili, [18] - [21], len málo chirurgovia vykonávajú LSPL [22] - [24] , Avšak podstatné rozdiely v čase operácie, peroperačný objem krvácania, pooperačné komplikácie a zostatková miera nádoru boli pozorované u chirurgov. Tieto rozdiely boli najmä pozorovali u začiatočníkov kvôli zložitému použitej techniky počas voľného žalúdka alebo sleziny hilovou lymfadenektómia, počas ktoré sú potrebné zložité operatívnej techniky a zložitý operačný roviny. Z tohto dôvodu táto technológia nie je široko propagovaný v klinickej praxi. Niektoré naliehavé problémy zostávajú nevyriešené. Operačné pole pod laparoscope chýba celková anatomické orientáciu a zmysel pre vzdialenosť vzhľadom k úzkemu zorného poľa a dvojrozmerných obrazov, ktoré sú poskytované; Okrem toho spolková krajina značky používané pre polohovanie sú relatívne menšie, než aké sa používajú u otvorené operácie. Možno ešte horšie, operačné pole sa pohybuje medzi niekoľkými anatomických úrovní a oblastí so zložitými cievnych sietí. Celý operačný priestor stále chýba dobrou jedinou chirurgickou rovinu. Výsledkom je, že chirurgovia sa ľahko stať dezorientovaný a zadať nesprávne anatomické vrstvy, čo spôsobuje iatrogénnou poranenia počas operation.Due nedostatku pochopenia celostnej poňatie embryologický pôvodu a anatomických rozloženie relatívnych fasádach, rozsah resekcie je všeobecne nejasný , čo vedie k neúspešnému radikálnej resekcii. vhodná metóda pre lokalizáciu operačného poľa v bezpečnej a efektívnej chirurgické roviny s optimálnym rozmedzí uzlín, ktorý je v zhode s radikálnymi princípov onkológie by malo byť založené na zlepšiť prevádzkovú efektivitu a znižuje krvné straty, a v dôsledku toho podporovať rozvoj a uplatnenie LSPL. o osobitnej morfologických charakteristík, anatomické distribúciu vzťahu medzi perigastric fasciálnych a intrafascial priestorov počas predchádzajúceho laparoskopické operácie Based rovnako ako ich embryologický vývoja, sme identifikovali metódu LSPL vykonáva podľa nasledujúcich fascias a intrafascial medzery na liečbu rakoviny žalúdka. Týmto spôsobom sme sa pokúsili identifikovať optimálne chirurgické rovinný a prevádzkový rozsah pre LSPL. Pankreasu fascie, bankomat, GSL a SRL odvíjať od DM počas embryologický vývoja. Aj keď ich anatomické morfológia majú podstatné rozdiely, ktoré sú vzájomne prepojené, a intrafascial medzery medzi nimi sú taktiež vzájomne prepojené. Preto sa najprv kompletne lúpanej ATM a APF pre vstup do RPR a vystaviť LLVSs, rovnako ako čiastočnú sleziny cievne kufor. Ďalej SRL a GSL boli oddelené pozdĺž palubnej doske úplne odhaliť všetky sleziny plavidiel a ich pobočiek. Chirurg bol potom schopný pitvať na LNS pozdĺž distálnej sleziny plavidiel a sleziny hilum pozdĺž latentných anatomických priestorov s veľkou ľahkosťou. Nosné cievny a lymfatický systém musí cestovať cez tieto intrafascial priestory, bez ohľadu na variabilite alebo individuálne rozdiely [25]. Preto je priestor medzi dvoma vrstvami DM možno použiť ako chirurgický rovine pre vedenie oddelenia a štandardizovať prevádzkový rozsah v LSPL. Okrem toho, s laparoskopickú zosilnenie a vynikajúce účinky ultrazvukových skalpelov na rezanie a zastavenie krvácania, môže chirurg jasnejšie predstaviť perigastric obloženie, intrafascial priestor, cievne, nervy a iných štruktúr. A tým, že slezinnej nádoby a ich vetvy môže byť pohodlne vystavené na rôznych úrovniach, a starostlivé postup sleziny hilovou oblasti lymfadenektómia môže byť hladko a účinne vykonať bez neočakávané krvácanie alebo poranenie dát sleziny alebo pancreas.Our ukázalo, že prevádzkové doby , znamená sleziny Hilar LN čas disekcia, znamená celkovú stratu krvi a znamená stratu krvi v dôsledku sleziny hilovou LN pitvy boli v skupine palubnej výrazne nižšia ako v klasickom skupine. Okrem toho, morbidita bola aj v skupine palubnej o niečo nižšia, bez brušné poranenia orgánov, ako sú pankreatické fistuly a chylous fistuly. Žiadny pacient vyžaduje konverziu na laparotómii, a žiadna nutná splenektómia v dôsledku intraoperačnej poranenia sleziny ciev alebo samotného sleziny. Z tohto dôvodu, v nadväznosti na fascias a intrafascial medzery pri LSPL je operačná technika, ktorá môže zaistiť bezpečné a sekvenčné anatomickú rovinu pre chirurgov, a to môže viesť smer prevádzky v priebehu celého procesu, a to aj počas nádoby skeletonizace a LN rozrábky. V dôsledku toho sa chirurgovia môžu znížiť bezcieľne prieskum, skracuje operačný čas a znížiť Intraoperative krvácanie. Z tohto dôvodu vykonávania LSPL po fasádach a intrafascial priestorov znižuje ťažkosti a riziká operácie, čo umožňuje, aby sa ľahšie naučili a podporovať jeho uplatnenie a popularizácia v D2 radikálnej gastrektómii pre pokročilý hornej rakoviny žalúdka. perigastric fascie a intrafascial priestoru sú odvodené z DM, ventrálnej mesogastriu a voľné spojivového tkaniva, ktoré sú pripojené k sebe navzájom. Preto poskytujú prevládajúci cestu pre systematické šírenie malígnych alebo zápalových lézií. Súčasne sa lymfatický systém, vrátane LNS a lymfatických ciev, sa nachádza vo vnútri fasádach spolu s loďou. Preto je radikálna resekcia karcinómu žalúdka nie je len vykonáva rozoberá súvisiace LNS; zodpovedajúce fascie by mali byť tiež odstránené s cieľom dosiahnuť onkologické "en bloc resekcia". Je to len týmto spôsobom, že sa dá účinne zabrániť reziduálne rakoviny spôsobenej mikrometastáz a skutočne dosiahnuť radikálnej liek účinok [12]. Laparoskopická zosilnenie komplikovane ukazuje hranicu medzi perigastric fasádach a priľahlé palubnej dosky, čo umožňuje lekárovi úplne od seba oddeliť fascias a súvisiace lymfatických ciev v nem. Preto sa zdá byť viac súhlasný s radikálnymi princípov onkológie tento postup. Naše výsledky odhalili, že priemerný počet zozbieraných LNS (číslo 10 a č 11d) bol mierne vyšší v skupine s palubnej dosky a bol ekvivalentné množstvo LNS dopestovaného biopsiou [26], ktorý tiež odráža jeho výhody v liečbe onkologicky radikálnej , Hoci priemerný BMI oboch skupín bolo asi 22, my tiež môžeme úspešne vykonal LSPL u niektorých pacientov vyššie BMI pomocou stratégiu v nadväznosti na perigastric fascias a intrafascial priestor. Avšak, cielenejšie klinické štúdie na vyhodnotenie bezpečnosti a chirurgické onkologické účinnosť pre vyššiu sú potrebné pacienti BMI. Na záver LSPL nadväznosti na perigastric fascias a intrafascial priestor, čo je neopozeraný dizajn, je bezpečný, uskutočniteľné a optimálne technika založená na anatomické logike. To znižuje ťažkosti spojené s LSPL a umožňuje, aby boli ľahšie zvládol a propagované. V dôsledku toho LSPL môžu byť ľahšie uplatňovať D2 radikálnej gastrektómia. Avšak, aby zistil jeho liečivý účinok pre hornú rakoviny žalúdka, multicentrických, randomizovaných, kontrolovaných štúdií hodnotiacich dlhodobé výsledky sú nevyhnutné.
-test, ako je to vhodné. P Hotel < 0,05 bola považovaná za štatisticky významnú
5. Pooperačné následná
Diskusia
 Cukrovka 1. typu spojená s črevným mikrobiómom a genetickými faktormi
Cukrovka 1. typu spojená s črevným mikrobiómom a genetickými faktormi
 Výskum hovorí, že pri infekcii psov SARS-CoV-2,
Výskum hovorí, že pri infekcii psov SARS-CoV-2,
 Geneticky ladiace črevné baktérie znižujú riziko rakoviny hrubého čreva a konečníka u myší
Geneticky ladiace črevné baktérie znižujú riziko rakoviny hrubého čreva a konečníka u myší
 Najzdravšie črevné baktérie s rastlinnou alebo stredomorskou stravou
Najzdravšie črevné baktérie s rastlinnou alebo stredomorskou stravou
 Črevný mikrobióm môže hrať úlohu v závažnom ochorení COVID-19
Črevný mikrobióm môže hrať úlohu v závažnom ochorení COVID-19
 Vedci extrahujú kompletný ľudský genóm z tisíce rokov starých „žuvačiek“
Vedci extrahujú kompletný ľudský genóm z tisíce rokov starých „žuvačiek“
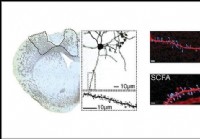 Suplementácia mastných kyselín s krátkym reťazcom zlepšuje regeneráciu mŕtvice,
ukazuje štúdia na myšiach Doplnenie mastných kyselín s krátkym reťazcom v tele môže zlepšiť obnovu mŕtvice, podľa výskumu na myšiach, ktorý bol nedávno publikovaný v JNeurosci. Suplementácia mastných
Suplementácia mastných kyselín s krátkym reťazcom zlepšuje regeneráciu mŕtvice,
ukazuje štúdia na myšiach Doplnenie mastných kyselín s krátkym reťazcom v tele môže zlepšiť obnovu mŕtvice, podľa výskumu na myšiach, ktorý bol nedávno publikovaný v JNeurosci. Suplementácia mastných
 Črevné mikróby môžu byť spojené s depresiou
Ľudské črevo obsahuje bilióny baktérií, ktoré tvoria črevný mikrobióm alebo mikrobiotu. Nový výskum spojil zloženie tohto črevného mikrobiómu a depresívnu poruchu. Štúdia s názvom Neuroaktívny potenci
Črevné mikróby môžu byť spojené s depresiou
Ľudské črevo obsahuje bilióny baktérií, ktoré tvoria črevný mikrobióm alebo mikrobiotu. Nový výskum spojil zloženie tohto črevného mikrobiómu a depresívnu poruchu. Štúdia s názvom Neuroaktívny potenci
 Vibrácie celého tela pomáhajú znižovať zápal,
vďaka črevnému mikrobiómu Celotelové vibrácie zrejme zlepšujú mnohé symptómy diabetes mellitus II. pričom glukóza a deštruktívny zápal vystreľuje. Procedúra pomáha telu využívať glukózu ako zdroj ener
Vibrácie celého tela pomáhajú znižovať zápal,
vďaka črevnému mikrobiómu Celotelové vibrácie zrejme zlepšujú mnohé symptómy diabetes mellitus II. pričom glukóza a deštruktívny zápal vystreľuje. Procedúra pomáha telu využívať glukózu ako zdroj ener