Reikšmė profilaktiškai viduje pilvo išleidimo vietą po laparoskopinės distalinio pašalintas skrandis skrandžio vėžio pervežimas tezės
Background pervežimas Nereikalinga pilvo išleidimo įterpimo , bet mažai žinoma apie profilaktinį drenažo vertės po laparoskopinės distalinio pašalintas skrandis (LDG). Šiame tyrime mes tyrė profilaktinį kanalizacijos vietą reikšmę po LDG skrandžio vėžio.
Metodai
Septyniasdešimt aštuoni pacientai iš eilės su skrandžio vėžiu, kuris buvo atliktas LDG mūsų departamento Retrospektyviai išanalizuoti. Pacientai buvo suskirstyti į dvi grupes pagal profilaktiškai pilvo nutekėjimo įterpiant šią LDG. Toliau nutekėjimo grupė "apėmė 45 pacientus su įprastai vartojant profilaktiškai pilvo nutekėjimo, o" ne nutekėjimas grupė "apėmė 33 pacientai, kurie nepergyveno platinti viduje pilvo nutekėjimo.
Rezultatai
Yra nebuvo jokių reikšmingų skirtumų pagal amžiaus vidurkis pacientų, vyrų /moterų santykis, kūno masės indeksą, ir tuo pačiu metu ligos tarp išleidimo grupės ir jokio nutekėjimo grupei. Be to, nebuvo jokių reikšmingų skirtumų tarp naviko vietą, naviko skersmuo, gylis naviko, mazgų metastazės ir naviko stadijos tarp dviejų grupių.
Visi kiekvienos grupės pacientams buvo sėkmingai gydomi R0 operacijos, ir nė vienas pacientas reikalinga konversija atidaryti operacija. Chirurgija susiję veiksniai, įskaitant limfmazgių skrodimo ir rezoliucinės metu buvo panašus į kanalizacijos grupės ir jokio nutekėjimo grupės.
A į operacijos metu kraujo netekimo tarp pacientų su ir be pooperacinių komplikacijų kiekio palyginimas parodė, kad pacientai, patyrę pooperacinės komplikacijos turėjo žymiai didesnį kiekį kraujo netekimo nei be pooperacinių komplikacijų.
a operatyvinės kartus tarp pacientų, sergančių ir be operacijos susijusios pooperacinių komplikacijų vietos palyginimas parodė, kad pacientai, patyrę chirurgijos susijusių pooperacinių komplikacijų vietos buvo reikšmingai ilgesnis Rezoliucinė laiko nei tie be operacijos susijusios pooperacinių vietos komplikacijų. Analizė operacijos laikais kiekvienoje grupėje parodė, kad pacientams, sergantiems chirurgija susijusių pooperacinių komplikacijų vietos buvo reikšmingai ilgesnė Rezoliucinė laiko nei tie be operacijos susijusios pooperacinių vietos komplikacijų nėra nutekėjimo grupei.
Išvados
intraoperacinį veiksnius, kaip antai operacinis laikas ir operacijos metu kraujo nuostolių suma paveikė pooperacinių komplikacijų šių LDG atsiradimo. Taigi, tai profilaktinė nutekėjimo gali būti naudinga pacientams, kuriems yra didesnė rizika bei tų, kurių ilgiau rezoliucinės metu ar masinis operacijos metu kraujavimas.
Raktinis žodis
skrandžio vėžio laparoskopinės distalinio pašalintas skrandis Profilaktinis drenažo komplikacija Background
prevencijos gairių Chirurginės Svetainės infekcija (SSI), siūlomas ligų kontrolės ir prevencijos (CDC) centro 1999 metais, rekomenduoja, kad "Jei drenažas yra būtinas, naudoti uždarą siurbimo nutekėjimą ir nuimkite nutekėjimo kuo greičiau" [1]. Naujausi atsitiktinių imčių kontroliuojami tyrimai ir metaanalizės palaikė ribotą profilaktiškai pilvo drenažo daugelį virškinimo trakto operacijų [2-4]. Skrandžio operacijos, išleidimo vieta yra skirta skysčių kolekcijų pašalinimo arba ankstyvajam pooperaciniam kraujavimui, kasos fistulės, anastomozių nutekėjimo ir pilvo ertmės infekcijos. Neteisingas naudojimas viduje pilvo nutekėjimo gali sukelti patinimą baltymų turtingas ascitic skysčio, kuris gali sukelti hipovolemija ir hypoproteinemia arba palengvinti retrogradiniame bakterijų užteršimo. Su pastaraisiais pažangos intervencinės radiologijos, vaizdo-Perkutaninis drenažo ir siekis, procedūras po komplikacijų pasireiškimo dabar reiškia mažą žarnyno traumos [5]. todėl turi būti vengiama nereikalingo nutekėjimo vieta, tačiau mažai žinoma apie profilaktinį drenažo vertės po laparoskopinės distalinio pašalintas skrandis (LDG). Be to, gydytojai dažnai jaučia poreikį Pridėti pilvo nutekėjimo remiantis jų operacijos metu įspūdį apie veiksnius, kaip antai sudėtingumo chirurgines operacijas ir /ar chirurginio išsamumą ir /ar savo chirurgijos patirties lygio laipsnį. Šiame tyrime mes tyrė profilaktiškai viduje pilvo išleidimo vietą reikšmę po LDG skrandžio vėžio.
Metodai
Pacientų
septyniasdešimt aštuoni pacientai iš eilės su skrandžio vėžiu, kuris buvo atliktas LDG su gydomuoju ketinimų nuo 2011 sausio ir 2014 balandžio mūsų departamento retrospektyviai išanalizuoti. Visos operacijos buvo atliekamos tos pačios rezoliucinės komandoje ir buvo baigtas laparoskopiškai. Pacientai buvo suskirstyti į dvi grupes pagal profilaktiškai pilvo nutekėjimo vietą po LDG. Toliau nutekėjimo grupė "sudarė 45 pacientų, kurie buvo LDG, nuo 2011 metų sausio iki 2012 gruodžio, su įprastam naudojimui tam profilaktiškai pilvo nutekėjimo. Toliau ne nutekėjimas grupė "sudarė 33 pacientų, kurie buvo LDG, nuo 2013 sausio iki 2014 balandžio, be vidinio pilvo išleidimo vietą
Naviko sustojimo
" Japonijos klasifikaciją skrandžio karcinoma: 3. Leidimas lietuvių kalba ". Buvo naudojama naviko stadija [6]. Tinkama apimtis pašalintas skrandis ir limfadenektomija (D1 + arba D2) buvo nustatytas pagal "Japonijos skrandžio vėžio gydymo gaires 2010 (Ver 3.)" Buvo įvertintas [7].
Klinikinė klasifikacija naviko gylio ir mazgų dalyvavimas rekomendacijos naudojant priešoperacinė bario rentgenograma, viršutinės virškinimo trakto endoskopija, pilvo echoskopija, kompiuterinė tomografija (CT) ir endoskopinės echoskopija ir galiausiai buvo patvirtinta remiantis patologinių išvadas.
indikacijos LDG
Tinkamumo kriterijai apėmė histologiškai patvirtintas adenokarcinoma skrandžio vidutinio kūno arba apatinę kūno, naviko statusas mažesnis nei T4b, ne tolimos metastazės, ir ne limfmazgių didesnis nei 1 cm į hepatoduodenal raiščio arba paraaortic srityje. Atmetimo kriterijai įtraukti karcinoma likučiui skrandžio, linitis plástica ir sinchroninės ar metachronous dviviečiai vėžio per pastaruosius 10 metų.
Chirurginė technika
Pacientas buvo perkeltas į gulint su kojos pečių plotyje, pagal iš epidurinė kartu ir bendroji anestezija. 12-mm Trocar buvo įtraukta į atvirą metodą bambos srityje, kaip už fotoaparato prievado. Po pneumoperitonization su anglies dioksido slėgis įvykdymo lygis 8 mmHg, du papildomi 12 mm troakarų buvo įdėta į dešinę apatinę ir kairės viršutinės pilvo ir du 5-mm troakarų buvo dedamas kairėje apatinėje ir dešinėje viršutinėje pilvo.
mobilizuoti skrandžio ir D1 + arba D2 limfmazgių skrodimo buvo atliekami įprastu būdu. Skrandžio ir dvylikapirštės žarnos buvo suskirstyti su endoskopinės tiesinės siūti (endo BIL "Ultra Universalus susiuvimo; COVIDIEN, Mansfield, MA, JAV). Paprastai, buvo atliktas dviejų trečdalių iki keturių penktadalių distalinio pašalintas skrandis. Išpjaunamas skrandžio buvo externalized per bambos pjūvį, kuris buvo pratęstas iki maždaug 4 cm, o šalutinis-į-pusėje jejunojejunostomy buvo atliktas. Vėliau intrakorporaliniu antecolic Roux-en Y rekonstrukcija su antiperistaltic gastrojejunostomy buvo baigtas
išleidimo grupės, mažai siurbimo silicio nutekėjimo (J-VAC. BLAKE Silicio Drenažo Rinkiniai; Ethicon, Inc, Somerville, NJ, JAV) buvo dedamas į Winslow foramen per viršutiniame dešiniajame kvadrantas pjūvį. Silicio nutekėjimo turi kietosios pagrindinę struktūrą su trimatis šerdies, kuri leidžia liumenų išlaikyti savo apvalios formos, ir keturi melioracijos griovių viduje spindyje. Siurbimo krepšys turi vidinę spyruoklę struktūrą, kuri suteikia pastovų ir ilgalaikį neigiamą slėgį.
Pooperacinis valdymą
Pacientai abiejose grupėse buvo valdomas tuo pačiu būdu, naudojant standartizuotą pooperacinį klinikinį protokolą. Profilaktinė antibiotikų buvo skiriamas kas 6 h 24 h nuo operacijos pradžioje. Kaip taisyklė, burną vandens buvo pradėta pirmą dieną po operacijos, ir skysti patiekalai buvo atnaujintas pooperacinę parą 5. Visi pacientai patyrė viršutinės virškinimo trakto serija (ugis) su vandenyje tirpaus kontrastinės medžiagos po operacijos, ir anastomozės nuotėkis buvo apibrėžta remiantis ugis arba CT tyrimų rezultatus. Pilvo pūlinys buvo apibrėžtas kaip įrodomą skysčio surinkimo KT pacientams, sergantiems didelio laipsnio karščiavimas arba padidėjęs serumo baltymų koncentracijos C reaktyvusis.
Iš esmės, silicio nutekėjimo buvo pašalintas po pooperacinis ugis patvirtino anastomozių nuotėkio nėra.
vertinimas chirurginių ir pooperacinių rezultatų
chirurginės rezultatai buvo vertinami pagal apimtį limfmazgių skrodimo, operacijos metu kraujo netekimo, darbo laiką bei reikalavimas kraujo perpylimo.
pooperacinis rezultatai buvo vertinami pagal pooperacinių dienų iki Geriamojo suvartojamų skysčių ir maisto, trukmė iki pirmo Vėjo gūsiai ir tuštinimosi, pooperacinių komplikacijų, ir pooperaciniu ligoninėje ilgio atnaujinimas. Į pooperacinės komplikacijos sudaro chirurgija susijusių vietinių komplikacijų ir sisteminiai komplikacijų; buvęs įtrauktas anastomozės ar dvylikapirštės žarnos kelmas nuotėkis, pilvo pūlinys formavimas, žaizdų infekcija, anastomozės edema Roux-en Y sąstovis ir Petersen išvarža, o pastaroji įtraukta plaučių infekcijos ir smegenų infarktas.
Visi pooperacinės komplikacijos buvo stebimi pagal į Clavien-pilotuojamas Dindo klasifikavimo per 4 savaites nuo operacijos [8], ir bet sunkumo didesnis nei II laipsnio buvo skaičiuojamas kaip komplikacija atveju.
rizikos vertinimas dėl pooperacinių komplikacijų atsiradimo
atlikti rizikos analizę mes įvertino rezoliucinės laiko ir operacijos metu kraujo netekimas dėl pooperacinių komplikacijų, ypač chirurgija susijusių pooperacinių komplikacijų vietos atsiradimo poveikį.
statistinė analizė
statistinė analizė atlikta naudojant JMP statistikos programinė įranga (SAS Institute Inc, Cary , NC, JAV). Vertės yra išreiškiamos kaip vidurkis ± standartinis nuokrypis (SD). Palyginimai tarp dviejų tyrimo grupių buvo atliktas naudojant Stjudento t
-test, chi-kvadrato testas, Mann-Whitney U
-test ar tikslaus Fišerio testas kaip tinkamas. Visų bandymų, AP
vertė mažesnė nei 0,05 buvo laikomas statistiškai reikšmingas.
Rizikos veiksnių pooperacinių komplikacijų atsiradimo buvo analizuojami atsižvelgiant į pacientų priešoperacinius sąlygų ir intraoperacinių veiksnius pagal logistinės regresijos analizė.
Leidimas Atlikite šį retrospektyvinė studija buvo gauta iš etinės valdybos mūsų įstaigoje.
rezultatai
Charakteristikos pacientų
Keturiasdešimt penkių trisdešimt trys pacientai buvo įtraukti į išleidimo grupės ir jokio nutekėjimo grupės, atitinkamai (1 lentelė). Nebuvo jokių reikšmingų skirtumų pagal amžiaus vidurkis pacientų, vyrų /moterų santykis, kūno masės indeksą, ir tuo pačiu metu ligos tarp išleidimo grupės ir jokio nutekėjimo grupei. Be to, nebuvo jokių reikšmingų skirtumų tarp naviko vietą, naviko skersmuo, gylis naviko, mazgų metastazės, ir naviko stadija tarp dviejų groups.Table 1 Info pacientų pervežimas pervežimas pervežimas drenažo grupės
No-drenažo GROUP UAB
(n = 45)
(n = 33)
p reikšmė
Vyras: moteris pervežimas 28:17
23:10 pervežimas 0.493a pervežimas amžius (metais) pervežimas 70,5 ± 13,4
9,8
74,8 ± 0.125b
KMI (kg /m2)
23,2 4,0
± 23,2 ± 4,0
23,2 ± 4,0
Kartu liga
Nėra
7 (15,6%)
7 (21,2%)
0.520a
aritmija
2 (3,6%)
5 (15,2%)
Išeminė širdies liga
7 (12,7%)
(6,1%)
2 hipertenzija
22 (40,0%)
12 (36,4%)
Cukrinis diabetas
6 (10,1%)
5 (15,2%)
smegenų infarktas
4 (7,3% )
4 (12,1%)
LOPL
9 (16,4%)
6 (18,2%)
hiperlipidemija
9 (16,4%)
3 (9,1%)
Kiti
7 (12,7%)
5 (15,2%)
Miestas naviko (M /L)
26/19
0.180a
14/19 skersmuo naviko (mm)
44,5 31,6
19,3
± 39,0 ± 0.382b
Gylis naviko invazijos
1a
11 (24,4%)
5 (15,2%)
0.177a
1b
13 (28,9%)
12 (36,4%)
2
6 (13,3%)
8 (24,2%)
3
10 (22,2%)
2 (6,1%)
4a
5 (11,1%)
6 (18,2%)
Limfmazgių metastazės
0
33 ( 73,3%)
23 (69,7%)
0.132a
1
2 (4,4%)
6 (18,2%)
2
5 (11,1%)
1 (3,0%)
3a
5 (11,1%)
2 (6,1%)
3b
0 (0%)
1 (3,0%)
naviko etapas
1a
24 (53,3%)
14 (42,4%)
0.245a
1b
4 (8,9%)
9 (27,3%)
2a
5 (11,1%)
1 (3,0%)
2b
2 (4,4%)
4 (12,1%)
3a
4 (8,9%)
2 (6,1%)
3b
4 (8,9%)
2 (6,1%)
3c
2 (4,4%)
1 (3,0%)
KMI kūno masės indeksas, LOPL lėtinė obstrukcinė plaučių liga, M vidurinės L mažesnės, chi kvadrato testas, b Stjudento t
-test.
Operatyvūs duomenys pagal GROUP UAB Visos kiekvienoje grupėje pacientai buvo sėkmingai gydomi R0 chirurgija, ir nė vienas pacientas privalo konversijos atidaryti operacija. Chirurginės rezultatai apibendrinti 2 lentelėje chirurgijos susijusių veiksnių, įskaitant limfmazgių skrodimo ir rezoliucinės metu buvo panašus išleidimo grupės ir jokio nutekėjimo grupei. NO-išleidimo grupė buvo susijusi su mažiau operacijos metu kraujo netekimo, palyginti su išleidimo grupės, tačiau skirtumas nebuvo statistiškai reikšmingas. Aštuoni pacientai išleidimo grupė gavo kraujo perpylimų, o du pacientai nėra nutekėjimo grupės reikalingas kraujo transfusions.Table 2 Operatyvūs duomenys per grupės
Kanalizacija GROUP UAB
Nėra-išleidimo grupę
(n = 45)
(n = 33)
Limfmazgių skrodimo
D1 +
25 (55,6%)
16 (48,5%)
D2
20 (44,4%)
17 (51,5%)
intraoperacinį kraujo netekimas (ml)
52,3 ± 59,9
40,8 ± 85,7
operacija trukmė (min),
408,5 84,5
413,2 65,7
± ± Kraujo perpylimas
8 (17,8%)
2 (6,1%)
Pooperacinis rezultatai
Pooperacinis rezultatai yra apibendrinti 3 lentelėje nebuvo didelio skirtumo vidurkio pooperacinio laiko intervalą iki pirmo Vėjo gūsiai ir tuštinimosi, o laikas iki pirmojo pavartojimo skysčių ir maisto buvo trumpesnis nėra nutekėjimo grupės (pirmą suvartojamų skysčių, p
< 0,0001; Pirmasis valgomas maistas, P.
= 0,003). Tačiau šis rezultatas atrodė, kad dėl nepilnamečio pokyčių mūsų pooperaciniu klinikinio kelio į šio tyrimo viduryje sausio 2013.Table 3 Pooperacinis rezultatai
Nusausinkite grupę
No-IP nutekėjimo gROUP UAB
(n = 45)
(n = 33)
p reikšmė
First gėrimas, POD
3.6 ± 3.1
1,0 ± 0,2
< 0.0001a
Pirmosios valgymo Pod
6.6 ± 3.2
4.8 ± 1.2
0.002a
Pirmosios Vėjo gūsiai, POD
2,2 ± 1,6
0,9
1,8 ± 0.136b
Pirmosios tuštinimosi Pod
4.6 ± 2.3
1,5
3,8 ± 0.069b
komplikacija
14 (31,1%)
10 (30,3%)
0.892c
chirurgijos susijęs vietinis komplikacija
Kelmų nuotėkio
0 (0%)
2 (6,1%)
abscesas
3 (6,7%)
1 (3,0%)
žaizdos infekcija
4 (8,9%)
1 (3.0%)
anastomozių edema
3 (6,7% )
1 (3.0%)
Stasis
4 (8,9%)
2 (6,1%)
Petersen išvarža
0 (0%)
1 (3,0%)
Sisteminė komplikacija
Plaučių infekcija
2 (4,4%)
1 (3.0%)
smegenų infarktas
0 (0%)
(3,0%)
1 pooperacinis buvimo ligoninėje (dienos)
16,4 ± 8,1
16,5 8,1
± 0.982b
Komplikacijos
(-)
13,2 ± 3,4 (N
= 31)
12,3 ± 2,5 (N
= 23)
0.289b
(+)
24,5 ± 10,5 (N
= 14)
26,1 ± 8,6 (N
= 10)
0.693b
Vietinis komplikacija
(-)
13,5 ± 3,4 (N
= 34)
13,3 ± 4,2 (N
= 25)
0.941b
(+)
26,0 ± 10,7 (N
= 11)
26,5 ± 9,6 (N
= 8)
0.917b
POD pooperacinė diena, Mann-Whitney U
-test b Stjudento t
-test c chi-square testą.
viso pooperacinių komplikacijų remiantis Clavien-pilotuojamas Dindo klasifikaciją buvo pripažinta 31,1% ir 30,3% pacientų išleidimo grupės ir nėra nutekėjimo grupė, atitinkamai, ir nebuvo reikšmingo skirtumo komplikacijų tarp šių dviejų grupių normos (psl
= 0.892). Nebuvo ligoninės mirtingumas šiame tyrime, o vienas pacientas į ne-išleidimo grupė, kurie sukūrė Petersen išvaržos reikia pakartotinės operacijų apie pooperacinę parą 8
Dėl pooperacinio ligoninėje, statistiškai reikšmingo skirtumo nerasta tarp išleidimo grupės ir nėra nutekėjimo grupė. Priimdama buvimą ir nebuvimą pooperacinių komplikacijų svarstyti, pooperacinio ligoninėje ilgis nesiskyrė tarp abiejų grupių.
Rizikos vertinimą dėl pooperacinės komplikacijos
rizikos veiksnių atsiradimo dėl pooperacinių komplikacijų atsiradimo buvo analizuojami į nustatyta ryšys su pacientų priešoperacinius sąlygų ir intraoperacinių veiksnių, bet ne naudingų prognostinius pooperacinių komplikacijų (duomenys neparodyti).
A rezoliucinės metu tarp pacientų su ir be pooperacinių komplikacijų palyginimas parodė, kad pacientams, sergantiems pooperacinių komplikacijų linkę turi ilgiau operacinius kartus, negu be pooperacinių komplikacijų, tačiau skirtumas nebuvo reikšmingas (p
= 0,121) (4 lentelė). Rezoliucinė laikas taip pat buvo palyginti tarp pacientų su ir be pooperacinių komplikacijų kiekvienai grupei. Jokio skirtumo buvo rastas išleidimo grupės, tačiau pacientai, patyrę pooperacinių komplikacijų nėra nutekėjimo grupės linkusios turėti daugiau operacinius kartus, negu be pooperacinių komplikacijų. Tačiau, skirtumas nebuvo reikšmingas (p
= 0,071) .table 4 Rizikos vertinimas pooperacinio komplikacija atsiradimo
Pooperacinis komplikacija
(-)
(+)
p reikšmė
operacija trukmė (min),
Visi atvejai
401,8 ± 79,2 (N
= 55)
431,3 ± 67,3 (N
= 23)
0.121a
Nusausinkite grupėje (n
= 45)
403,3 ± 88,1 (N
= 31)
421,3 ± 76,5 (n
= 14)
0.524a
Nr nutekėjimo grupėje (n
= 33)
399,6 ± 66,7 (N
= 23)
444,4 ± 54,2 (n
= 10)
0.071a
intraoperacinį kraujo netekimo (ml) pervežimas visais atvejais
38,2 ± 51,0 (N
= 55)
69,6 ± 104,3 (N
= 23 )
0.038a
Nusausinkite grupėje (n
= 45)
(N
= 31)
64,6 ± 69,7 (N
= 14)
47,3 ± 55,8 0.386a
Nr nutekėjimo grupėje (n
= 33)
25,4 ± 41,2 (N
= 23)
76,0 ± 141,4 (N
= 10)
0.121a
studento T
-test.
a į operacijos metu kraujo netekimo tarp pacientų su ir be pooperacinių komplikacijų kiekio palyginimas parodė, kad pacientai, patyrę pooperacinių komplikacijų turėjo žymiai didesnį kiekį kraujo netekimo, nei be pooperaciniai komplikacijų (p
= 0,038). Ta pati tendencija buvo nustatyta, kai operacijos metu kraujo netekimo apimtis buvo palyginta tarp pacientų su ir be pooperacinių komplikacijų kiekvienoje grupėje, tačiau skirtumai nebuvo reikšmingi (4 lentelė).
Rizikos vertinimas atsiradimo chirurgija susijusių pooperacinis vietos komplikacijų
a operatyvinės kartus tarp pacientų, sergančių ir be operacijos susijusios pooperacinių komplikacijų vietos palyginimas parodė, kad pacientai, patyrę chirurgijos susijusių pooperacinių komplikacijų vietos buvo reikšmingai ilgesnė Rezoliucinė laiko nei tie be operacijos susijusios pooperacinių komplikacijų vietos (p
= 0,041) (5 lentelė). Analizė operacijos laikais kiekvienoje grupėje parodė, kad pacientams, sergantiems chirurgija susijusių pooperacinių komplikacijų vietos buvo reikšmingai ilgesnė Rezoliucinė laiko nei tie be operacijos susijusios pooperacinių vietos komplikacijų nėra nutekėjimo grupės (p
= 0,049) .table 5 Rizikos vertinimas operacijos susijusios pooperaciniu vietos komplikacija atsiradimo
chirurgijos susijęs vietinis komplikacija
(-)
(+)
p reikšmė
operacija trukmė (min),
Visi atvejai
402,0 ± 77,6 (N
= 59)
436,9 ± 69,0 (N
= 19)
0.041a
Nusausinkite grupėje (n
= 45)
401,6 ± 85,7 (N
= 33)
429,9 ± 80,6 (N
= 12)
0.340a
Ne nutekėjimas grupė (n
= 33)
(N
= 25)
446,6 (N
= 8)
0.049a
402,5 ± 66,8 ± 52,9 intraoperacinį kraujo netekimas (ml),
Visi atvejai
44,2 ± 61,2 (n pervežimas = 59)
57,4 ± 98,8 (N
= 19)
0.490a
Nusausinkite grupės ( N
= 45)
50,7 ± 55,8 (N
= 33)
57,3 ± 73,7 (N
= 12)
0.756a
Nr nutekėjimo grupėje (n
= 33)
35,4 ± 68,0 (N
= 25)
57,5 ± 131.7 (N
= 8)
0.534a
studento T
-test.
a į operacijos metu kraujo netekimo tarp pacientų, sergančių ir be operacijos susijusios pooperacinių komplikacijų vietos suma palyginimas parodė, kad pacientai, patyrę chirurgijos susijusių pooperacinių komplikacijų vietos turėjo didesnį kiekį kraujo netekimo, nei be operacijos susijusios pooperacinių komplikacijų vietos , tačiau skirtumas nebuvo reikšmingas (p
= 0,490).
Diskusijos
Jis yra gerai žinomas faktas, kad CDC vadovas rekomenduoja uždarą siurbimo nutekėjimo iš [1] SSI prevencijos, o tai rekomendacija grindžiama literatūroje Moro ir kt pervežimas. kuris pranešė, kad palieka atvirą nutekėjimo vietoje 3 dienas ar ilgiau yra rizikos veiksnys SSI [9,10]. Kaip mikrobinis biomasė kanalizacijos Pranešama, kad bėgant laikui, net uždaroje nutekėjimo, svarbu kuo greičiau pašalinti nutekėjimo [9]. Tačiau taikant CDC gairę į virškinimo operacijos gali sukelti tam tikrų problemų, nes minėti tyrimai buvo tik širdies ir kraujagyslių chirurgijos švariu arba klasė 1 žaizdas, kuris skiriasi nuo virškinimo operacijos kalbant apie situaciją dėl išleidimo vietą. Kitaip tariant, tai yra abejotina, ar būtų tikslinga taikyti tą patį standartą šių dviejų skirtingų operacijų, tai yra, švarus ir valymo užterštas operacijos.
Laparoskopija servo distalinės skrandžio pašalinimas, pirmą kartą pristatė 1991 metais, jau buvo standartizuotos ir stabilizuotas saugos [11]. Tradiciškai, viduje pilvo nutekėjimo buvo nuolat dedamas po pašalintas skrandis už ankstyvam pooperacinis kraujavimas, anastomozių nutekėjimo ir pilvo ertmės infekcijos tikslu. Nors įprastas naudojimas kanalizaciją arba kateteris laikomas nereikalingas iš neseniai Glaudesnis atgavimo perspektyvos po operacijos (epochų) gaires, be aukštos kokybės įrodymų dėl to, ar viduje pilvo nutekėjimo užkirstų kelią ir sumažinti pooperacinių komplikacijų po laparoscopy- padeda distalinio pašalintas skrandis. Ishikawa ir kt
. Pranešama, kad rutina profilaktinis pilvo drenažas po laparoskopija-padeda distalinio pašalintas skrandis ankstyvo skrandžio vėžio gali būti nebūtina [12]. Be to, Albanopoulos kt
. Pranešama, kad išdėstymas pilvo kanalizaciją po laparoskopinės rankovių pašalintas skrandis nepalengvina aptikti sandarumą ir pūlinių [13]. Tokie komplikacijos gali būti diagnozuojama remiantis klinikiniais ir radiologinių išvadų. Taigi, mūsų departamentas atliko LDG be jokių pilvo išleidimo vietą nuo 2013 m sausio Kadangi mažai informacijos apie įprastą profilaktinį drenažo po LDG [14,15], šis tyrimas tyrė buvimą ar nebuvimą profilaktiškai viduje pilvo nutekėjimo įtaka vieta ant pooperacinių rezultatų pacientams, kuriems buvo atlikta LDG skrandžio vėžio.
Nors pooperacinių komplikacijų buvo pripažinta apie 30% pacientų tiek išleidimo grupės ir jokio nutekėjimo grupės dabartinio tyrimo metu anastomozės nuotėkis buvo nustatytas arba gastrojejunostomy arba jejunojejunostomy po LDG. Anastomozių nuotėkio po pašalintas skrandis, kuris reikalauja, ankstyvą nustatymą ir vėlesnius atitinkamų priemonių, yra retos rūšies komplikacija su atsiradimo maždaug 1% [16] kursą. Be to, mes negalėjome patvirtinti bet kokį pranašumą, susijusį su profilaktiškai išleidimo vietą, atsižvelgiant į anastomozių nepakankamumas po LDG. Tuo tarpu, pilvo pūlinys ir VRP pasireiškė dažniau drenažinį grupės, o tai rodo, kad atgal infekcijomis per išleidimo arba drenažo gedimo tais atvejais kasos fistulės gali būti susiję su tokiu infekcinių komplikacijų. Tarp trijų pacientų, kurie sukūrė pilvo ertmės abscesai drenažinį grupei, tik vienas pacientas privalo intervencinės radiologijos už abscesas drenažo, o kiti du pacientai buvo sėkmingai pavyko su antibiotikais ir pasninku. Tik vienas pacientas, kuriam sukūrė pilvo pūlinys NO-išleidimo grupė buvo intensyviai gydomi plataus spektro antibiotikų ir pasninku. Administracija plataus spektro antibiotikų gali būti geras konservatorius valdymo strategija. Remiantis šiais faktais, profilaktinis drenažas po LDG ne visada gali būti praktiška pooperacinių chirurgija susijusių pooperacinių komplikacijų vietos sumažinimas.
Talpinimo profilaktiškai nutekėjimo po LDG neturėjo įtakos pooperacinio ligoninėje ilgio šiame tyrime , Tarp pacientų, patyrusių pooperacinių komplikacijų, tačiau, mes nustatėme, kad pacientai išleidimo grupės linkusios turėti trumpesnį pooperacinį buvimo ligoninėje nei tie, į ne-išleidimo grupėje. Ši išvada rodo galimybę, kad drenažas būtų veiksmingas pacientams, patyrusiems chirurgija susijusių pooperacinių vietos komplikacijų.
Prognozuoti rizikos veiksnius pooperacinių komplikacijų po LDG naudojant pacientų Priešoperacinės sąlygos nebuvo sėkmingas šiame tyrime. Kita vertus, Intraoperacinių veiksnių, tokių kaip rezoliucinėje metu ir operacijos metu kraujo netekimo suma paveikė pooperacinių komplikacijų šių LDG atsiradimo. Taigi pooperacinis rizikos vertinimas turėtų apimti intraoperacinį veiksnius, taip pat pacientų Priešoperacinės sąlygas. Profilaktinis nutekėjimo gali būti naudinga pacientams, kuriems yra didesnė rizika, pavyzdžiui, pacientams, kurių ilgesnis rezoliucinės metu ar masinis operacijos metu kraujavimas. Šiuo metu platinti profilaktiškai nutekėjimo turėtų būti sprendžiama su svarstyti ligoninės tūrio, chirurgas tūrio, įgūdžių individualaus gydytojo, rizikos pooperacinių komplikacijų ir atsarginėje sistemoje, kai atsiranda komplikacijų. turėtų būti atliekami perspektyvinius atsitiktinių imčių tyrimai su dideliais imčių dydžių įvertinti profilaktikoje intraabdominalinius kanalizaciją šių LDG reikšmę.
Išvados
profilaktinę nutekėjimo gali būti naudinga pacientams, kuriems yra didesnė rizika bei tų, kurių ilgiau rezoliucinės metu arba Visi autoriai skaityti ir patvirtino galutinį rankraštį.
 Stiprus mikrobiomas ankstyvame gyvenime, susijęs su mažiau kvėpavimo takų infekcijų
Stiprus mikrobiomas ankstyvame gyvenime, susijęs su mažiau kvėpavimo takų infekcijų
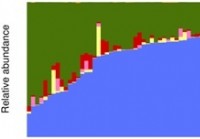 Tyrime aprašoma pradinė sveikų žarnyno mikrobiomų duomenų bazė ir gausos profilis
Tyrime aprašoma pradinė sveikų žarnyno mikrobiomų duomenų bazė ir gausos profilis
 Mikrobiomas gali padėti nustatyti priešvėžinę riziką moterims, sergančioms ŽPV
Mikrobiomas gali padėti nustatyti priešvėžinę riziką moterims, sergančioms ŽPV
 Augalinės dietos gerina širdies sveikatą per žarnyno mikrobiomą
Augalinės dietos gerina širdies sveikatą per žarnyno mikrobiomą
 Siauros stemplės atidarymas
Siauros stemplės atidarymas
 Mokslininkai randa naują būdą apsisaugoti nuo ligų pagal MS modelį
Mokslininkai randa naują būdą apsisaugoti nuo ligų pagal MS modelį
 Lėtinį kosulį galima palengvinti naujais vaistais
Pora tyrimų parodė, kad lėtinį kosulį ir jo kankinančius simptomus galima palengvinti naudojant naują vaistą. Taip pat, vaistas neturi šalutinio poveikio, kuris gali apriboti jo vartojimą, aiškina tyr
Lėtinį kosulį galima palengvinti naujais vaistais
Pora tyrimų parodė, kad lėtinį kosulį ir jo kankinančius simptomus galima palengvinti naudojant naują vaistą. Taip pat, vaistas neturi šalutinio poveikio, kuris gali apriboti jo vartojimą, aiškina tyr
 Vakarų dieta gali padidinti „mirtino sepsio“ riziką,
perspėja ekspertai Nauji Portlando valstijos universitete atlikti tyrimai rodo, kad vakarietiška dieta gali padidinti sunkaus sepsio ir mirtingumo nuo infekcijos riziką. uragano padėka | „
Vakarų dieta gali padidinti „mirtino sepsio“ riziką,
perspėja ekspertai Nauji Portlando valstijos universitete atlikti tyrimai rodo, kad vakarietiška dieta gali padidinti sunkaus sepsio ir mirtingumo nuo infekcijos riziką. uragano padėka | „
 Su širdies priepuoliais susiję mikrobai randa tyrimą
Praėjusį savaitgalį Paryžiuje vykusiame ESC kongrese 2019 atskleistas tyrimas atskleidžia, kad nenormali mikrobų populiacija organizme gali sutrikdyti stabilias vainikines plokšteles ir jas išstumti,
Su širdies priepuoliais susiję mikrobai randa tyrimą
Praėjusį savaitgalį Paryžiuje vykusiame ESC kongrese 2019 atskleistas tyrimas atskleidžia, kad nenormali mikrobų populiacija organizme gali sutrikdyti stabilias vainikines plokšteles ir jas išstumti,