O que é doença hepática induzida por drogas?
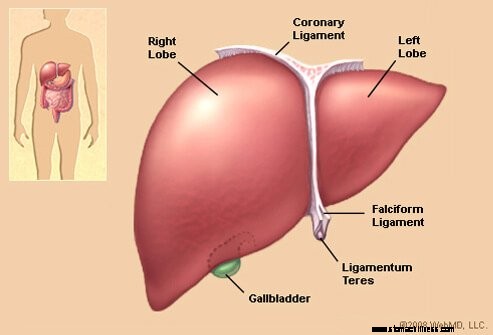
Imagem do fígado
Doenças hepáticas induzidas por drogas são doenças do fígado causadas por medicamentos prescritos por médicos, medicamentos de venda livre, vitaminas, hormônios, ervas, drogas ilícitas ("recreativas") e toxinas ambientais.
O que é o fígado?
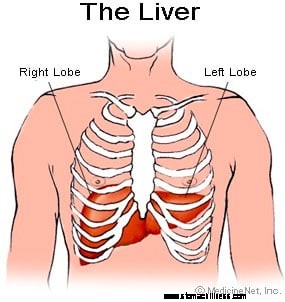
Ilustração do Fígado
O fígado é um órgão que está localizado no lado superior direito do abdômen, principalmente atrás da caixa torácica. O fígado de um adulto normalmente pesa cerca de três quilos e tem muitas funções.
- O fígado produz e secreta bile no intestino, onde a bile auxilia na digestão da gordura da dieta.
- O fígado ajuda a purificar o sangue, transformando substâncias químicas potencialmente nocivas em inofensivas. As fontes desses produtos químicos podem estar fora do corpo (por exemplo, medicamentos ou álcool), ou dentro do corpo (por exemplo, amônia, que é produzida a partir da quebra de proteínas; ou bilirrubina, que é produzida a partir da quebra de proteínas). de hemoglobina).
- O fígado remove substâncias químicas do sangue (geralmente transformando-as em substâncias químicas inofensivas) e então as secreta com a bile para eliminação nas fezes, ou as secreta de volta ao sangue, onde são removidas pelos rins e eliminadas em a urina.
- O fígado produz muitas substâncias importantes, especialmente proteínas que são necessárias para uma boa saúde. Por exemplo, ela produz proteínas como a albumina (uma proteína que transporta outras moléculas pela corrente sanguínea), bem como as proteínas que fazem o sangue coagular adequadamente.
Quando os medicamentos lesam o fígado e interrompem sua função normal, desenvolvem-se sintomas, sinais e exames de sangue anormais de doença hepática. As anormalidades das doenças hepáticas induzidas por drogas são semelhantes às das doenças hepáticas causadas por outros agentes, como vírus e doenças imunológicas. Por exemplo, a hepatite induzida por drogas (inflamação das células do fígado) é semelhante à hepatite viral; ambos podem causar elevações nos níveis sanguíneos de aspartato aminotransferase (AST) e alanina aminotransferase (ALT) (enzimas que vazam do fígado lesionado para o sangue), bem como anorexia (perda de apetite), fadiga e náusea. A colestase induzida por drogas (interferência no fluxo da bile causada por lesão nos ductos biliares) pode imitar a colestase da doença hepática autoimune (por exemplo, cirrose biliar primária ou CBP) e pode levar a elevações nos níveis sanguíneos de bilirrubina (causando icterícia), fosfatase alcalina (uma enzima que vazou dos ductos biliares lesionados) e coceira.
Quais são os sintomas da doença hepática?
Pacientes com doença hepática leve podem ter poucos ou nenhum sintoma ou sinal. Pacientes com doença mais grave desenvolvem sintomas e sinais que podem ser inespecíficos ou específicos.
Sintomas inespecíficos (sintomas que também podem ser vistos em outros distúrbios) incluem:
- fadiga,
- fraqueza,
- dor abdominal vaga e
- perda de apetite.
Os sintomas e sinais específicos da doença hepática incluem:
- amarelecimento da pele (icterícia) devido ao acúmulo de bilirrubina no sangue,
- coceira associada à doença hepática e
hematomas fáceis devido à diminuição da produção de fatores de coagulação do sangue pelo fígado doente.
Doença hepática grave e avançada com cirrose pode produzir sintomas e sinais relacionados à cirrose; esses sintomas incluem:
- acúmulo de líquido nas pernas (edema) e abdômen (ascite, devido ao aumento da pressão nos vasos que vão para o fígado),
- confusão mental ou coma (de encefalopatia hepática devido ao aumento de amônia),
- insuficiência renal,
- vulnerabilidade a infecções bacterianas e
- sangramento gastrointestinal, secundário a varizes (vasos sanguíneos aumentados no esôfago ou no estômago).
Como os medicamentos causam doença hepática?
As drogas podem causar doença hepática de várias maneiras. Algumas drogas são diretamente prejudiciais ao fígado; outros são transformados pelo fígado em produtos químicos que podem causar danos ao fígado direta ou indiretamente. (Isso pode parecer estranho à luz do importante papel do fígado na transformação de substâncias químicas tóxicas em substâncias não tóxicas, mas acontece.) Existem três tipos de toxicidade hepática; toxicidade dose-dependente, toxicidade idiossincrática e alergia a medicamentos.
Medicamentos que causam
toxicidade dependente da dose pode causar doença hepática na maioria das pessoas se o medicamento for tomado em quantidade suficiente. O exemplo mais importante de toxicidade dependente da dose é a overdose de acetaminofeno (Tylenol) (discutido posteriormente neste artigo).
Medicamentos que causam
toxicidade idiossincrática causam doença apenas naqueles poucos pacientes que herdaram genes específicos que controlam a transformação química dessa droga específica, causando acúmulo da droga ou produtos de sua transformação (metabólitos) que são prejudiciais ao fígado. Essas toxicidades idiossincráticas hereditárias geralmente são raras e, dependendo do medicamento, ocorrem tipicamente em menos de 1 a 10 por 100.000 pacientes que estão tomando esse medicamento; no entanto, com alguns medicamentos, a prevalência de toxicidade é muito maior. Embora o risco de desenvolver doença hepática idiossincrática induzida por drogas seja baixo, a doença hepática idiossincrática é a forma mais comum de doença hepática induzida por drogas, porque dezenas de milhões de pacientes estão usando drogas, e muitos deles estão usando vários medicamentos.
A toxicidade idiossincrática de drogas é difícil de detectar em ensaios clínicos iniciais que geralmente envolvem, no máximo, apenas alguns milhares de pacientes. A toxicidade idiossincrática surgirá somente depois que milhões de pacientes começarem a receber o medicamento após a aprovação do medicamento pelo FDA.
Alergia a medicamentos também pode causar doença hepática, embora seja incomum. Na alergia a medicamentos, o fígado é lesado pela inflamação que ocorre quando o sistema imunológico do corpo ataca os medicamentos com anticorpos e células imunes.
Que tipos de doença hepática os medicamentos causam?
Drogas e produtos químicos podem causar um amplo espectro de lesão hepática. Esses incluem:
- Elevações leves nos níveis sanguíneos de enzimas hepáticas sem sintomas ou sinais de doença hepática
- Hepatite (inflamação das células do fígado)
- Necrose (morte das células do fígado) que muitas vezes é causada por hepatite mais grave
- Colestase (diminuição da secreção e/ou fluxo de bile)
- Esteatose (acúmulo de gordura no fígado)
- Cirrose (cicatrização avançada do fígado) como resultado de hepatite crônica, colestase ou fígado gorduroso
- Doença mista, por exemplo, hepatite e necrose de células hepáticas, hepatite e acúmulo de gordura, ou colestase e hepatite.
- Hepatite fulminante com insuficiência hepática grave e com risco de vida
- Coágulos sanguíneos nas veias do fígado
Níveis sanguíneos elevados de enzimas hepáticas
Muitos medicamentos causam elevações leves nos níveis sanguíneos de enzimas hepáticas sem sintomas ou sinais de hepatite. AST, ALT e fosfatase alcalina são enzimas que normalmente residem dentro das células do fígado e dos ductos biliares. Alguns medicamentos podem fazer com que essas enzimas vazem das células para o sangue, elevando assim os níveis sanguíneos das enzimas. Exemplos de medicamentos que mais comumente causam elevações das enzimas hepáticas no sangue incluem as estatinas (usadas no tratamento de níveis elevados de colesterol no sangue), alguns antibióticos, alguns antidepressivos (usados no tratamento da depressão) e alguns medicamentos usados no tratamento de diabetes, tacrina (Cognex) , aspirina e quinidina (Quinaglute, Quinidex).
Como esses pacientes geralmente não apresentam sintomas ou sinais, as elevações das enzimas hepáticas geralmente são descobertas quando os exames de sangue são realizados como parte de um exame físico anual, como triagem pré-operatória ou como parte do monitoramento periódico de toxicidade de drogas. Normalmente, esses níveis anormais se tornarão normais logo após a interrupção do medicamento e geralmente não há danos ao fígado a longo prazo. Com alguns medicamentos, baixos níveis de enzimas hepáticas anormais são comuns e não parecem estar associados a doença hepática importante (grave ou progressiva), e o paciente pode continuar tomando o medicamento.
Hepatite aguda e crônica
Certos medicamentos podem causar hepatite aguda e crônica (inflamação das células do fígado) que pode levar à necrose (morte) das células. A hepatite aguda induzida por drogas é definida como hepatite que dura menos de 3 meses, enquanto a hepatite crônica dura mais de 3 meses. A hepatite aguda induzida por drogas é muito mais comum do que a hepatite crônica induzida por drogas.
Os sintomas típicos da hepatite induzida por drogas incluem:
- perda de apetite,
- náusea,
- vômitos,
- febre,
- fraqueza,
- cansaço e
- dor abdominal.
Em casos mais graves, os pacientes podem desenvolver urina escura, febre, fezes de cor clara e icterícia (uma aparência amarelada na pele e na parte branca dos olhos). Pacientes com hepatite geralmente apresentam níveis sanguíneos elevados de AST, ALT e bilirrubina. Tanto a hepatite aguda quanto a crônica geralmente desaparecem após a interrupção do medicamento, mas às vezes a hepatite aguda pode ser grave o suficiente para causar insuficiência hepática aguda (ver discussão mais adiante neste artigo), e a hepatite crônica pode, em raras ocasiões, levar a danos permanentes no fígado e cirrose.
Exemplos de medicamentos que podem causar
hepatite aguda incluem acetaminofeno (Tylenol), fenitoína (Dilantin), aspirina, isoniazida (Nydrazid, Laniazid), diclofenaco (Voltaren) e amoxicilina/ácido clavulânico (Augmentin).
Exemplos de medicamentos que podem causar
hepatite crônica incluem minociclina (Minocin), nitrofurantoína (Furadantin, Macrodantin), fenitoína (Dilantin), propiltiouracil, fenofibrato (Tricor) e metanfetamina ("ecstasy").
Insuficiência hepática aguda
Raramente, os medicamentos causam insuficiência hepática aguda (hepatite fulminante). Esses pacientes estão extremamente doentes com os sintomas de hepatite aguda e os problemas adicionais de confusão ou coma (encefalopatia) e hematomas ou sangramento (coagulopatia). De fato, 40% a 70% das pessoas com hepatite fulminante morrem, dependendo da causa. Nos EUA, o acetaminofeno (Tylenol) é a causa mais comum de insuficiência hepática aguda.
Colestase
A colestase é uma condição na qual a secreção e/ou fluxo de bile é reduzida. A bilirrubina e os ácidos biliares normalmente secretados pelo fígado na bile e eliminados do corpo através do intestino, se acumulam no corpo levando a icterícia e coceira, respectivamente. Drogas que causam colestase geralmente interferem na secreção de bile das células hepáticas sem causar hepatite ou necrose das células hepáticas (morte). Pacientes com colestase induzida por drogas normalmente têm níveis sanguíneos elevados de bilirrubina, mas têm níveis normais ou levemente elevados de AST e ALT. Os níveis sanguíneos de fosfato alcalino (uma enzima produzida pelos ductos biliares) aumentam porque as células dos ductos biliares também são disfuncionais e liberam a enzima. Além de coceira e icterícia, os pacientes geralmente não ficam tão doentes quanto os pacientes com hepatite aguda.
Exemplos de medicamentos que foram relatados como causadores de colestase incluem eritromicina (E-Mycin, Ilosone), clorpromazina (Thorazine), sulfametoxazol e trimetoprim (Bactrim; Septra), amitriptilina (Elavil, Endep), carbamazepina (Tegretol), ampicilina (Omnipen; Policilina; Principen), ampicilina/ácido clavulânico (Augmentin), rifampicina (Rifadin), estradiol (Estrace; Climara; Estraderm; Menostar), captopril (Capoten), pílulas anticoncepcionais (contraceptivos orais), esteróides anabolizantes, naproxeno (Naprosyn), amiodarona (Cordarone), haloperidol (Haldol), imipramina (Tofranil), tetraciclina (Acromicina) e fenitoína (Dilantin).
A maioria dos pacientes com colestase induzida por drogas se recupera totalmente dentro de semanas após a interrupção da droga, mas em alguns pacientes, icterícia, coceira e testes anormais no fígado podem durar meses após a interrupção da droga. Um paciente ocasional pode desenvolver doença hepática crônica e insuficiência hepática. A icterícia e a colestase induzidas por drogas com duração superior a 3 meses são chamadas de colestase crônica.
Esteatose (fígado gorduroso)
As causas mais comuns de acúmulo de gordura no fígado são o alcoolismo e a doença hepática gordurosa não alcoólica (DHGNA) associada à obesidade e diabetes. Os medicamentos podem causar fígado gorduroso com ou sem hepatite associada. Pacientes com fígado gorduroso induzido por drogas podem ter apenas alguns sintomas ou nenhum. Eles geralmente têm elevações leves a moderadas nos níveis sanguíneos de ALT e AST, e também podem desenvolver fígados aumentados. Em casos graves, o fígado gorduroso induzido por drogas pode levar à cirrose e insuficiência hepática.
Os medicamentos relatados para causar fígado gorduroso incluem nutrição parenteral total, metotrexato (Rheumatrex), griseofulvina (Grifulvin V), tamoxifeno (Nolvadex), esteróides, valproato (Depakote) e amiodarona (Cordarone).
Em certas situações, o fígado gorduroso por si só pode ser fatal. Por exemplo, a síndrome de Reye é uma doença hepática rara que pode causar fígado gorduroso, insuficiência hepática e coma. Acredita-se que ocorra em crianças e adolescentes com gripe quando recebem aspirina. Outro exemplo de fígado gorduroso grave é causado por altas doses intravenosas de tetraciclina ou amiodarona. Certas ervas (por exemplo, a erva chinesa Jin Bu Huan, usada como sedativo e analgésico) também podem causar fígado gorduroso grave.
Cirrose
Doenças crônicas do fígado, como hepatite, fígado gorduroso ou colestase, podem levar à necrose (morte) das células do fígado. O tecido cicatricial se forma como parte do processo de cicatrização associado às células mortas do fígado, e a cicatrização grave do fígado pode levar à cirrose.
O exemplo mais comum de cirrose induzida por drogas é a cirrose alcoólica. Exemplos de medicamentos que podem causar doenças hepáticas crônicas e cirrose incluem metotrexato (Rheumatrex), amiodarona (Cordarone) e metildopa (Aldomet). Por favor, leia o artigo sobre Cirrose para mais informações.
Trombose da veia hepática
Normalmente, o sangue dos intestinos chega ao fígado pela veia porta, e o sangue que sai do fígado para o coração é transportado pelas veias hepáticas para a veia cava inferior (a grande veia que drena para o coração). Certos medicamentos podem causar a formação de coágulos sanguíneos (trombose) nas veias hepáticas e na veia cava inferior. A trombose da veia hepática e da veia cava inferior pode causar aumento do fígado, dor abdominal, acúmulo de líquido no abdômen (ascite) e insuficiência hepática. Esta síndrome é chamada de síndrome de Budd Chiari. As drogas mais importantes que causam a síndrome de Budd-Chiari são as pílulas anticoncepcionais (contraceptivos orais). As pílulas anticoncepcionais também podem causar uma doença relacionada chamada doença veno-oclusiva, na qual o sangue coagula apenas nas veias hepáticas menores. Os alcalóides pirrolizidínicos encontrados em certas ervas (por exemplo, borragem, confrei) também podem causar doença veno-oclusiva.
Como a doença hepática induzida por drogas é diagnosticada?
O diagnóstico de doenças hepáticas induzidas por drogas muitas vezes é difícil. Os pacientes podem não apresentar sintomas de doença hepática ou podem apresentar apenas sintomas leves e inespecíficos. Os pacientes podem estar tomando vários medicamentos, o que dificulta a identificação do medicamento agressor. Os pacientes também podem ter outras causas potenciais de doenças hepáticas, como doença hepática gordurosa não alcoólica (DHGNA) e alcoolismo.
O diagnóstico de doença hepática é baseado nos sintomas do paciente (como perda de apetite, náusea, fadiga, coceira e urina escura), achados no exame físico (como icterícia, aumento do fígado) e exames laboratoriais anormais (como níveis sanguíneos de enzimas hepáticas ou bilirrubina e tempos de coagulação do sangue). Se um paciente apresentar sintomas, sinais e exames hepáticos anormais, os médicos tentam decidir se os medicamentos estão causando a doença hepática:
- Análise cuidadosa do consumo de álcool para excluir doença hepática alcoólica.
- Realizar exames de sangue para excluir hepatite viral B e hepatite C e para excluir doenças hepáticas crônicas, como hepatite autoimune e cirrose biliar primária (PBC).
- Realizar ultrassonografia abdominal ou tomografia computadorizada (TC) do fígado para excluir doença da vesícula biliar e tumores do fígado.
- Fazer um histórico cuidadoso da ingestão, principalmente do início recente, de medicamentos comumente associados a doenças hepáticas.
Qual é o tratamento para doença hepática induzida por drogas?
O tratamento mais importante para a doença hepática induzida por drogas é interromper o medicamento que está causando a doença hepática. Na maioria dos pacientes, os sinais e sintomas de doença hepática desaparecem e os exames de sangue se tornam normais e não haverá danos ao fígado a longo prazo. Há exceções, no entanto. Por exemplo, overdoses de Tylenol são tratadas com N-acetilcisteína oral para prevenir necrose hepática grave e falência. O transplante de fígado pode ser necessário para alguns pacientes com insuficiência hepática aguda. Alguns medicamentos também podem causar danos irreversíveis ao fígado e cirrose.
Quais são alguns exemplos importantes de doença hepática induzida por drogas?
Paracetamol (Tylenol)
Uma overdose de paracetamol pode danificar o fígado. A probabilidade de dano, bem como a gravidade do dano, depende da dose de paracetamol ingerida; quanto maior a dose, mais provável é que haja dano e mais provável é que o dano seja grave. (A reação ao paracetamol é dose-dependente e previsível; não é idiossincrática - peculiar ao indivíduo.) A lesão hepática de uma overdose de paracetamol é um assunto sério, pois o dano pode ser grave e resultar em insuficiência hepática e morte. De fato, a overdose de acetaminofeno é a principal causa de insuficiência hepática aguda (início rápido) nos EUA e no Reino Unido.
Para o adulto saudável médio, a dose máxima recomendada de paracetamol durante um período de 24 horas é de 4 gramas (4000 mg) ou oito comprimidos extra-fortes. (Cada comprimido extraforte contém 500 mg, enquanto cada comprimido de dosagem normal contém 325 mg.) Entre as crianças, a dose de paracetamol é determinada com base no peso e na idade de cada criança, explicitamente declarados na bula. Se essas diretrizes para adultos e crianças forem seguidas, o acetaminofeno é seguro e praticamente não apresenta risco de lesão hepática. Uma pessoa que bebe mais de duas bebidas alcoólicas por dia, no entanto, não deve tomar mais de 2 gramas (2000 mg) de paracetamol durante 24 horas, como discutido abaixo, pois o álcool torna o fígado suscetível a danos causados por doses mais baixas de paracetamol.
Uma dose única de 7 a 10 gramas (7.000 - 10.000 mg) de paracetamol (14 a 20 comprimidos extra-fortes), o dobro da dose recomendada, pode causar lesão hepática no adulto saudável médio. Entre as crianças, uma dose única de 140 mg/kg (peso corporal) de acetaminofeno pode resultar em lesão hepática. No entanto, 3 a 4 gramas ((3.000 a 4.000 mg) tomados em dose única ou 4 a 6 gramas (4.000 a 6.000 mg) ao longo de 24 horas foram relatados para causar lesão hepática grave em algumas pessoas, às vezes até resultando em morte. Parece que certos indivíduos, por exemplo, aqueles que bebem álcool regularmente, são mais propensos do que outros a desenvolver danos hepáticos induzidos por paracetamol. alguns outros medicamentos, como fenitoína (Dilantin), fenobarbital, carbamazepina [(Tegretol) (medicamentos anticonvulsivos)] ou isoniazida [(Nydrazid, Laniazid) (medicamento anti-TB)].
Por favor, leia o artigo Tylenol Liver Damage para uma discussão detalhada dos sintomas, mecanismos de toxicidade do acetaminofeno, tratamento (uso precoce de N-acetilcisteína) e prevenção.
Estatinas
As estatinas são os medicamentos mais utilizados para reduzir o colesterol "ruim" (LDL), a fim de prevenir ataques cardíacos e derrames. A maioria dos médicos acredita que as estatinas são seguras para uso a longo prazo, e lesões hepáticas importantes são raras. No entanto, as estatinas podem prejudicar o fígado. O problema mais comum relacionado ao fígado causado pelas estatinas são elevações leves nos níveis sanguíneos de enzimas hepáticas (ALT e AST) sem sintomas. Essas anormalidades geralmente melhoram ou desaparecem completamente com a interrupção da estatina ou redução da dose. Não há danos permanentes no fígado.
Pacientes com obesidade têm uma chance maior de desenvolver diabetes, doença hepática gordurosa não alcoólica (DHGNA) e níveis elevados de colesterol no sangue. Pacientes com fígado gorduroso geralmente não apresentam sintomas e os testes anormais são descobertos quando são feitos exames de sangue de rotina. Estudos recentes descobriram que as estatinas podem ser usadas com segurança para tratar o colesterol alto no sangue em pacientes que já têm fígado gorduroso e exames de sangue no fígado levemente anormais quando a estatina é iniciada. Nesses pacientes, os médicos podem optar por usar estatinas em doses mais baixas e monitorar os níveis de enzimas hepáticas regularmente durante o tratamento.
No entanto, toxicidade hepática idiossincrática capaz de causar danos graves ao fígado (incluindo insuficiência hepática levando a transplante de fígado) foi relatada com estatinas. A frequência de doença hepática grave causada por cetins é provavelmente na faixa de 1-2 por milhão de usuários. Como precaução, as informações de rotulagem da FDA aconselham que os exames de sangue de enzimas hepáticas devem ser realizados antes e 12 semanas após o início do tratamento com estatina ou aumento da dose, e periodicamente depois disso (por exemplo, a cada seis meses).
Ácido nicotínico (niacina)
A niacina, como as estatinas, tem sido usada para tratar níveis elevados de colesterol no sangue, bem como níveis elevados de triglicerídeos. Também como as estatinas, a niacina pode danificar o fígado. Pode causar elevações transitórias leves nos níveis sanguíneos de AST e ALT, icterícia e, em casos raros, insuficiência hepática. A toxicidade hepática com niacina é dose-dependente; doses tóxicas geralmente excedem 2 gramas por dia. Pacientes com doenças hepáticas pré-existentes e aqueles que bebem álcool regularmente têm maior risco de desenvolver toxicidade por niacina. As preparações de liberação sustentada de niacina também são mais propensas a causar toxicidade hepática do que as preparações de liberação imediata.
Amiodarona (Cordarona)
Amiodarona (Cordarone) é um medicamento importante que é usado para tratar ritmos cardíacos irregulares, como fibrilação atrial e taquicardia ventricular. A amiodarona pode causar danos hepáticos que variam de anormalidades leves e reversíveis das enzimas sanguíneas do fígado, até insuficiência hepática aguda e cirrose irreversível. Anormalidades leves nos exames de sangue do fígado são comuns e geralmente desaparecem semanas a meses após a interrupção do medicamento. Lesões hepáticas graves ocorrem em menos de 1% dos pacientes.
A amiodarona difere da maioria das outras drogas porque uma quantidade substancial de amiodarona é armazenada no fígado. O medicamento armazenado é capaz de causar fígado gorduroso, hepatite e, mais importante, pode continuar a danificar o fígado por muito tempo após a interrupção do medicamento. Danos graves no fígado podem levar à insuficiência hepática aguda, cirrose e necessidade de transplante de fígado.
Metotrexato (Rheumatrex, Trexall)
O metotrexato (Rheumatrex, Trexall) tem sido usado para o tratamento a longo prazo de pacientes com psoríase grave, artrite reumatóide, artrite psoriática e alguns pacientes com doença de Crohn. Verificou-se que o metotrexato é uma causa de cirrose hepática de forma dose-dependente. Pacientes com doenças hepáticas pré-existentes, pacientes obesos e aqueles que bebem álcool regularmente estão particularmente em risco de desenvolver cirrose induzida por metotrexato. Nos últimos anos, os médicos diminuíram substancialmente o dano hepático do metotrexato usando doses baixas de metotrexato (5-15 mg) administradas uma vez por semana e monitorando cuidadosamente os exames de sangue do fígado durante a terapia. Alguns médicos também realizam biópsias hepáticas em pacientes sem sintomas hepáticos após dois anos (ou após uma dose cumulativa de 4 gramas de metotrexato) para procurar cirrose hepática precoce.
Antibióticos
Isoniazida (Nidrazida, Laniazida). A isoniazida é usada há décadas no tratamento da tuberculose latente (pacientes com testes cutâneos positivos para tuberculose, sem sinais ou sintomas de tuberculose ativa). A maioria dos pacientes com doença hepática induzida por isoniazida desenvolve apenas elevações leves e reversíveis nos níveis sanguíneos de AST e ALT sem sintomas, mas aproximadamente 0,5% a 1% dos pacientes desenvolvem hepatite induzida por isoniazida. O risco de desenvolver hepatite por isoniazida ocorre mais comumente em pacientes mais velhos do que em pacientes mais jovens. O risco de doença hepática grave é de 0,5% em adultos jovens saudáveis e aumenta para mais de 3% em pacientes com mais de 50 anos. Pelo menos 10% dos pacientes que desenvolvem hepatite desenvolvem insuficiência hepática e necessitam de transplante de fígado. O risco de toxicidade hepática por isoniazida aumenta com a ingestão crônica regular de álcool e com o uso concomitante de outros medicamentos, como Tylenol e rifampicina (Rifadin, Rimactane).
Os primeiros sintomas da hepatite por isoniazida são fadiga, falta de apetite, náuseas e vômitos. A icterícia pode então seguir. A maioria dos pacientes com hepatite por isoniazida se recupera total e prontamente após a interrupção do medicamento. Doença hepática grave e insuficiência hepática ocorrem principalmente em pacientes que continuam a tomar isoniazida após o início da hepatite. Portanto, o tratamento mais importante para a toxicidade hepática da isoniazida é o reconhecimento precoce da hepatite e a descontinuação da isoniazida antes da ocorrência de lesão hepática grave.
Nitrofurantoína. A nitrofurantoína é um medicamento antibacteriano usado para tratar infecções do trato urinário causadas por muitas bactérias gram-negativas e algumas gram-positivas. (A nitrofurantoína foi aprovada pelo FDA em 1953.) Existem três formas de nitrofurantoína disponíveis:uma forma microcristalina (Furadantin), uma forma macrocristalina (Macrodantin) e uma forma macrocristalina de liberação sustentada usada duas vezes ao dia (Macrobid).
A nitrofurantoína pode causar doença hepática aguda e crônica. Mais comumente, a nitrofurantoína causa elevações leves e reversíveis nos níveis sanguíneos de enzimas hepáticas sem sintomas. Em casos raros, a nitrofurantoína pode causar hepatite.
Os sintomas da hepatite por nitrofurantoína incluem:
- fadiga,
- febre,
- dores musculares e articulares,
- falta de apetite,
- náusea,
- perda de peso,
- vômitos,
- icterícia e
- às vezes coceira.
Alguns pacientes com hepatite também apresentam erupção cutânea, aumento dos gânglios linfáticos e pneumonia induzida por nitrofurantoína (com sintomas de tosse e falta de ar). Os exames de sangue geralmente mostram enzimas hepáticas e bilirrubina elevadas. A recuperação da hepatite e de outros sintomas cutâneos, articulares e pulmonares geralmente é rápida quando o medicamento é interrompido. Doenças hepáticas graves, como insuficiência hepática aguda e hepatite crônica com cirrose, ocorrem principalmente em pacientes que continuam o medicamento apesar de desenvolverem hepatite.
Aumentar. Augmentin é uma combinação de amoxicilina e ácido clavulânico. A amoxicilina é um antibiótico que está relacionado com a penicilina e a ampicilina. É eficaz contra muitas bactérias, como
H. influenzae, N. gonorréia, E. coli ,
Pneumococos, Estreptococos , e certas cepas de
Estafilococos , A adição de ácido clavulânico à amoxicilina em Augmentin aumenta a eficácia da amoxicilina contra muitas outras bactérias que são normalmente resistentes à amoxicilina.
Augmentin foi relatado para causar colestase com ou sem hepatite. A colestase induzida por augmentin é incomum, mas tem sido implicada em centenas de casos de lesão hepática aguda clinicamente aparente. Os sintomas de colestase (icterícia, náusea, coceira) geralmente ocorrem 1-6 semanas após o início do Augmentin, mas o início da doença hepática pode ocorrer semanas após a interrupção do Augmentin. A maioria dos pacientes se recupera completamente em semanas a meses após a interrupção da medicação, mas casos raros de insuficiência hepática, cirrose e transplante de fígado foram relatados.
Outros antibióticos foram relatados para causar doença hepática. Alguns exemplos incluem minociclina (um antibiótico relacionado à tetraciclina) e Cotrimoxazol (uma combinação de sulfametoxazol e trimetoprima).
Antiinflamatórios não esteróides (AINEs)
Os anti-inflamatórios não esteróides (AINEs) são comumente prescritos para a inflamação relacionada aos ossos e articulações, como artrite, tendinite e bursite. Exemplos de AINEs incluem aspirina, indometacina (Indocin), ibuprofeno (Motrin), naproxeno (Naprosyn), piroxicam (Feldene) e nabumetona (Relafen). Aproximadamente 30 milhões de americanos tomam AINEs regularmente!
Os AINEs são seguros quando usados adequadamente e conforme prescritos pelos médicos; no entanto, pacientes com cirrose e doença hepática avançada devem evitar AINEs, pois podem piorar a função hepática (e causar insuficiência renal também).
Doença hepática grave (como hepatite) por AINEs ocorre raramente (em aproximadamente 1-10 pacientes por 100.000 que usam prescrições). O diclofenaco (Voltaren) é um exemplo de um AINE que foi relatado como causador de hepatite com um pouco mais de frequência, em aproximadamente 1-5 por 100.000 usuários da droga. A hepatite geralmente se resolve completamente após a interrupção do medicamento. Insuficiência hepática aguda e doença hepática crônica, como cirrose, foram relatadas raramente.
Tacrina (Cognex)
Tacrina (Cognex) é um medicamento oral usado no tratamento da doença de Alzheimer. (O FDA aprovou a tacrina em 1993.) Foi relatado que a tacrina causa elevações anormais nas enzimas hepáticas do sangue comumente. Os pacientes podem relatar náusea, mas hepatite e doença hepática grave são raras. Testes anormais geralmente se tornam normais após a interrupção da tacrina.
Dissulfiram (Antabuse)
O dissulfiram (Antabuse) é um medicamento ocasionalmente prescrito para tratar o alcoolismo. Ele desencoraja o consumo de álcool, causando náuseas, vômitos e outras reações físicas desagradáveis quando o álcool é ingerido. Dissulfiram foi relatado para causar hepatite aguda. Em casos raros, a hepatite induzida por dissulfiram pode levar a insuficiência hepática aguda e transplante de fígado.
Vitaminas e Ervas
A ingestão excessiva de vitamina A, tomada por anos, pode danificar o fígado. Estima-se que mais de 30% da população dos Estados Unidos tome suplementos de vitamina A, e alguns indivíduos estão tomando vitamina A em altas doses que podem ser tóxicas para o fígado (superiores a 40.000 unidades/dia). A doença hepática induzida pela vitamina A inclui elevação leve e reversível das enzimas hepáticas no sangue, hepatite, hepatite crônica com cirrose e insuficiência hepática.
Os sintomas de toxicidade da vitamina A podem incluir dores ósseas e musculares, descoloração alaranjada da pele, fadiga e dor de cabeça. Em casos avançados, os pacientes desenvolverão fígado e baço aumentados, icterícia e ascite (acúmulo anormal de líquido no abdômen). Pacientes que bebem muito álcool e têm outras doenças hepáticas preexistentes correm maior risco de dano hepático devido à vitamina A. A melhora gradual da doença hepática geralmente ocorre após a interrupção da vitamina A, mas dano hepático progressivo e insuficiência podem ocorrer na toxicidade grave da vitamina A com cirrose .
Toxicidade hepática também foi relatada com chás de ervas. Exemplos incluem Ma Huang, Kava Kava, alcalóides de pirrolizidina em confrei, germander e folha de chaparral. Amanita phylloides é um produto químico tóxico para o fígado encontrado em cogumelos venenosos. Consumption of a single poisonous mushroom can lead to acute liver failure and death.
 Imagem do fígado
Imagem do fígado  Ilustração do Fígado
Ilustração do Fígado  Doença de Crohn:sintomas, causas, dieta
Doença de Crohn:sintomas, causas, dieta
 Perda da barreira epitelial intestinal responsável por MIS-C relacionado a COVID-19 em crianças,
Perda da barreira epitelial intestinal responsável por MIS-C relacionado a COVID-19 em crianças,
 receita suculenta de frango assado com limão e tomilho
receita suculenta de frango assado com limão e tomilho
 receita de biscoito SIBO Anzac
receita de biscoito SIBO Anzac
 Qual é a sensação de um ataque da doença de Crohn?
Qual é a sensação de um ataque da doença de Crohn?
 O que você faz se seu estômago dói muito?
O que você faz se seu estômago dói muito?
 Os alimentos afetam seletivamente os micróbios intestinais, encontra estudo
Os alimentos podem desempenhar um papel na formação da flora microbiana no intestino humano. Isso tem sido demonstrado repetidas vezes em vários estudos e pesquisas. Agora, pesquisadores da San Diego
Os alimentos afetam seletivamente os micróbios intestinais, encontra estudo
Os alimentos podem desempenhar um papel na formação da flora microbiana no intestino humano. Isso tem sido demonstrado repetidas vezes em vários estudos e pesquisas. Agora, pesquisadores da San Diego
 Dieta e perda de peso:por que você está sempre com fome?
Por que você sente fome o tempo todo? Acha que é o seu estômago vazio que causa fome? Essa não é toda a história. A fome é um processo complicado que todos os animais experimentam para manter a ener
Dieta e perda de peso:por que você está sempre com fome?
Por que você sente fome o tempo todo? Acha que é o seu estômago vazio que causa fome? Essa não é toda a história. A fome é um processo complicado que todos os animais experimentam para manter a ener
 Pepto-Bismol ou Kaopectate podem deixar suas fezes pretas?
A dor de estômago é um problema comum, e muitas pessoas vão tomar um over-the- contra remédio para obter algum alívio. Alguns dos diferentes medicamentos que podem ser usados para problemas estomaca
Pepto-Bismol ou Kaopectate podem deixar suas fezes pretas?
A dor de estômago é um problema comum, e muitas pessoas vão tomar um over-the- contra remédio para obter algum alívio. Alguns dos diferentes medicamentos que podem ser usados para problemas estomaca