 Illustrazione del colonscopio nel colon durante una procedura di colonscopia.
Illustrazione del colonscopio nel colon durante una procedura di colonscopia. La colonscopia è una procedura che consente a un esaminatore (di solito un gastroenterologo) di valutare l'interno del colon (intestino crasso o intestino crasso). Il colonscopio è un tubo flessibile lungo quattro piedi dello spessore di un dito con una fotocamera e una fonte di luce sulla punta. La punta del colonscopio viene inserita nell'ano e quindi fatta avanzare lentamente, sotto controllo visivo, nel retto e attraverso il colon solitamente fino al cieco, che è la prima parte del colon. Di solito è anche possibile entrare ed esaminare gli ultimi centimetri dell'intestino tenue (ileo terminale).
D:Ho appena fatto una colonscopia e hanno trovato due polipi del colon non cancerosi e un lipoma non canceroso (nessun polipo precedente). Quando dovrei fare la mia prossima colonscopia?
R:I lipomi (tumori benigni costituiti da grasso) sono benigni, cioè non cancerosi. Se il patologo (il medico che esamina il polipo) è sicuro che il polipo sia un lipoma, non saranno necessari ulteriori test o sorveglianza.
Quando eseguire la successiva colonscopia dopo la rimozione di due polipi non cancerosi e non lipomatosi dipende da diversi problemi...
Leggi il resto della risposta del dottore » Le persone sane a rischio normale di cancro al colon dovrebbero sottoporsi a colonscopia all'età di 50 anni e successivamente ogni 10 anni allo scopo di rimuovere i polipi del colon prima che diventino cancerosi.
Le persone sane a rischio normale di cancro al colon dovrebbero sottoporsi a colonscopia all'età di 50 anni e successivamente ogni 10 anni allo scopo di rimuovere i polipi del colon prima che diventino cancerosi. La colonscopia può essere eseguita per una serie di motivi. La stragrande maggioranza delle colonscopie viene eseguita come parte di programmi di screening per diagnosticare il cancro del colon. Quando viene fatto per altri motivi, il più delle volte viene fatto per indagare sulla causa di
Gli individui con una precedente storia di polipi o cancro del colon e alcuni individui con una storia familiare di alcuni tipi di tumori non del colon o problemi del colon che possono essere associati al cancro del colon (come i polipi del colon) possono essere consigliati di sottoporsi a colonscopie periodiche perché il loro i rischi sono maggiori per i polipi o il cancro del colon.
La frequenza con cui ci si dovrebbe sottoporre a colonscopia dipende dal grado di rischio di cancro e dalle anomalie riscontrate in precedenti colonscopie. Una raccomandazione ampiamente accettata è stata che anche le persone sane a rischio normale di cancro al colon dovrebbero sottoporsi a colonscopia all'età di 50 anni e successivamente ogni 10 anni allo scopo di rimuovere i polipi del colon prima che diventino cancerosi.
 Ai pazienti vengono fornite istruzioni dettagliate sulla preparazione detergente. In generale, questo consiste nel bere un grande volume di una soluzione detergente speciale o diversi giorni di una dieta liquida chiara e lassativi o clisteri prima dell'esame.
Ai pazienti vengono fornite istruzioni dettagliate sulla preparazione detergente. In generale, questo consiste nel bere un grande volume di una soluzione detergente speciale o diversi giorni di una dieta liquida chiara e lassativi o clisteri prima dell'esame. Se la procedura deve essere completa e accurata, il colon deve essere completamente pulito e ci sono diversi preparativi per la colonscopia. Ai pazienti vengono fornite istruzioni dettagliate sulla preparazione detergente. In generale, questo consiste nel bere un grande volume di una soluzione detergente speciale o diversi giorni di una dieta liquida chiara e lassativi o clisteri prima dell'esame. Queste istruzioni devono essere seguite esattamente come prescritto o la procedura potrebbe essere insoddisfacente (la visualizzazione del rivestimento del colon potrebbe essere oscurata da feci residue) e potrebbe essere necessario ripeterla, oppure al suo posto deve essere eseguito un test alternativo meno accurato .
Potrebbero anche essere fornite istruzioni per evitare determinati alimenti per un paio di giorni prima della procedura, come cibi fibrosi, cibi con semi o gelatina rossa.
 È meglio che il colonscopista sia informato di tutti i farmaci da prescrizione e da banco attuali. I prodotti aspirina, i fluidificanti del sangue come il warfarin (Coumadin), i farmaci per l'artrite, l'insulina e i preparati a base di ferro sono esempi di farmaci che possono richiedere istruzioni speciali.
È meglio che il colonscopista sia informato di tutti i farmaci da prescrizione e da banco attuali. I prodotti aspirina, i fluidificanti del sangue come il warfarin (Coumadin), i farmaci per l'artrite, l'insulina e i preparati a base di ferro sono esempi di farmaci che possono richiedere istruzioni speciali. La maggior parte dei farmaci deve essere continuata come al solito, ma alcuni possono interferire con l'esame. È meglio che il colonscopista sia informato di tutti i farmaci da prescrizione e da banco in corso. I prodotti aspirina, i fluidificanti del sangue come il warfarin (Coumadin), i farmaci per l'artrite, l'insulina e i preparati a base di ferro sono esempi di farmaci che possono richiedere istruzioni speciali. Il colonscopista vorrà anche essere a conoscenza delle allergie del paziente e di qualsiasi altra grave malattia. Il colonscopista deve essere avvisato se, in passato, i pazienti hanno richiesto antibiotici prima di procedure chirurgiche o odontoiatriche per prevenire infezioni.
 Un'infermiera prepara un paziente prima della procedura di colonscopia.
Un'infermiera prepara un paziente prima della procedura di colonscopia. Prima della colonscopia, vengono avviati i fluidi per via endovenosa e il paziente viene posizionato su un monitor per il monitoraggio continuo del ritmo cardiaco e della pressione sanguigna, nonché dell'ossigeno nel sangue. I farmaci (sedativi) di solito vengono somministrati attraverso una linea endovenosa in modo che il paziente diventi assonnato e rilassato e per ridurre il dolore. Se necessario, il paziente può ricevere dosi aggiuntive di farmaci durante la procedura. La colonscopia spesso produce una sensazione di pressione, crampi e gonfiore nell'addome; tuttavia, con l'aiuto di farmaci, è generalmente ben tollerato e raramente provoca forti dolori.
I pazienti giaceranno sul lato sinistro o sulla schiena mentre il colonscopio avanza lentamente. Una volta raggiunta la punta del colon (cieco) o l'ultima porzione dell'intestino tenue (ileo terminale), il colonscopio viene ritirato lentamente e il rivestimento del colon viene attentamente esaminato. La colonscopia richiede solitamente dai 15 ai 60 minuti. Se l'intero colon, per qualche motivo, non può essere visualizzato, il medico può decidere di riprovare la colonscopia in un secondo momento con o senza una diversa preparazione intestinale o può decidere di ordinare una radiografia o una TC del colon.
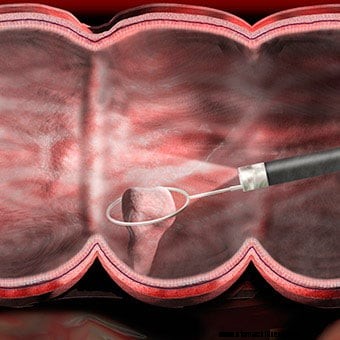 Un'illustrazione mostra che un polipo viene rimosso durante una colonscopia.
Un'illustrazione mostra che un polipo viene rimosso durante una colonscopia. Se è necessario valutare meglio un'area anormale, è possibile far passare una pinza da biopsia attraverso un canale nel colonscopio e ottenere una biopsia (un campione di tessuto). La biopsia viene sottoposta al laboratorio di patologia per l'esame al microscopio da un patologo. Se si sospetta l'infezione, è possibile ottenere una biopsia per la coltura di batteri (e occasionalmente virus o funghi) o per l'esame al microscopio per i parassiti. Se la colonscopia viene eseguita a causa di un'emorragia, è possibile identificare il sito dell'emorragia, prelevare campioni di tessuto (se necessario) e controllare l'emorragia in diversi modi. Dovrebbero esserci polipi (escrescenze benigne che possono diventare cancerose) che possono essere quasi sempre rimossi attraverso il colonscopio? La rimozione di questi polipi è un metodo importante per prevenire il cancro del colon e del retto, sebbene la grande maggioranza dei polipi sia benigna e non diventi cancerosa. Nessuna di queste procedure aggiuntive in genere produce dolore. Le biopsie vengono eseguite per molte ragioni e non significano necessariamente che si sospetta il cancro.
 Un medico che esamina i risultati della colonscopia con un paziente.
Un medico che esamina i risultati della colonscopia con un paziente. I pazienti verranno tenuti in un'area di osservazione per un'ora o due dopo la colonscopia fino a quando gli effetti dei farmaci che sono stati somministrati svaniscono. Se ai pazienti sono stati somministrati sedativi prima o durante la colonscopia, potrebbero non guidare, anche se si sentono vigili. Qualcun altro deve accompagnarli a casa poiché i loro riflessi e capacità di giudizio potrebbero essere compromessi per il resto della giornata, rendendo pericoloso guidare, utilizzare macchinari o prendere decisioni importanti. Se i pazienti hanno qualche crampo o gonfiore, questo può essere alleviato rapidamente con il passaggio del gas e dovrebbero essere in grado di mangiare al ritorno a casa. Dopo la rimozione dei polipi o di altre manipolazioni, la dieta o le attività dei pazienti possono essere limitate per un breve periodo di tempo.
Prima della partenza del paziente dall'unità coloscopica, i risultati possono essere discussi con il paziente. Tuttavia, a volte, una diagnosi definitiva potrebbe dover attendere l'analisi microscopica dei campioni bioptici, che di solito richiede alcuni giorni.
 La colonscopia è il miglior metodo disponibile per rilevare, diagnosticare e trattare le anomalie all'interno del colon.
La colonscopia è il miglior metodo disponibile per rilevare, diagnosticare e trattare le anomalie all'interno del colon. Le complicanze della colonscopia sono rare e di solito minori se eseguite da medici che sono stati appositamente formati ed hanno esperienza nella colonscopia.
L'emorragia può verificarsi nel sito della biopsia o della rimozione dei polipi, ma l'emorragia di solito è minore e autolimitante o può essere controllata attraverso il colonscopio. È abbastanza insolito richiedere trasfusioni o interventi chirurgici per il sanguinamento post-colonoscopico. Una complicazione ancora meno comune è una perforazione o uno strappo attraverso la parete del colon, ma anche queste perforazioni potrebbero non richiedere un intervento chirurgico.
Altre potenziali complicazioni sono le reazioni ai sedativi utilizzati, l'irritazione localizzata della vena in cui sono stati iniettati i farmaci (lasciando un nodulo tenero della durata di un giorno o due) o complicazioni dovute a malattie cardiache o polmonari esistenti. L'incidenza di tutte queste complicazioni insieme è inferiore all'1%.
Sebbene queste complicazioni siano rare, è importante che i pazienti riconoscano i primi segni di una complicanza in modo che possano tornare dai loro medici o al pronto soccorso. Il colonscopista che ha eseguito la colonscopia deve essere contattato se un paziente nota un forte dolore addominale, un'emorragia rettale superiore a mezza tazza o febbre e brividi.
La colonscopia è il miglior metodo disponibile per rilevare, diagnosticare e trattare le anomalie all'interno del colon. Le alternative alla colonscopia sono piuttosto limitate. Un clistere di bario è un test meno accurato eseguito con i raggi X. Manca le anomalie più spesso della colonscopia e, se viene rilevata un'anomalia, potrebbe essere comunque necessaria una colonscopia per biopsia o rimuovere l'anomalia. A volte, un'anomalia o una lesione rilevata con un clistere di bario è in realtà feci o cibo residuo in un colon scarsamente pulito. La colonscopia può quindi essere necessaria per chiarire la natura della lesione. La sigmoidoscopia flessibile è un esame limitato che utilizza un colonscopio più corto ed esamina solo l'ultimo terzo del colon.
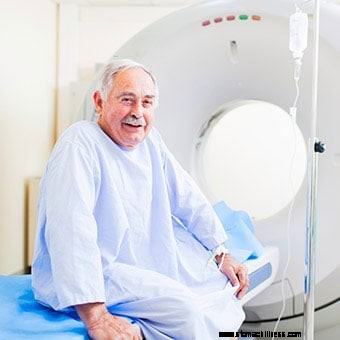 A causa delle limitazioni, la colonscopia virtuale non ha sostituito la colonscopia come strumento di screening primario per le persone ad aumentato rischio di polipi o cancro al colon.
A causa delle limitazioni, la colonscopia virtuale non ha sostituito la colonscopia come strumento di screening primario per le persone ad aumentato rischio di polipi o cancro al colon. Un'alternativa alla colonscopia è una colonscopia virtuale. La colonscopia virtuale è una tecnica che utilizza la scansione TC per ottenere immagini del colon simili alle viste del colon ottenute dall'osservazione diretta attraverso la colonscopia. Le immagini sono costruite utilizzando le immagini CT in modo che non rappresentino immagini reali. Sono immagini virtuali.
In preparazione alla colonscopia virtuale, il giorno prima dell'esame, il colon viene pulito con lassativi. Durante l'esame, un tubo viene inserito nell'ano e viene utilizzato per iniettare aria nel colon. Le scansioni TC vengono quindi eseguite con il colon gonfio e le scansioni vengono analizzate e manipolate per formare un'immagine virtuale del colon. Se eseguita correttamente, la colonscopia virtuale può essere efficace. Può anche trovare polipi "nascosti" dietro pieghe che a volte non vengono rilevate dalla colonscopia.
Tuttavia, la colonscopia virtuale presenta diversi limiti.
A causa di queste limitazioni, la colonscopia virtuale non ha sostituito la colonscopia come strumento di screening primario per le persone ad aumentato rischio di polipi o cancro del colon. Attualmente è un'opzione per le persone a rischio normale di polipi e cancro del colon che non possono o non vogliono sottoporsi a colonscopia.
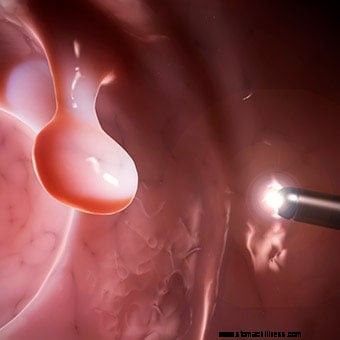 Le immagini ad alta risoluzione che consentono un migliore rilevamento delle lesioni piatte sono diventate standard sulla maggior parte dei colonscopi. L'ingrandimento delle immagini può anche migliorare il rilevamento delle lesioni.
Le immagini ad alta risoluzione che consentono un migliore rilevamento delle lesioni piatte sono diventate standard sulla maggior parte dei colonscopi. L'ingrandimento delle immagini può anche migliorare il rilevamento delle lesioni. Ci sono diversi nuovi sviluppi nella colonscopia. La maggior parte di questi è incentrata sul miglioramento del rilevamento di lesioni difficili da vedere - piccole (ad esempio piccoli polipi) e piatte - nonché sulla capacità di determinare al momento della colonscopia se sono necessari o meno polipi e lesioni da sottoporre a biopsia o rimuovere perché possono contenere tessuto premaligno o maligno. Questo è importante perché molte di queste lesioni non sono premaligne o maligne e viene speso molto tempo e denaro per rimuoverle e inviarle inutilmente per un esame microscopico.
Le immagini ad alta risoluzione che consentono un migliore rilevamento delle lesioni piatte sono diventate standard sulla maggior parte dei colonscopi. L'ingrandimento delle immagini può anche migliorare il rilevamento delle lesioni.
L'imaging a banda stretta utilizza una speciale lunghezza d'onda della luce che migliora il modello di minuscoli vasi sanguigni che si trovano appena sotto il rivestimento del colon. Il modello di questi vasi è diverso nel tessuto normale, premaligno e maligno. La determinazione del pattern consente di identificare più facilmente le lesioni, in particolare le lesioni piatte premaligne e maligne, e consente anche di decidere se la lesione debba essere sottoposta a biopsia o rimossa al momento della colonscopia senza attendere i risultati di l'esame microscopico.
La cromoendoscopia utilizza coloranti (macchie) che vengono spruzzati sul rivestimento del colon per differenziare il rivestimento normale dai tessuti neoplastici (benigni, premaligni e maligni) e determinare quali lesioni devono essere rimosse o sottoposte a biopsia.
L'endoscopia a fluorescenza utilizza sostanze chimiche marcate con fluoresceina spruzzate sul rivestimento del colon o iniettate per via endovenosa. Le sostanze chimiche vengono assorbite dalle cellule anormali (premaligne e maligne) del rivestimento del colon più delle cellule normali e un'illuminazione speciale rende le aree delle cellule anormali più chiare da vedere in modo che possano essere sottoposte a biopsia o rimosse completamente. L'endoscopia laser confocale utilizza una particolare lunghezza d'onda della luce che penetra per diversi millimetri nel rivestimento del colon colorato con fluoresceina. Le cellule anormali possono essere identificate più chiaramente rispetto alla sola colorazione con fluoresceina.
Esistono anche colonscopi e accessori che consentono una vista retrograda del colon oltre alla vista anterograda dalla punta del colonscopio. Pertanto, le immagini vengono ottenute in due direzioni opposte di 180 gradi al fine di identificare le lesioni che potrebbero nascondersi dietro le pieghe del rivestimento del colon che non sarebbero rilevate da un colonscopio standard con visione in avanti. Ci sono anche tentativi di sviluppare un colonscopio auto-avanzante.
La maggior parte di queste nuove tecniche colonscopiche, ad eccezione dell'imaging ad alta risoluzione, non sono standard. Quale(i) alla fine si rivelerà un prezioso complemento alla colonscopia deve ancora essere determinato.
Infine, la risonanza magnetica (MRI) può essere utilizzata per esaminare il colon in modo simile alla colonscopia virtuale TC. Il principale vantaggio della risonanza magnetica è che non c'è esposizione alle radiazioni; in caso contrario, le limitazioni sono simili alla colonscopia virtuale TC.
 IBS e IBD:quali sono le differenze tra i sintomi?
IBS e IBD:quali sono le differenze tra i sintomi?
 6 suggerimenti per affrontare i problemi digestivi
6 suggerimenti per affrontare i problemi digestivi
 Diagnosi di infezioni virali mediante tecnologie su micro e nanoscala
Diagnosi di infezioni virali mediante tecnologie su micro e nanoscala
 Troppo acido nello stomaco:quali sono le cause del reflusso e della malattia da reflusso acido?
Troppo acido nello stomaco:quali sono le cause del reflusso e della malattia da reflusso acido?
 Il nuovo farmaco IBS allevia il dolore allo stomaco e la diarrea in alcuni:studio
Il nuovo farmaco IBS allevia il dolore allo stomaco e la diarrea in alcuni:studio
 Potrebbero verificarsi malattie rare e gravi nei bambini con COVID-19
Potrebbero verificarsi malattie rare e gravi nei bambini con COVID-19
 8 persone infette da un raro focolaio di virus dei topi negli Stati Uniti
Ultime notizie sulle malattie infettive Nei tempi antichi, anche i ricchi avevano parassiti CDC avverte di aumento della rabbia legata ai pipistrelli E. Focolaio di Coli in 6 stati da insalate confez
8 persone infette da un raro focolaio di virus dei topi negli Stati Uniti
Ultime notizie sulle malattie infettive Nei tempi antichi, anche i ricchi avevano parassiti CDC avverte di aumento della rabbia legata ai pipistrelli E. Focolaio di Coli in 6 stati da insalate confez
 Quattro cose che causano mal di stomaco | Arshad Malik, MD
Tutti provano un mal di stomaco di tanto in tanto, sia che si tratti di consumare qualcosa che non piace al tuo corpo o di avere crampi mestruali (nelle donne). Ma se avverti regolarmente mal di stoma
Quattro cose che causano mal di stomaco | Arshad Malik, MD
Tutti provano un mal di stomaco di tanto in tanto, sia che si tratti di consumare qualcosa che non piace al tuo corpo o di avere crampi mestruali (nelle donne). Ma se avverti regolarmente mal di stoma
 Una panoramica di Stridor
Stridor si riferisce al rumore che viene prodotto quando qualcuno con le vie aeree superiori ostruite cerca di respirare. Il suono è caratteristico e acuto. La maggior parte degli operatori sanitari l
Una panoramica di Stridor
Stridor si riferisce al rumore che viene prodotto quando qualcuno con le vie aeree superiori ostruite cerca di respirare. Il suono è caratteristico e acuto. La maggior parte degli operatori sanitari l