Abstrakt
Interleukin-17 (IL-17) ist weit verbreitet in Tumorgewebe unterdrückt und wirksame Anti-Tumor-Immunantworten. Jedoch bleiben die Quelle der erhöhten tumorinfiltrierenden IL-17 und seinen Beitrag zur Tumorprogression in menschlichen Magenkrebs schlecht verstanden. In dieser Studie eingeschrieben wir 112 Magenkrebs-Patienten wurde verwendet, um die Immun Kolokalisation von CD3, CD4, CD56, CD20, CD68 und Mastzellen-Tryptase (MCT) mit IL-17 zu beurteilen. Die Immunhistochemie wurde verwendet, um die Verteilung der Gefäßdichte (CD34), CD66b +, CD68 + und FoxP3 + Zellen in verschiedenen microanatomical Bereichen zu bewerten. Die prognostische Wert wurde von Kaplan-Meier-Analyse und Cox-Regressionsmodell bestimmt. Die Ergebnisse zeigten, dass Mastzellen, nicht aber T-Zellen oder Makrophagen, waren die vorherrschende Zelltyp produziert IL-17 bei Magenkrebs. Signifikante positive Korrelationen wurden zwischen Dichten von Mastzellen stammenden IL-17 und Mikrogefßen, Neutrophilen und regulatorische T-Zellen (Treg) nachgewiesen. Futhermore, fanden wir, dass die Mehrheit der vaskulären endothelialen Zellen, die Interleukin-17-Rezeptor (IL-17R). Kaplan-Meier-Analyse zeigte, dass die zunehmende intratumorale infiltriert Mastzellen und IL-17 + Zellen sowie MCT + IL-17 + Zellen waren signifikant mit schlechter Gesamtüberleben assoziiert. Diese Befunde zeigten, dass Mastzellen die Hauptquelle von IL-17 in Magenkrebs waren und intratumorale IL-17 Infiltration haben kann Tumorprogression gefördert durch Angiogenese in dem Tumor-Mikroumgebung durch die Achse des IL-17 /IL-17R zu erhöhen. IL-17-positive Mastzellen zeigten einen prognostischer Faktor bei Magenkrebs, was darauf hinweist, dass die Immuntherapie Mastzellen Targeting könnte eine wirksame Strategie sein, zu kontrollieren intratumorale IL-17 Infiltration und damit Immunsuppression im Tumormikromilieu umkehren, Krebs-Immuntherapie zu erleichtern. Citation: Liu X, Jin H, Zhang G, Lin X, Chen C, Sun J, et al. (2014) intratumorale IL-17-positiven Mastzellen sind die Hauptquelle des IL-17, die einen prognos von Überleben in der Magenkrebs-Patienten ist. PLoS ONE 9 (9): e106834. doi: 10.1371 /journal.pone.0106834 Editor: Xin-Yuan Guan, The University of Hong Kong, China Empfangen: 12. Mai 2014; Akzeptiert: 1. August 2014; Veröffentlicht: 8. September 2014 Copyright: © 2014 Liu et al. Dies ist eine Open-Access-Artikel unter den Bedingungen der Lizenz Creative Commons, die uneingeschränkte Nutzung erlaubt, die Verteilung und Vervielfältigung in jedem Medium, vorausgesetzt, der ursprüngliche Autor und Quelle genannt werden Datenverfügbarkeit. Die Autoren bestätigen, dass alle Daten, die Ergebnisse sind in vollem Umfang zur Verfügung, ohne Einschränkung zu Grunde liegen. Alle relevanten Daten sind in der Papier und seine Hintergrundinformationen Dateien Finanzierung:. XSL durch die Gewährung von der National Science Foundation of China (81273254 /H1006) unterstützt wurde, http://www.nsfc.gov. cn /. Die Geldgeber hatten keine Rolle in Studiendesign, Datenerfassung und Analyse, Entscheidung oder Vorbereitung des Manuskripts zur Veröffentlichung Konkurrierende Interessen:.. Die Autoren haben erklärt, dass keine Interessenkonflikte bestehen Einführung in den letzten Jahrzehnten zunehmend Aufmerksamkeit wurde dem Mechanismus bezahlt (e) von immunosurveillance in der Tumor-Mikroumgebung entweicht und insbesondere die Beziehung zwischen Entzündung und Immununterdrückung. Eine der wichtigsten Komponenten des Immunsystems in Entzündung mit Krebs assoziiert ist kürzlich als Interleukin-17 (IL-17) erkannt worden. IL-17 hat pleiotrope Funktionen und mehrere Ziele, die an menschlichen Krankheiten in Maus-Modellen untersucht, aber zunehmend verknüpft meist [1] - [5]. IL-17 wurde in verschiedenen Tumoren, einschließlich Brustkrebs [6], Magenkrebs [7], [8], Darmkrebs [9], Karzinogen-induzierten Hautkrebs [10], intrahepatischen cholangiocarcinoma [11], und hepatozellulären identifiziert Karzinom [12]. IL-17-Erzeugung während der Tumorentwicklung in der Tumor-Mikroumgebung in Anzahl Zellen allmählich zu erhöhen und mit schlechten Überleben in krebsbedingten Patienten korreliert. Es ist seit langem in Betracht gezogen, dass die Haupt zelluläre Quelle von IL-17 ist CD4 + T-Lymphozyten (Th17-Zellen). Vor kurzem wurden viele Studien Targeting-IL-17 gezeigt, dass IL-17-Produktion nicht auf Th17 Lymphozyten beschränkt ist, sondern auch in einer Vielzahl adaptiver und angeborenen Immunzellen zu finden ist, einschließlich γδT-Zellen, NKT-Zellen, NK-Zellen, Mastzellen, und Granulozyten [3], [13]. Magenkrebs ist eine der häufigsten Krebsarten und eine führende Ursache von Krebs-Todesfälle weltweit [14]. Mehr als 1 Million neue Patienten werden jedes Jahr weltweit mit Magenkrebs diagnostiziert wurde, 42,5% davon in China. Traditionelle therapeutische Strategien, einschließlich der Chirurgie, Chemotherapie und Strahlentherapie sind die wichtigsten Behandlungen für Magenkrebs. Vor kurzem Immuntherapie von Krebserkrankungen wurde in den Mittelpunkt gerückt [15] - [17]. Allerdings Tumor-assoziierte Immunsuppression ist eine große Herausforderung für die Immuntherapie, weil es die zytotoxische Aktivität der wirksamen T-Zellen und natürliche Killerzellen schwächt. Während der Tumorentwicklung wird Tumor Immunsuppression häufig mit übermäßige und unkontrollierte Entzündung im Tumormikromilieu assoziiert [18]. Es ist bekannt, dass mehrere Entzündungszellen Tumoren, einschließlich Mastzellen, Makrophagen-Subtypen, Neutrophile, sowie T- und B-Lymphozyten, ein Kennzeichen von Krebs-assoziierter Entzündung [19]. In der gegenwärtigen Studie infiltrieren untersuchten wir die zelluläre Quellen von IL-17, Verteilung, funktionelle Relevanz und prädiktiven Wert von IL-17-produzierenden mit Magenkrebs in 112 Patienten-Zellen. Wir stellen neue Einblicke in die potentiellen Mechanismus (en) von IL-17 in der Tumor-Mikroumgebung in Patienten mit Magenkrebs durch die Beziehung zwischen IL-17-produzierenden Zellen und Entzündungsmediatoren, zu bewerten. Unser Ziel ist es mehr Informationen zur Verfügung zu stellen, die Immuntherapien für die Gestaltung effektiver Krebs nützlich sein kann, die IL-17 zielen. Ethik-Anweisung Vor der Forschung , informierte Zustimmung wurde von jedem Patienten erhalten. Entsprechende Genehmigung wurde von der Ethikkommission des Ersten Affiliated Hospital, Medical College, Zhejiang University gewährt. Insgesamt 112 Patienten zwischen Februar 2009 und März 2010 in unserer Klinik wurden aufgenommen . Patienten, die die folgenden Kriterien erfüllt wurden gewählt: a) diagnostiziert als Magenkrebs basierend auf Pathologie; b) erhielt wirksame Resektion. Die Ausschlusskriterien waren Patienten, die Hinweise auf Fernmetastasen hatte, Beweise für gleichzeitige Autoimmunkrankheit, HIV oder Syphilis und Patienten, die vor der Operation Anti-Krebs-Therapie erhalten. Die Kriterien der effektiven Resektion wurden als Resektion ohne Resttumor (R0) oder mikroskopisch kleine Resttumor (R1) definiert gemäß der 7 th Ausgabe des American Joint des Ausschusses für Krebs. Nach kurativer Resektion erhielten die Patienten eine adjuvante Chemotherapie auf Basis von 5-flurouracil und Platin nach der pathologischen Klassifikation TNM. Die Patienten wurden mit 3-6 Monate Intervall Follow-up, einschließlich Assays ihrer peripheren Blut für Tumormarker und Sonographie und CT alle 6 Monate alle 12 Monate Endoskop. Klinischen Merkmale der Patienten sind in Tabelle 1 gezeigt Immunhistochemie und Immunofluorescence Routine Hämatoxylin und Eosin-Färbung wurde durchgeführt, die pathologische Diagnose zu bestätigen, intratumorale Region weniger als 2 cm definiert den Rand angrenzenden des Magentumor, während normale Region wurde als mindestens 5 cm am Rande der Rand des Magentumor. Immunhistochemie Immunhistochemie definiert wurde in unserer früheren Studie [20] beschrieben, durchgeführt. Primäre Antikörper wurden Anti-IL-17-Ziege (R & D Systems, UK), Maus-Anti-CD66b (BD Pharmingen, USA), Maus-anti-CD68 (Abcam, USA), Maus-Anti-FoxP3 (Abcam, USA), und Maus-anti-CD34 (Beijing Zhongshan Golden Bridge Biotech, China). Für die negative Kontrolle wurde der primäre Antikörper mit Phosphat-gepufferter Salzlösung (PBS) ersetzt. für Immunofluoreszenz wurden ähnliche Verfahren verwendet, außer dass die endogene Peroxidase-Aktivität wurde nicht blockiert und die primäre Ab diente ein Antikörper-Cocktail. Ziege-anti-IL-17 und Ziegen-Anti-IL-17R (beide von R & D Systems, USA) wurden verwendet, um IL-17 nachgewiesen + Zellen und IL-17R-Expression. Eine Gruppe von Antikörpern, die mit CD3, CD20, CD34, CD56, c-kit (monoklonalen Maus, die alle aus Peking Zhongshan Golden Bridge Biotech, China), CD4 (monoklonalen Maus, Leica, Deutsch), CD66 (monoklonalen Maus, BD Pharmingen, USA), CD68, FoxP3 und Mastzelltryptase (MCT) (monoklonalen Maus, die alle aus Abcam wurden USA) verwendet. Nach der Inkubation über Nacht bei 4 ° C, Abschnitte unterzog Inkubation mit einer Mischung aus Sekundärantikörper: Alexa Fluor 488/568-konjugierten Esel-anti-Maus oder Cy3 /Alexa Fluor 488-konjugierten Esel-anti-Ziege oder Alexa Fluor 488 Esel-Anti-Kaninchen ( alle von Invitrogen, USA) bei 37 ° C für 1 h. Die Objektträger wurden montiert mit Vectashield, enthaltend DAPI (Vector Laboratories, USA) und visualisiert unter Verwendung eines Fluoreszenz-Imaging-Mikroskop (Olympus BX51, Japan), das mit einer CCD-Kamera (Nikon DS-Ri1). Die Bilder wurden mit Hilfe des NIS-Elements BR 3.2 Software analysiert. Negative Kontrollen, in denen PBS anstelle der primären Antikörper verwendet wurde, wurden für jeden Marker enthalten. Die Daten wurden durch manuelles Zählen positiv gefärbten Zellen in 10 repräsentativen Bereichen normal und intratumorale Regionen unter 400 × High-Power-Vergrößerung erhalten. Im einzelnen wurden vaskulären Endothelzellen oder Cluster von braun gefärbten Zellen als microvessels identifiziert nur dann, wenn sie klare Grenzen mit benachbarten Strukturen [21] hatte. Dichten wurden durch Berechnen der mittleren Anzahl positiv gefärbter Zellen pro Hochleistungsfeld mikroskopischer (HPF) bestimmt. Doppelfärbung wurde durch manuelles Zählen der positiven Zellen in 10 High-Power-Felder bestimmt; wobei die Anteile der Zellen pro Oberflächenmarker IL-17-exprimierenden wurden berechnet. Alle Analysen wurden von zwei unabhängigen, verblindeten Beobachter (GE Z und XK L), und die durchschnittlichen Zählungen der beiden Beobachter durchgeführt wurden, in der folgenden Analyse verwendet. Die Medianwerte von CD34 +, CD66b +, CD68 +, FoxP3 + und Mastzelltryptase (MCT +) und IL-17 + Zellen wurden als cut- verwendet offs die Untergruppen in unseren Ergebnissen zu definieren. Student-t-Tests wurden verwendet, Infiltration von verschiedenen Immunzelluntergruppen in Tumorgewebe und entsprechenden normalen Gewebe zu vergleichen. Chi-Quadrat-Test wurde verwendet, um die Beziehung zwischen IL-17-produzierenden Zellen und klinisch-pathologischen Eigenschaften zu beurteilen. Korrelationen zwischen Gefäßdichte (CD34), Neutrophile (CD66b), Makrophagen (CD68), regulatorische T-Zellen (FoxP3) und IL-17-produzierenden Zellen wurden unter Verwendung von Pearson oder Spearman-Korrelationskoeffizienten untersucht. Das Gesamtüberleben wurde als das Intervall zwischen Tag der Operation und das Datum des Todes oder der letzten Follow-up, je nachdem was früher aufgetreten ist. Überlebensfunktion Schätzungen wurden berechnet, um die Kaplan-Meier-Methode. A Cox proportional Modell Gefahren wurde verwendet, um die Wirkung von IL-17-produzierenden Zellen auf das Gesamtüberleben zu bewerten. Eine zweiseitige p-Wert < 0,05 wurde als statistisch signifikant anzuzeigen. Alle statistischen Analysen wurden unter Verwendung von GraphPad Prism (Version 5.00 für Windows. GraphPad Software, San Diego, CA, USA) durchgeführt und die SPSS. (Ver 16.0;. SPSS Inc., Chicago, IL, USA) -Software Ergebnisse | Studienpopulation Die Patientencharakteristika sind in Tabelle 1 insgesamt gezeigt werden, 78 Männer und 34 Frauen wurden eingeschlossen. Das Alter der Studienpopulation lag im Bereich von 33 bis 89 (Median 60) Jahre. Von den 112 Patienten mit Magenkrebs, H.-pylori-Infektion Status war für 65 Patienten positiv, während 47 negativ war. 110 Patienten erhielten eine R0-Resektion und 2 Patienten erhielten eine R1-Resektion. Pathologische TNM Einstufungen auf der 7 beruhten th Ausgabe des American Joint des Ausschusses für Krebs: 33 Patienten, die keine Lymphknotenmetastasen hatten, während 21 N1 waren, 22 waren N2 und 36 waren N3. 1 Patient gehörte Tis, 23 Patienten gehörte ich auf die Bühne, und 25, 63 Patienten zu den Stadien II, III, respectively. 3 (2,7%) Patienten verloren zu verfolgen und 39 (34,8%) der Patienten während des Beobachtungszeitraums starben. Die mediane Nachbeobachtungszeit betrug 51 Monate zwischen 39 und 57 Monate und die Gesamtüberlebenszeit (OS) Raten waren 83,0% nach 1 Jahr, 71,4% nach 3 Jahren und 65,7% bei 4 Jahre sichern. Stichproben von 20 Patienten aus der gesamten Kohorte wurden verwendet, um die Verteilung und den Phänotyp der IL-17-produzierenden Zellen in intratumorale Region zu bewerten und die entsprechenden Normalgewebe (Abb.1). Wir fanden zytoplasmatischen IL-17-Färbung in Zellen mit einem Phänotyp ovoid, wie zuvor beschrieben [13], und in Zellen einer unregelmäßiger Form. Darüber hinaus fanden wir, dass die IL-17-exprimierenden Zellen in intratumorale Gewebe als normale Gewebe häufiger waren. Um die IL-17 + Zellen in intratumorale Gewebe identifizieren, führten wir Kolokalisationsexperimenten und den Anteil berechnet von IL-17 + Zellen in jeder Untergruppe. Zunächst wir Kolokalisation von c-kit durchgeführt wird, eine zusätzliche Mastzellmarker, mit Mastzellen-Tryptase (MCT), zeigten die Ergebnisse, dass alle MCT + Zellen, die c-kit (Fig. S1), das anzeigt, daß MCT könnte repräsentativ zu identifizierten Mastzellen verwendet. In Zellen des Phänotyps ovoid, wählten wir eine Anzahl von T-Zellen, B-Zellen und NK-Zellmarker: gesagt, CD3, CD4, CD20 und CD56 und beurteilten ihre Kolokalisation mit IL-17. Allerdings CD20 + IL-17 + und CD56 + IL-17 + Zellen wurden identifiziert, wenn auch selten (< 1%; Abb.2, rechts oben Platten). Obwohl gelegentliche CD3 + IL-17 + und CD4 + IL-17 + Zellen beobachtet wurden, die mittleren Prozentsatz von IL-17 + Zellen in beiden Untergruppen waren 12,4% ( 2,2-34,1%) und 8,4% (0-26,7%; Abb.2, linke obere Platten; Tabelle 2) nächstes untersuchten wir den Phänotyp von IL-17 + Zellen von unregelmäßiger Form; Makrophagen wurden als potenzielle Quellen von IL-17 Produktion [22] vorgeschlagen. In Übereinstimmung damit bis zu 18,5% der IL-17-produzierenden Zellen in Magenkrebs Gewebe wurden Makrophagen (Bild 2, unten links Platte, Tabelle 2). Jedoch blieb die Mehrzahl der IL-17-produzierenden Zellen nicht identifiziert. Um zu bestimmen, ob Mastzellen eine zusätzliche Quelle für IL-17 Produktion in Magenkrebs wurden, führten wir Kolokalisation von IL-17 und Mastzellen-Tryptase (MCT). Wir fanden heraus, dass die Mehrheit der IL-17 + Zellen mit MCT colocalized + Zellen. (40-60% der IL-17 + Zellen; Abb.2, rechte untere Platte; Tabelle 2) Verteilung von MCT + IL-17 + Zellen und Korrelation mit klinisch-pathologischen Eigenschaften Um die Mastzellen stammenden IL-17 eine wichtige zelluläre war bestätigen Quelle der IL- 17 in der Magenkrebs-Mikroumgebung, führten wir Immunofluoreszenz Doppelfärbung von intratumorale und normalen Gewebeproben von den 112 Patienten. Die Mehrheit der IL-17 + Zellen doppelgefärbt stark mit MCT (14-68,1% der IL-17-exprimierenden Zellen) in intratumorale Gewebe (Abb. 3A). Wir fanden, dass die Dichten der MCT + Mastzellen und IL-17 + Zellen in intratumorale Geweben signifikant höher zu sein, gefunden wurden, als in normalen Geweben (MCT + T vs. MCT + N, 10,02 ± 4,06 vs. 8,66 ± 3,29, p = 0,0023; IL-17 + T vs. IL-17 + N, 8,16 ± 3,89 vs. 7,18 ± 3,48, p = 0,0165; Fig. 3B). Darüber hinaus ist die Dichte des MCT + IL-17 + Zellen in intratumorale Gewebe war signifikant höher als in normalen Geweben (4,55 ± 2,48 vs 3,93 ± 2,24, p = 0,0154; Fig. 3B). Um sup signifikante Assoziationen zwischen klinisch-pathologischen Eigenschaften und MCT + IL-17 <> + Zellen, die Chi-Quadrat-Test oder Fisher-Test wurde verwendet (siehe Tabelle 1) zu identifizieren. Allerdings MCT + IL-17 + Zellen in den intratumorale Gewebe korrelierte nicht mit einer klinischen Merkmal bewertet, einschließlich H. pylori-Infektion Status, Tumorgröße, dem Grad der Differenzierung und Klassifizierung von TNM. erhöhte intratumorale MCT + Zelle, IL-17 + Zelle und MCT + IL-17 + Zelldichten wurden korreliert mit einer schlechten Gesamtüberlebenszeit Auf der univariaten Analyse (Tabelle 3), die konventionelle klinisch-pathologischen Eigenschaften prädiktive der schlechten Gesamtüberleben (OS) wurden schlecht differenzierten Tumoren und fortgeschrittenen TNM-Stadium. Zur weiteren Analyse Zahlen von MCT + Zellen, IL-17 + Zellen und MCT + IL-17 + Zellen wurden in zwei Gruppen eingeteilt: oberhalb und unterhalb der Mittelwerte. Kaplan-Meier-Überlebenskurven wurden hergestellt, dem Log-Rank-Test, um die Verbindung mit OS untersuchen. Patienten mit einer hohen Zahl von intratumorale Infiltration MCT + Zellen und IL-17 + Zellen hatten eine schlechtere OS als solche mit niedrigeren Zahlen von MCT + Zellen (p = 0,004) und IL-17 + -Zellen (p = 0,014, Fig. 4B). Darüber hinaus Patienten mit höheren Zahlen von MCT + IL-17 + hatte Zellen kürzere Überlebensdauer als solche mit niedrigeren Zahlen von MCT + IL-17 + Zellen (p = 0,018, Abb. . 4C) Variablen von P < 0,1 in univariaten Analysen in einer multivariaten Cox-proportional-Hazards-Analyse einbezogen wurden, fanden wir, dass beide intratumorale MCT-positiven Zellen (HR = 2,057; 95% CI: 1,048 bis 4,037; p = 0,036) und TNM-Stadium (HR = 3,832; 95% CI: 1,679 bis 8,745; p = 0,001) waren unabhängige prognostische Faktoren (Tabelle 3). Zeigt an, dass Patienten mit einer höheren Anzahl von intratumorale MCT-positiven Zellen waren fast 2,1-mal häufiger als diejenigen, sterben mit niedrigeren Zahlen dieser Zellen. IL-17 ist ein bekanntes pro-inflammatorische Faktor, der, sowie die Rekrutierung von anderen Entzündungs- und Immunzelltypen könnte das Tumorwachstum durch die Förderung der Angiogenese und Rekrutierung Neutrophilen fördern. Um die potentiellen Mechanismus (en) von IL-17-Anreicherung in der Tumormikroumgebung mit einer schlechten Prognose erkunden. Wir führten Immunhistochemie für verschiedene Entzündungsmediatoren, insbesondere Gefäßdichte, Neutrophilen, Makrophagen und regulatorische T-Zellen in der gesamten Studienpopulation ( n als nächstes analysierten wir die Korrelation zwischen intratumorale MVD, neutrophil Dichte, Makrophagendichte, regulatorische T-Zelldichte und der Dichte des IL-;.. 17 + Zellen, insbesondere MCT + IL-17 + Zellen. Die Ergebnisse zeigten eine signifikante Korrelation zwischen MVD und IL-17 + Zellen (r = 0,4040, p = 0,0001), während signifikant, aber schwach ist, Korrelationen zwischen IL-17 + Zellen und Neutrophilen (r = gefundene 0,2135, p = 0,0238) und Treg (r = 0,2963, p = 0,0017) (Daten nicht gezeigt). Allerdings haben wir analysiert, ferner die Korrelation zwischen MCT + IL-17 + Zellen und diese Entzündungsmediatoren. Eine stärkere signifikante Korrelation zwischen MCT + IL-17 + Zellen und MVD (r = 0,4396, p < 0,0001). Jedoch sind die Korrelationen zwischen MCT + IL-17 + Zellen und Neutrophilen (r = 0,2578, p = 0,0061) und Treg (r = 0,2898, p = 0,0021) war ähnlich dem von IL-17 + Zellen (in 6 gezeigt). Kolokalisation zwischen IL-17R und verschiedene entzündliche und Immunzellen um den Mechanismus (n) unter dem eng Beziehung zwischen IL- zu erkunden 17 Zellen und MVD, sowie anderer entzündlicher und Immunzellen zu erzeugen. Wir führten Kolokalisationsexperimenten die Expression von IL-17R in vaskulären endothelialen Zellen, Neutrophilen, Makrophagen und regulatorische T-Zellen zu bewerten (random ausgewählt ist, n = 20). Unsere Ergebnisse zeigten, dass die Mehrzahl der vaskulären endothelialen Zellen, die IL-17R (6-58% von vaskulären Endothelzellen; Fig.7) in intratumorale Geweben. In Übereinstimmung mit unserer Hypothese, kaum Neutrophilen und regulatorischen T-Zellen nachgewiesen wurden IL-17R exprimieren. Interessanterweise fanden wir die Expression von IL-17R in der Oberfläche von Tumorzellen. (Abb. S2). Immun-Escape spielt eine wichtige Rolle bei der Entstehung und Entwicklung von Krebs. Die Mediatoren und zelluläre Effektoren des Immunsystems sind wichtige Komponenten eines immunsuppressiven Tumorumgebung. Die Rolle von Interleukin-17, als pro-inflammatorischen Faktor hat, zog die Aufmerksamkeit vor kurzem bei Krebserkrankungen, Autoimmunerkrankungen und Immunschwächekrankheiten. CD4 + Th17-Zellen wurden dachte lange die einzige zelluläre Quelle von IL-17 zu sein, in den menschlichen Tumor-Mikroumgebung [23]. Allerdings hat sich immer mehr Anzeichen dafür gezeigt, dass verschiedene Zelltypen produzieren IL-17 [3], [24]. Mastzellen, eine wichtige zelluläre Komponente des angeborenen Immunsystems, wurden als wichtige zelluläre Quelle von IL-17 erkannt. Tatsächlich können sie produzieren und /oder eine Vielzahl von Zytokinen und Chemokinen absondern, die Immunabwehr und Entzündung beitragen, einschließlich der Rekrutierung von Leukozyten und Gefäßzellproliferation. Vor kurzem ist gezeigt worden, dass Mastzellen in den Tumor-Mikroumgebung über den SCF /c-kit-Signalweg infiltrieren, was zu einer Verschlechterung einer Entzündung und Immunsuppression [25]. Mast-Zellen stammenden IL-17 wurde in mehreren Autoimmunerkrankungen, einschließlich rheumatoider Arthritis [13], der Psoriasis [26] und Spondylarthritis [27], in denen Mastzellen untersucht, eine große zelluläre Quelle von IL-17 waren, und zeigte, eine starke Korrelation mit der Pathogenese und Fortschreiten der Krankheit. Allerdings ist die Quelle der erhöhten Tumorinfiltration von IL-17 und der Beitrag zum Fortschreiten des Tumors, sowie der zugrunde liegende Mechanismus (s), blieb kaum verstanden. In dieser Studie haben wir festgestellt dass IL-17-exprimierenden Zellen in menschlichen Magenkrebs Proben zeigten zwei Phänotypen. Einige hatten einen relativ normalen Phänotyp, eiförmig /plasmazytoiden Formen, aber einige hatten mehr unregelmäßige Formen. Des Weiteren fanden wir, dass IL-17 + Lymphozyten nur ~ 10% der IL-17-exprimierenden Zellen enthalten, im Gegensatz zu früheren Studien in menschlichen Tumormikroumgebung [7], [23]. Vor kurzem Bo Wang et al. [28], dass Mastzellen gefunden, aber keine Zellen oder Makrophagen T, waren der vorherrschende Typ exprimieren IL-17 in Plattenepithelkarzinomen des Ösophagus Gewebe. Interessanterweise fanden wir auch, dass die Mehrzahl von IL-17 + Zellen mit MCT kolokalisiert + Zellen (14 bis 68,1% des IL-17 + Zellen), was anzeigt, dass Mastzellen der vorherrschende Zellquelle waren von IL-17 in menschlichen Magenkrebs. Mehrere Studien haben gezeigt, dass IL-17-Immunüberwachung beeinträchtigt und in Tumoren Angiogenese und Karzinogenese fördert [1], [29], was darauf hindeutet, dass die Entzündung Umgebung durch Konzentrationen von endogenem IL-17 angetrieben Tumorprogression beitragen. Unsere Ergebnisse vorgeschlagen, dass das Niveau der IL-17-exprimierenden Zellen in Tumorgewebeproben höher war als die entsprechenden normalen Gewebeproben und dass Mastzellen stammenden IL-17 war reichlicher in menschlichen Magenkrebs. Kaplan-Meier-Analyse zeigte, dass die intratumorale IL-17 + Zellen und intratumorale MCT + IL-17 + Zellen wurden in menschlichen Magenkrebs-Patienten mit schlechter Überleben korreliert. Der genaue Mechanismus (e) die Assoziation zwischen steigender Konzentrationen von IL-17 in der Tumor-Mikroumgebung und die Tumorprogression zugrunde liegenden bleiben (s) unklar. Eine Studie berichtet, dass IL-17 Tumorentwicklung durch die Rekrutierung von myeloischen abgeleitet Suppressorzellen (MDSCs), wie CD11b + Gr1 + Zellen, in die Tumorumgebung [30] zu fördern. Inzwischen haben mehrere Studien gezeigt, dass IL-17 das Wachstum von vaskulären Endothelzellen verbessern kann und beeinflussen die angiogene Fortschritt durch die Sekretion von Zytokinen zu, wie TNF-α, IL-8 und VEGF [29], [31], eine Studie mit, die IL-17-vermittelte parakrine Netzwerk berichtet fördert Tumorresistenz gegenüber anti-angiogene Therapie [32]. In Übereinstimmung damit zeigte unsere Ergebnisse eine signifikante Korrelation zwischen MVD und IL-17 + Zellen. Es wurde bekannt, dass Mastzellen vaskuläre Proliferation stimulieren könnte [33], in unserer Studie fanden wir eine signifikante Korrelation zwischen MVD und MCT + IL-17 + Zellen, was zeigt, dass diese IL-17 produzieren Mastzellen haben stärkere Wirkung auf die Angiogenese fördern. Zusätzlich fanden wir, dass die Mehrzahl von vaskulären endothelialen Zellen IL-17R exprimiert, mehr Interessanterweise fanden wir, dass Magenkrebszellen für die IL-17R-positiv waren. Frühere Studien haben berichtet, dass IL-17R-Expression mit der Tumor Malignität assoziiert wurde [34], [35]. Die Kombination dieser Ergebnisse, IL-17 Infiltration der Tumorprogression gefördert haben Angiogenese im Tumormikroumgebung durch die Achse des IL-17 /IL-17R-Funktion auf vaskuläre Endothelzellen und Tumorzellen zu erhöhen. Ein weiterer möglicher Mechanismus besteht in der Rekrutierung von Entzündungszellen durch IL-17, wie Neutrophile und Makrophagen. Es wurde gezeigt, dass IL-17 Tumorprogression durch direkte Auswirkungen auf die Rekrutierung von Neutrophilen [36], [37] fördert. In unserer Studie intratumorale IL-17 + Zellen und MCT + IL-17 + Zellen zeigten beide schwach, aber signifikante Korrelationen mit der Anzahl der intratumorale Neutrophilen, während intratumorale Makrophagen keine Bedeutung zeigte. Obwohl kaum wurden Neutrophilen IL-17R exprimieren. Mast-derived IL-17 könnte eine Schlüsselrolle bei der Rekrutierung von Neutrophilen durch CXC-Chemokine, wie CCL2 spielen, wie zuvor beschrieben [38]. Nachweis von verschiedenen Krebsarten zeigt, dass der Anteil von regulatorischen T-Zellen (Treg) im Tumorgewebe bei Patienten mit multiplem Malignitäten erhöht ist [39], [40]. Es wurde berichtet, dass Treg Rekrutierung eine VEGF-reiche Tumormikroumgebung bei der Einrichtung und die Erhöhung der Tumorangiogenese [41] eine Schlüsselrolle hatte. Früheren Studie hat, dass sie interagieren mit konventionellen CD4 + T-Zellen zu erzeugen, IL-10 Herstellung von regulatorischen T-Zellen durch die Achse des ICOSL /ICOS [42], um die regulatorische Rolle von Mastzellen berichtet. Ganeshan et al. [43] berichteten, dass Treg tatsächlich verbessern, anstatt hemmen, Mastzellproduktion von IL-6, einem pleiotrope Cytokine, die zwischen IL-17-produzierenden Zellen und FoxP3 eine zentrale Rolle in der Regulation des Gleichgewichts zu spielen Nach unserem Wissen ist dies der erste Bericht über die Phänotyp und Verteilung von intratumorale IL-17-produzierenden Zellen und ihre klinische Relevanz und insbesondere der prognostische Wert von intratumorale Mastzellen stammenden IL-17 in Magenkrebs. Unsere Daten zeigen, dass die meisten IL-17-produzierenden Zellen Mastzellen waren, während IL-17 + Lymphozyten selten waren. Darüber hinaus fanden wir, dass die intratumorale IL-17 + Zellen und intratumorale MCT + IL-17 + Zellen mit schlechter Überleben korreliert. Jedoch bleiben der Mechanismus (en) der Mastzellinfiltration in der Tumor-Mikroumgebung und der spezifische Mechanismus zwischen dem überexprimierenden IL-17 und der inflammatorischen und Immunzellen weitgehend unbekannt. Weiterhin kann die Unterscheidungsfunktion gespeichert und sekretorischen IL-17 noch veranschaulicht werden musste. So sind prospektive Studien mit Schwerpunkt auf Mastzellrekrutierung und IL-17 Produktion im Magen Tumor-Mikroumgebung notwendig, den prädiktiven Wert von intratumorale Mastzellen stammenden IL-17 weiter. Acknowledgments Wir danken Lin Zhou Haiyang Xie und Xiaowen Feng im Key Lab des kombinierten Multiorgantransplantation, Ministerium für Gesundheit, Erste Affiliated Hospital, School of Medicine, Zhejiang University für die technische Unterstützung in der Immunhistochemie und Immunfluoreszenz.
Materialien und Methoden
Patientenproben
Immunofluorescence
Quantifizieren immunostaining Parameter
Die statistische Analyse
IL-17 wurde vorwiegend durch MCT ausgedrückt + Mastzellen
immunhistochemischen Eigenschaften und die Assoziation zwischen MCT + IL-17 + Zelldichte und immunochemischen Variablen
= 112). Representative Bereichen CD34 + Mikrogefßen, CD66b + Neutrophilen, CD68 + Makrophagen und FoxP3 + regulatorische T-Lymphozyten in intratumorale und normalem Gewebe sind in gezeigt. 5A. Die Dichten von intratumorale CD34 + microvessels (p = 0,0030), CD66b + Neutrophilen (p < 0,0001), CD68 + Makrophagen (p < 0,0001) und FoxP3 + regulatorische T-Lymphozyten (p <diejenigen, signifikant höher als in waren 0,0001) normalen Geweben (Fig 5B)
Diskussion
Hintergrundinformationen
Abbildung zu beurteilen S1.
Kolokalisation zwischen c-kit und Mastzelltryptase (MCT)
doi:. 10.1371 /journal.pone.0106834.s001
(TIF)
Abbildung S2.
Kolokalisation zwischen IL-17R (grün) und Neutrophilen, Makrophagen, regulatorische T-Zellen (orange)
doi:. 10.1371 /journal.pone.0106834.s002
(TIF)
 Biologische Therapie kann das Risiko einer schweren COVID-19-Erkrankung verringern
Biologische Therapie kann das Risiko einer schweren COVID-19-Erkrankung verringern
 Alkohol schädigt das Mikrobiom im Mund
Alkohol schädigt das Mikrobiom im Mund
 Das Bakterienprofil des Darms kann Darmschäden nach einer Strahlentherapie vorhersagen
Das Bakterienprofil des Darms kann Darmschäden nach einer Strahlentherapie vorhersagen
 Erstellung einer physischen und genetischen Karte von Cannabis sativa
Erstellung einer physischen und genetischen Karte von Cannabis sativa
 Bestimmte Bakterienarten können das HIV-Risiko bei Frauen erhöhen,
Bestimmte Bakterienarten können das HIV-Risiko bei Frauen erhöhen,
 Veränderungen der Darmbakterien beeinflussen die Ergebnisse der Lupus-Behandlung in der Schwangerschaft
Veränderungen der Darmbakterien beeinflussen die Ergebnisse der Lupus-Behandlung in der Schwangerschaft
 Verlust der Darmepithelbarriere, die für COVID-19-bedingtes MIS-C bei Kindern verantwortlich ist,
schlägt vor zu studieren Während die Coronavirus-Krankheit 2019 (COVID-19) bei Kindern relativ selten und in der Regel mild ist, von einigen ist bekannt, dass sie mit einem seltenen, aber schwerwiegen
Verlust der Darmepithelbarriere, die für COVID-19-bedingtes MIS-C bei Kindern verantwortlich ist,
schlägt vor zu studieren Während die Coronavirus-Krankheit 2019 (COVID-19) bei Kindern relativ selten und in der Regel mild ist, von einigen ist bekannt, dass sie mit einem seltenen, aber schwerwiegen
 Geben Etiketten auf kommerziellen Kefir-Produkten den Mikrobengehalt korrekt an?
Das Darmmikrobiom ist ein wesentlicher Bestandteil des menschlichen Organismus, wie aus vielen Forschungen der letzten Jahrzehnte mehr als deutlich wurde. Die International Scientific Association for
Geben Etiketten auf kommerziellen Kefir-Produkten den Mikrobengehalt korrekt an?
Das Darmmikrobiom ist ein wesentlicher Bestandteil des menschlichen Organismus, wie aus vielen Forschungen der letzten Jahrzehnte mehr als deutlich wurde. Die International Scientific Association for
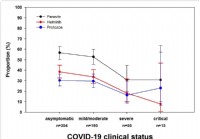 Untersuchungen zeigen, dass ein Befall mit Darmparasiten den Schweregrad von COVID-19 verringert
Wir lernen jeden Tag mehr über die COVID-19-Krankheit. Erwachsene jeden Alters mit bestimmten Grunderkrankungen haben ein erhöhtes Risiko für schwere Erkrankungen durch das Virus, das COVID-19 verursa
Untersuchungen zeigen, dass ein Befall mit Darmparasiten den Schweregrad von COVID-19 verringert
Wir lernen jeden Tag mehr über die COVID-19-Krankheit. Erwachsene jeden Alters mit bestimmten Grunderkrankungen haben ein erhöhtes Risiko für schwere Erkrankungen durch das Virus, das COVID-19 verursa