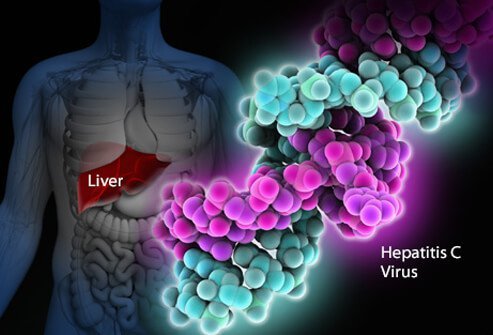
 Mi a HCV, hogyan terjed, vannak-e tünetei, és gyógyítható?
Mi a HCV, hogyan terjed, vannak-e tünetei, és gyógyítható?A legtöbb hepatitis C-vel (Hep C) szenvedő embernek nincsenek tünetei. Azok azonban, akiknél vannak tünetek, a következőket tapasztalhatják:
A hepatitis C vírus fertőzés a hepatitis C vírus (más néven HCV vagy hep C) által okozott májfertőzés. Az emberi immunrendszer nehezen tudja eltávolítani a hepatitis C-t a szervezetből, és a hepatitis C fertőzés általában krónikussá válik. Évtizedeken keresztül a krónikus hepatitis C fertőzés károsítja a májat és májelégtelenséget okozhat. Az Egyesült Államokban a CDC becslései szerint 2016-ban hozzávetőleg 41 200 új hepatitis C eset fordult elő. Amikor a vírus először bejut a szervezetbe, általában nincsenek tünetek, így ez a szám becslés. Az újonnan fertőzött emberek körülbelül 75-85%-a krónikusan megfertőződik. Az Egyesült Államokban a becslések szerint több mint 2 millió ember fertőzött krónikusan hepatitis C-vel. A fertőzést leggyakrabban a 40-60 évesek körében észlelik, ami az 1970-es és 1980-as évek magas fertőzési arányát tükrözi. Évente 8-10 000 haláleset történik az Egyesült Államokban a hepatitis C fertőzés miatt. A HCV-fertőzés a májátültetések vezető oka az Egyesült Államokban, és a májrák kockázati tényezője. 2016-ban 18 153 halotti anyakönyvi kivonat tüntette fel a HCV-t a halálhoz hozzájáruló okok között; ezt alulbecsülésnek tartják.
A krónikus HCV-fertőzésben szenvedők körülbelül 10-20%-ánál 20-30 éven belül cirrózis alakul ki. A májzsugorodást felgyorsíthatja az 50 év feletti életkor, a férfi nem, az alkoholfogyasztás, az alkoholmentes zsírmájbetegség (NASH), a hepatitis B-vel vagy HIV-vel való egyidejű fertőzés, valamint az immunszuppresszív gyógyszerek. A HCV-fertőzés a májelégtelenség miatti májátültetések vezető oka az Egyesült Államokban
A HCV okozta cirrhosisban szenvedőknél a májrák (hepatóma vagy hepatocelluláris karcinóma) éves kockázata is körülbelül 1–5%.
A hepatitis a májgyulladást jelenti. A hepatitis C egyike azon számos vírusnak, amelyek vírusos hepatitist okozhatnak. Nem kapcsolódik a többi gyakori hepatitis vírushoz (például hepatitis A vagy hepatitis B). A hepatitis C a Flaviviridae tagja víruscsalád. E víruscsalád további tagjai közé tartoznak azok, amelyek sárgalázt és dengue-lázat okoznak.
A vírusnak legalább hat különböző genotípusa (törzs) létezik, amelyek eltérő genetikai profillal rendelkeznek (1-6. genotípus). Az Egyesült Államokban az 1-es genotípus a hepatitis C leggyakoribb törzse. Még egyetlen genotípuson belül is lehetnek eltérések (például az 1a és 1b genotípus). A genotipizálást a kezelés irányítására használják, mivel egyes vírusgenotípusok jobban reagálnak egyes terápiákra, mint másokra.
A humán immundeficiencia vírushoz (HIV) hasonlóan a hepatitis C is nagyon gyorsan szaporodik, és nagyon magas szintet ér el a szervezetben. A vírus felszíni fehérjéit előállító gének is gyorsan mutálódnak (változnak), és a vírus több ezer genetikai változata ("kvázi faj") keletkezik naponta. Lehetetlen, hogy a szervezet lépést tudjon tartani a HCV elleni antitestek termelésével az összes, egyszerre keringő kvázi faj ellen. Még nem sikerült hatékony vakcinát kifejleszteni, mert a vakcinának minden genotípus ellen védelmet kell nyújtania.
A hepatitis C fertőzés a májban beindítja az immunrendszert, ami gyulladáshoz vezet. Az akut fertőzöttek körülbelül 20-30%-a tapasztal olyan tipikus hepatitis tüneteket, mint a hasi fájdalom, sárgaság, sötét vizelet vagy agyagszínű széklet. A krónikus hepatitis C azonban általában a betegség késői szakaszában nem okoz tüneteket, és a hepatitis C-t a betegek "alvó sárkányként" emlegették. Több éven vagy évtizeden keresztül a krónikus gyulladás májsejtek pusztulását és hegesedést ("fibrózist") okozhat. A májban kialakuló kiterjedt hegesedést cirrózisnak nevezik. Ez fokozatosan rontja a máj létfontosságú funkcióit. A cirrózisos máj hajlamosabb a májrákra. Az alkoholfogyasztás felgyorsítja a hepatitis C-vel járó májkárosodást. Az egyidejű HIV-fertőzés, valamint az akut hepatitis A- vagy B-fertőzés szintén felgyorsítja a cirrhosis kialakulását.
Az emberek körülbelül 70-80%-ának nincsenek tünetei, amikor először kap HCV-fertőzést. A fennmaradó 20%-30%-ban előfordulhat
A hepatitis C korai tünetei közé tartozhat a sötét vizelet, a sárga szem vagy az agyagszínű széklet, bár ez szokatlan. Idővel a krónikus HCV-fertőzésben szenvedő betegeknél májgyulladás jelei alakulhatnak ki, amelyek arra utalnak, hogy a fertőzés jelen lehet. A fertőzött egyének könnyen elfáradhatnak, vagy nem specifikus tünetekre panaszkodhatnak. A cirrózis későbbi tünetei és jelei gyakran hiányoznak mindaddig, amíg a gyulladás meglehetősen előre nem halad. A cirrhosis előrehaladtával a tünetek és jelek fokozódnak, és a következők lehetnek:
Mivel a hepatitis C vérrel való érintkezés útján terjed, nincs specifikus fertőző időszak. Azok az emberek, akiknél krónikus hepatitis C alakul ki, a vírust a vérükben hordozzák, és ezért egész életükben fertőzőek másokra, hacsak meg nem gyógyulnak a hepatitis C-ből.
Nehéz pontosan megmondani, hogy mi a hepatitis C lappangási ideje, mivel a legtöbb hepatitis C-vel fertőzött embernél a fertőzés korai szakaszában nem jelentkeznek tünetei. Azok, akiknél korán jelentkeznek a tünetek a fertőzés után (átlagosan 2-12 hét, de lehet hosszabb is), enyhe gyomor-bélrendszeri tüneteket tapasztalnak, amelyek nem feltétlenül szükségesek orvoshoz fordulni.
A hepatitis C fertőzés legtöbb jele és tünete a májhoz kapcsolódik. Ritkábban a hepatitis C fertőzés a májon kívül más szerveket is érinthet.
A hepatitis C fertőzés abnormális antitestek, úgynevezett krioglobulinok termelését okozhatja a szervezetben. A krioglobulinok az artériák gyulladását (vaszkulitist) okozzák. Ez károsíthatja a bőrt, az ízületeket és a veséket. A krioglobulinémiában (krioglobulinok a vérben) szenvedő betegeknél előfordulhat
Ezenkívül a krioglobulinémiás fertőzött egyéneknél Raynaud-jelenség alakulhat ki, amelyben a kéz- és lábujjak elszíneződnek (fehérre, majd lilára, majd pirosra), és hideg hőmérsékleten fájdalmasak lesznek.
Az Egyesült Államok Megelőző Egészségügyi Szolgálatának munkacsoportja azt javasolja, hogy minden 1945 és 1965 között született felnőttet egyszer végezzenek el rutinszerűen hepatitis C-re, függetlenül attól, hogy jelen vannak-e a hepatitis C kockázati tényezői. Egyszeri tesztelés is javasolt:
Azoknál az embereknél, akik az elmúlt 6 hónapban ki voltak téve hepatitis C-nek, vírus-RNS-terhelést kell vizsgálni, nem pedig anti-HCV antitestet, mert előfordulhat, hogy az antitest a fertőzés után legfeljebb 12 hétig vagy tovább nem lesz jelen, bár a HCV RNS kimutatható. a vérben a fertőzés után már 2-3 héttel.
Általánosságban elmondható, hogy az éves szűrés megfelelő lehet olyan személyek esetében, akiknél fennáll a kockázati tényező, például ismétlődő szexuális úton terjedő betegségek (STD) vagy sok szexuális partner, folyamatos intravénás kábítószer-használat, vagy hepatitis C-ben szenvedő betegek hosszú távú szexpartnerei. ezeket az embereket eseti döntés alapján határozzák meg.
A HCV anyáról csecsemőre történő átvitelének kockázata minden terhességnél 4–7%. Jelenleg nincs a CDC ajánlása a terhesség alatti rutin hepatitis C szűrésre, és jelenleg nincs olyan gyógyszer, amely megakadályozná az anyáról a csecsemőre való átterjedést (profilaxis). A CDC azonban figyelemmel kíséri a kutatási eredményeket, és a jövőben javaslatokat tehet, amint bizonyítékok merülnek fel.
Bár az adatok még mindig korlátozottak, egy nemrégiben, több mint 1000 esetet vizsgáló, az Egyesült Királyságban végzett tanulmány kimutatta, hogy a csecsemők 11%-a már születéskor fertőzött volt, és ezeknél a csecsemőknél valószínűleg a harmincas éveik elején cirrózis alakul ki. A HCV terhesség alatti szűrése magában foglalja az anyák terhesség alatti biztonságos kezelésének lehetőségét közvetlen hatású vírusellenes szerekkel (DAA), hogy az anyát még a cirrhosis kialakulása előtt kezeljék, megelőzzék a csecsemőkori fertőzést és megelőzzék a fertőzést másokra. A HCV-fertőzött anyáktól született gyermekek korai életkorukban is részesülhetnek kezelésben, hogy megelőzzék a májzsugorodást, valamint a fertőzést másokra. E célok eléréséhez fontos lesz a több szakorvos közötti ellátás összehangolása.
A HCV-fertőzött anyák gyermekeit már 1-2 hónapos korukban meg lehet szűrni hepatitis C-re, hepatitis C vírusterheléssel vagy PCR-vizsgálattal (lásd:Vérvizsgálat hepatitis C-re). Az anyáról gyermekre átadott hepatitis C elleni antitestek akár 18 hónapig is jelen lesznek, ezért a gyermekeket legkorábban HCV-ellenanyag-teszttel kell végezni.
A hepatitis C kezelését vagy gasztroenterológus, hepatológus (a májbetegségek terén további képzettséggel rendelkező gasztroenterológus) vagy fertőző betegségek szakembere végzi. A kezelőcsoportban a májkárosodás mértékétől függően egynél több szakember is lehet. A májsebészetre szakosodott sebészek, beleértve a májátültetést is, az orvosi csapat részét képezik, és előrehaladott betegségben (májelégtelenségben vagy cirrhosisban) szenvedő betegeket látnak el. korán, még mielőtt a betegnek májátültetésre lenne szüksége. Képesek lehetnek azonosítani azokat a problémákat, amelyekkel foglalkozni kell, mielőtt a műtét megfontolható. A betegek kezelésében további segítséget nyújthatnak a dietetikusok, akik táplálkozási kérdésekben konzultálnak, valamint a gyógyszerészek, akik segítséget nyújtanak a gyógyszerek kezelésében.
Számos vérvizsgálatot végeznek a hepatitis C fertőzés diagnosztizálására. A vérben meg lehet vizsgálni a hepatitis C elleni antitestet (HCV elleni antitest). Átlagosan körülbelül 8-12 hét, de akár 6 hónap is eltelik, amíg az antitestek kialakulnak a hepatitis C-vel való kezdeti fertőzés után, így az antitestek szűrése során néhány újonnan fertőzött személy kimaradhat. Az antitestek jelenléte nem feltétlenül jelzi az aktív, szaporodó hepatitis C vírust, de ha az antitest teszt pozitív (ellenanyag van jelen), az aktív fertőzés statisztikai valószínűsége nagyobb, mint 99%.
Számos teszt áll rendelkezésre a hepatitis C vírus mennyiségének mérésére egy személy vérében (a vírusterhelés). A hepatitis C vírus RNS-e azonosítható egy polimeráz láncreakciónak (PCR) nevezett teszttel, amely már a fertőzés után 2-3 héttel kimutatja a keringő vírust a vérben, így felhasználható a hepatitis C fertőzés gyanúja esetén. korai fertőzés. Arra is használható, hogy megállapítsák, hogy van-e aktív hepatitis olyan személynél, akinél van hepatitis C elleni antitest, és hogy nyomon kövessék a vírusterhelést a kezelés során.
Vérvizsgálatokat is végeznek a HCV genotípusának azonosítására. A genotípusok eltérően reagálnak a különböző kezelésekre, ezért ez az információ fontos a legmegfelelőbb kezelési rend kiválasztásához.
A májfibrózis becslése vérvizsgálatokkal szintén meglehetősen megbízható a klinikailag jelentős hegesedés diagnosztizálásában; ezek közé tartozik a FIB-4, a FibroSure, a Fibrotest és az aszpartát aminotranszferáz-thrombocyta arány index (APRI).
A következő lépés a májhegesedés mértékének meghatározása. A májbiopszia lehetővé teszi a májszövet kis mintájának mikroszkóp alatti vizsgálatát, azonban a májbiopszia invazív vizsgálat, és jelentős vérzésveszélyt jelent. A betegség korai szakaszában a kóros területek is hiányozhatnak.
A nem invazív tesztek nagyrészt felváltották a májbiopsziát, kivéve különleges helyzeteket. Liver stiffness indicates that advanced liver scarring or cirrhosis may be present. Transient elastography may be used to measure this stiffness by ultrasound or magnetic resonance imaging (MRI).
Pre-treatment evaluation for hepatitis C also should include:
Interferons, for example, Roferon-A and Infergen, and pegylated interferons such as Peg-Intron T , Pegasys, were mainstays of treatment for years. Interferons produced sustained viral response (SVR, or cure) of up to 15%. Later, peglatedll forms produced SVR of 50%-80%. These drugs were injected, had many adverse effects, required frequent monitoring, and were often combined with oral ribavirin, which caused anemia. Treatment durations ranged up to 48 weeks.
Direct-acting anti-viral agents (DAAs) are antiviral drugs that act directly on hepatitis C multiplication.
Hepatitis C treatment is best discussed with a doctor or specialist familiar with current and developing options as this field is changing, and even major guidelines may become outdated quickly.
The latest treatment guidelines by the American Association for the Study of Liver Disease (AASLD) and Infectious Disease Society of America (IDSA) recommends use of DAAs as first-line treatment for hepatitis C infection. The choice of DAA varies by specific virus genotype, and the presence or absence of cirrhosis. In the U.S., specific insurance providers also might influence the choice due to the high cost of DAAs. Although the individual, public health, and cost benefits of treating all patients with hepatitis C is clear, the most difficult barrier to treating all people with HCV is the very high cost of the drug regimens. Patients are encouraged to discuss options with their health care professional.
Treatment is recommended in all patients with chronic hepatitis C unless they have a short life expectancy that is not related to liver disease. Severe life-threatening liver disease may require liver transplantation. Newer therapies with DAAs have allowed more and more patients to be treated.
The ultimate goals of antiviral therapy are to
A side goal is preventing co-infections with other hepatitis viruses, such as A and B, which can cause more liver disease than HCV alone. These can be prevented by vaccines and treatment.
When people first get hepatitis C, the infection is said to be acute. Most people with acute hepatitis C do not have symptoms so they are not recognized as being infected. However, some have low-grade fever, fatigue or other symptoms that lead to an early diagnosis. Others who become infected and have a known exposure to an infected source, such as a needlestick injury, are monitored closely.
Treatment decisions should be made on a case-by-case basis. Response to treatment is higher in acute hepatitis infection than chronic infection. However, many experts prefer to hold off treatment for 8-12 weeks to see whether the patient naturally eliminates the virus without treatment. Approaches to treatment are evolving. Patients with acute hepatitis C infection should discuss treatment options with a health care professional who is experienced in treating the disease. There is no established treatment regimen at this time.
If the hepatitis C RNA remains undetectable at the end of the treatment and follow-up period, this is called a sustained virologic response (SVR) and is considered a cure. Over 90% of people treated with DAAs are cured. These people have significantly reduced liver inflammation, and liver scarring may even be reversed.
About 5% of people who are treated for HCV infection are not cured by some of the older regimens. These people may still have options for cure with the newer regimens.
Few people with hepatitis C are at risk for problems if they are treated, however there are some factors that affect treatment regimens, such as concurrent HIV medications and kidney dysfunction. Some drugs are not safe for people with cirrhosis. Individuals who are unable to comply with the treatment schedule for psychological reasons or ongoing drug or alcohol abuse may not be good candidates for treatment because the drugs are very costly and require adherence to the pill regimen and regular follow-up visits. There are some important drug interactions with some of the medications that should be considered by the health care professional.
People with past hepatitis B or who have chronic active hepatitis B should not be treated for HCV without treating for HBV as well. As highly effective treatment for HCV has emerged, reports of serious hepatitis B have come to light. Similar to HCV, hepatitis B usually does not clear from the liver after acute infection, even though it is far less likely to cause chronic active hepatitis than hepatitis C infection. It remains dormant in most people, but it can reactivate with changes in the immune system. It is not clear why eliminating the HCV can allow the HBV infection to flare up. Hepatitis B screening is an important part of the hepatitis C evaluation. Those who have laboratory evidence of active or past infection with HBV should be monitored while receiving HCV treatment.
Compared to interferons and ribavirin drugs, the side effects of DAAs are far fewer and more tolerable. These side effects usually do not require discontinuation of therapy and are self-limiting after completion of therapy.
Patients with hepatitis B co-infection should be monitored for symptoms of reactivation of hepatitis, which are the same as the symptoms of acute hepatitis. The treating doctor may perform blood screening for this as well.
Hepatitis C is the leading reason for 40% to 45% of liver transplants in the U.S. Hepatitis C usually recurs after transplantation and infects the new liver. Approximately 25% of these patients with recurrent hepatitis will develop cirrhosis within five years of transplantation. Despite this, the five-year survival rate for patients with hepatitis C is similar to that of patients who are transplanted for other types of liver disease.
Most transplant centers delay therapy until recurrent hepatitis C in the transplanted liver is confirmed. Oral, highly effective, direct-acting antivirals have shown encouraging results in patients who have undergone liver transplantation for hepatitis C infection and have recurrent hepatitis C. The choice of therapy needs to be individualized and is rapidly evolving.
Once patients successfully complete treatment, the viral load after treatment determines if there is an SVR or cure. If cure is achieved (undetectable viral load after treatment), no further additional testing is recommended unless the patient has cirrhosis. Those who are not cured will need continued monitoring for progression of liver disease and its complications.
While cure eliminates worsening of fibrosis by hepatitis C, complications may still affect those with cirrhosis. These individuals still need regular screening for liver cancer as well as monitoring for esophageal varices that may bleed.
Because hepatitis B co-infection may reactivate or worsen even after treatment for HCV, monitoring for hepatitis symptoms may be needed after the end of therapy.
At this time there are no effective home or over-the-counter treatments for hepatitis C.
Over several years or decades, chronic inflammation may cause death of liver cells and cirrhosis (scaring, fibrosis). When the liver becomes cirrhotic, it becomes stiff, and it cannot perform its normal functions of clearing waste products from the blood. As fibrosis worsens, symptoms of liver failure begin to appear. This is called "decompensated cirrhosis " or "end-stage liver disease. " Symptoms of end-stage liver disease include:
The liver and spleen have an important function of clearing bacteria from the blood stream. Cirrhosis affects many areas of immune function, including attraction of white blood cells to bacteria, reduced killing of bacteria, reduced production of proteins involved in immune defenses, and decreased life span of white blood cells involved in immune defenses. This may be referred to as having cirrhosis-associated immune dysfunction syndrome or CAIDS.
Transmission of hepatitis C can be prevented in several ways.
Prevention programs aim at needle sharing among drug addicts. Needle exchange programs and education have reduced transmission of hepatitis C infection. However, IV drug users are a difficult to reach population, and rates of hepatitis C remain high among them.
Among health care workers, safe needle-usage techniques have been developed to reduce accidental needlesticks. Newer needle systems prevent manual recapping of needles after use of syringes, which is a frequent cause of accidental needlesticks
There is no clear way to prevent hepatitis C transmission from mother to fetus at this time.
People with multiple sexual partners should use barrier precautions such as condoms to limit the risk of hepatitis C and other sexually transmitted diseases, including HIV.
If one partner is infected, monogamous couples may want to consider the low risk of transmission of hepatitis C infection when deciding whether to use condoms during sex. Some couples may decide to use them and some may not.
Screening of the blood supply has almost eliminated the risk of transmission of hepatitis C infection through transfusion.
People with hepatitis C infection should not share razors or toothbrushes with others because of the possibility that these items may be contaminated with blood.
People who want to get a body piercing(s) or tattoo(s) are encouraged to do so only at licensed piercing and tattoo shops (facilities), and verify that the body piercing or tattoo shop uses infection-control practices.
It is critical that physicians and clinics follow manufacturers and regulatory agency directions for sterilizing/cleaning instruments and that disposable instruments be discarded properly. There is no need to use special isolation procedures when dealing with hepatitis C infected patients.
In general, among patients with untreated hepatitis C:
Drinking alcohol and acquiring other hepatitis viruses are risk factors for worse liver disease. People with chronic hepatitis C should avoid drinking alcohol and should be screened for antibodies to hepatitis A and B. If they do not have antibodies, they should be vaccinated against these other hepatitis viruses.
People with hepatitis C should be educated about preventing HIV infection. Infection with both HIV and hepatitis C speeds up and worsens liver damage caused by hepatitis C. Hepatitis C also can affect the HIV infection and how it is treated. About 25% of people with HIV infection are co-infected (also infected) with hepatitis C, and up to 90% of IV drug users with HIV are co-infected with hepatitis C. Screening for hepatitis viruses is important in all people infected with HIV, just as screening for HIV is important in people who have hepatitis C.
Liver cancer (hepatocellular carcinoma, or hepatoma) is associated with cirrhosis from chronic hepatitis C. Some experts recommend screening patients with hepatitis C infection and cirrhosis for liver cancer periodically.
As our knowledge of hepatitis C increases, more and more patients are being diagnosed with chronic infection. Current research is very active and includes diagnosis, natural history, treatment, and vaccine development. Thus the field is constantly changing, with new guidelines added frequently.
 Mit együnk, ha hasnyálmirigy-gyulladása van?
Mit együnk, ha hasnyálmirigy-gyulladása van?
 Az élelmiszer szelektíven befolyásolja a bél mikrobáit
Az élelmiszer szelektíven befolyásolja a bél mikrobáit
 3 hidratáló ital, amire szüksége van, akár székrekedése, akár hasmenése van
3 hidratáló ital, amire szüksége van, akár székrekedése, akár hasmenése van
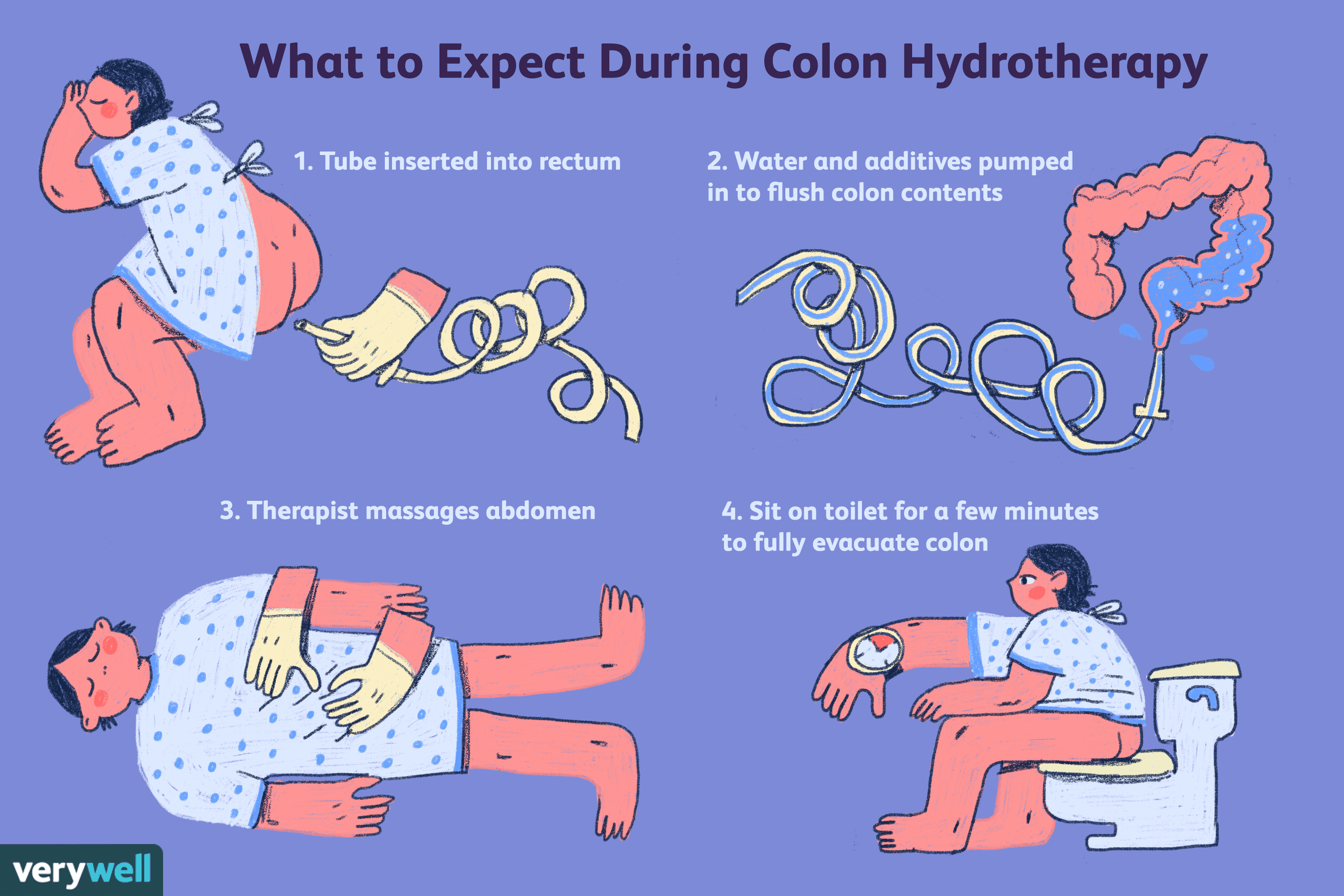 A vastag- és vastagbél hidroterápia biztonsága
A vastag- és vastagbél hidroterápia biztonsága
 A gyorshajtás segíthet a vakbélgyulladás diagnózisában
A gyorshajtás segíthet a vakbélgyulladás diagnózisában
 Genetika:van előre meghatározott halálos ítéleted?
Genetika:van előre meghatározott halálos ítéleted?
 A bélfokozó ételek világszerte véget vethetnek a gyermekkori alultápláltságnak
A kutatók új típusú élelmiszereket fejlesztettek ki, amelyek javítják a bélbaktériumokat az alultáplált gyermekeknél, és jobban képesek elindítani a növekedést, mint a szokásos élelmezési terápia.
A bélfokozó ételek világszerte véget vethetnek a gyermekkori alultápláltságnak
A kutatók új típusú élelmiszereket fejlesztettek ki, amelyek javítják a bélbaktériumokat az alultáplált gyermekeknél, és jobban képesek elindítani a növekedést, mint a szokásos élelmezési terápia.
 Az akut mezenterialis lymphadenitis klinikai képe – Az akut has diagnózisa
Az akut mezenterialis lymphadenitis klinikai képét a következő határozza meg:számos helyi és általános tünet. A lokális tünetek, azaz a hasüregből származó jelenségek meglehetősen az akut has képén be
Az akut mezenterialis lymphadenitis klinikai képe – Az akut has diagnózisa
Az akut mezenterialis lymphadenitis klinikai képét a következő határozza meg:számos helyi és általános tünet. A lokális tünetek, azaz a hasüregből származó jelenségek meglehetősen az akut has képén be
 Dengue-láz
A dengue-láz egy szúnyogok által terjesztett betegség, amely izomfájdalmat, fejfájást, lázat és kiütéseket okozhat. Tények a dengue-lázról A dengue-láz az Aedes által terjesztett víruscsalád által ok
Dengue-láz
A dengue-láz egy szúnyogok által terjesztett betegség, amely izomfájdalmat, fejfájást, lázat és kiütéseket okozhat. Tények a dengue-lázról A dengue-láz az Aedes által terjesztett víruscsalád által ok