I tillegg til de ofte omtalte BRCA-genmutasjonene, er det et betydelig antall andre arvelige genmutasjoner som øker risikoen for å utvikle brystkreft. Faktisk antas det at mutasjoner i over 100 gener bidrar til risiko, og antallet ikke-BRCA-genmutasjoner som øker risikoen for brystkreft forventes å vokse etter hvert som vår kunnskap om genetikken til kreft øker.
I tillegg til BRCA1- og BRCA2-genmutasjoner inkluderer noen av disse mutasjoner i ATM, PALB2, PTEN, CDH1, CHEK2, TP53, STK11, PMS2 og mer. La oss se på hvor viktige disse ikke-BRCA1/BRCA2-mutasjonene er i familiær brystkreft, og noen av egenskapene til de som er mer vanlig.
Det antas for tiden at 5 % til 10 % av brystkrefttilfellene er genetiske eller familiære ( Selv om dette tallet kan endre seg etter hvert som vi lærer mer), men ikke alle disse kreftformene skyldes BRCA-mutasjoner.
På det meste tester 29 % (og sannsynligvis mye færre) arvelig brystkreft positivt for BRCA1- eller BRCA2-genmutasjoner, og mange fortsetter å teste for de andre kjente genetiske endringene.
Siden vitenskapen bak arvelig kreft er veldig angstprovoserende, for ikke å snakke om forvirrende og ufullstendig, er det nyttig å begynne med å snakke om biologien til genmutasjoner, og hvordan disse endringene i DNA spiller en rolle i utviklingen av kreft.
Når vi snakker om mutasjoner, er det viktig å skille mellom arvelige og ervervede genmutasjoner.
Ervervede eller somatiske genmutasjoner har fått mye oppmerksomhet de siste årene, da disse mutasjoner forårsaker endringer som driver veksten av kreft. Målrettede terapier, medisiner som retter seg mot spesifikke veier relatert til disse endringene, har betydelig forbedret behandlingen av enkelte kreftformer som lungekreft.
Ervervede mutasjoner er imidlertid ikke tilstede fra fødselen, men dannes snarere tid etter fødselen i ferd med at en celle blir en kreftcelle. Disse mutasjonene påvirker bare noen celler i kroppen. De er ikke arvet fra en forelder, men snarere "ervervet" ettersom DNA i cellene utsettes for skade fra miljøet eller som et resultat av kroppens normale metabolske prosesser.
Arvede eller kimlinjemutasjoner, derimot, er genetiske endringer som folk er født med, og som er gått i arv fra en eller begge foreldrene. Disse mutasjonene påvirker alle cellene i kroppen. Det er disse arvelige mutasjonene (og andre genetiske endringer) som kan øke sjansen for at en person vil utvikle kreft, og forklare det som er kjent som arvelig eller familiær brystkreft.
Arvelige (kimlinje) vs. ervervede (somatiske) genmutasjonerMange lurer på hvordan nøyaktig et unormalt gen eller kombinasjoner av gener kan føre til brystkreft , og en kort diskusjon av biologien er nyttig for å forstå mange av spørsmålene, for eksempel hvorfor ikke alle som har disse mutasjonene utvikler kreft.
Vårt DNA er en blåkopi eller kode som brukes til å produsere proteiner. Når kartet eller koden er feil (som "bokstaven" i et bestemt gen), gir det feil retninger for å syntetisere et protein. Det unormale proteinet er da ikke i stand til å utføre sin vanlige jobb. Ikke alle genmutasjoner øker risikoen for kreft, og faktisk gjør de fleste det ikke. Mutasjoner i gener som er ansvarlige for vekst og deling av celler, eller "drivermutasjoner" er det som driver veksten av kreft. Det er to hovedtyper av gener som, når de muteres, kan føre til ukontrollert vekst kjent som kreft:onkogener og tumorsuppressorgener.
Flere av genene assosiert med høyere brystkreftrisiko er tumorsuppressorgener. Disse genene koder for proteiner som fungerer for å reparere skader på DNA i celler (skade fra toksiner i miljøet eller de normale metabolske prosessene i celler), tjener til å eliminere celler som ikke kan repareres, eller regulere vekst på andre måter. Genene BRCA1 og BRCA2 er tumorsuppressorgener.
Mange av disse genene er autosomalt recessive, noe som betyr at hver person arver én kopi av genet fra hver av foreldrene, og begge kopiene må muteres for å øke kreftrisikoen. Forenklet sett betyr dette at en kombinasjon av genetiske og miljømessige faktorer (en ervervet mutasjon i det andre genet) må virke sammen for å resultere i kreftutvikling. I tillegg til dette må vanligvis flere mutasjoner oppstå for at en celle skal bli en kreftcelle.
Hva det betyr å ha en genetisk disposisjon for kreftIkke alle genmutasjoner eller genetiske endringer øker risikoen for brystkreft i samme grad , og dette er et viktig konsept for alle som vurderer genetisk testing, spesielt ettersom mange mennesker har hørt om den svært høye risikoen som følger med BRCA-mutasjoner. Genpenetrans er definert som andelen mennesker med en mutasjon som vil oppleve tilstanden (i dette tilfellet utvikle brystkreft).
For noen mutasjoner er risikoen for brystkreft svært høy. For andre kan risikoen økes med bare en faktor på 1,5. Dette er viktig å forstå når man snakker om mulige forebyggende alternativer.
Et annet viktig konsept som er viktig for å forstå genetikk og kreft, men for komplekst til å utforske i detalj her, er epigenetikk. Vi har lært at endringer i DNA som ikke involverer endringer i baseparene (nukleotidene) eller "bokstavene" som koder for et protein, kan være like viktige i utviklingen av kreft. Med andre ord, i stedet for strukturelle endringer i ryggraden til DNA, kan det være molekylære endringer som endrer hvordan meldingen leses eller uttrykkes.
BRCA-genmutasjoner er den mest kjente genetiske abnormiteten assosiert med brystkreft, men det er vært tydelig på at det er kvinner som er disponert for brystkreft basert på deres familiehistorie, som tester negativt.
En studie fra 2017 fant at BRCA-mutasjoner utgjorde bare 9 % til 29 % av arvelig brystkreft. Selv når det ble testet for ytterligere 20 til 40 kjente mutasjoner, testet imidlertid bare 4% til 11% av kvinnene positive. Med andre ord, 64 % til 86 % av kvinnene mistenkt for å ha arvelig brystkreft testet negative for både BRCA-mutasjoner og 20 til 40 andre.
Vår kunnskap om genmutasjoner som øker risikoen for brystkreft er fortsatt ufullstendig, men vi nå vet at det er minst 72 genmutasjoner knyttet til arvelig brystkreft. Disse mutasjonene (og andre som ennå ikke er oppdaget) antas å være ansvarlige for 70 % til 90 % av arvelig brystkreft som tester negativt for BRCA-genmutasjoner. Akronymet BRCAX har blitt laget for å beskrive disse andre mutasjonene, som står for ikke-BRCA1- eller BRCA2-relatert familiær brystkreft.
72 genetiske mutasjoner knyttet til arvelig brystkreftDe genetiske abnormitetene nedenfor varierer i frekvens, mengden risiko forbundet med, hvilken type brystkreft de er knyttet til, og andre kreftformer assosiert med mutasjonene.
De fleste av disse brystkreftformene er like i egenskaper (som krefttype, østrogen- reseptorstatus og HER2-status) til ikke-arvelige eller sporadiske brystkreft, men det finnes unntak. For eksempel er noen mutasjoner sterkere assosiert med trippel-negativ brystkreft, inkludert mutasjoner iBARD1 , BRCA1 , BRCA2 , PALB2 , og RAD51D .
Ikke alle mennesker som har følgende genmutasjoner er like. Generelt kan det være hundrevis av måter disse genene muteres på. I noen tilfeller vil genet produsere proteiner som undertrykker tumorvekst, men proteinene vil ikke fungere like godt som det normale proteinet. Med andre mutasjoner kan det hende at proteinet ikke produseres i det hele tatt.
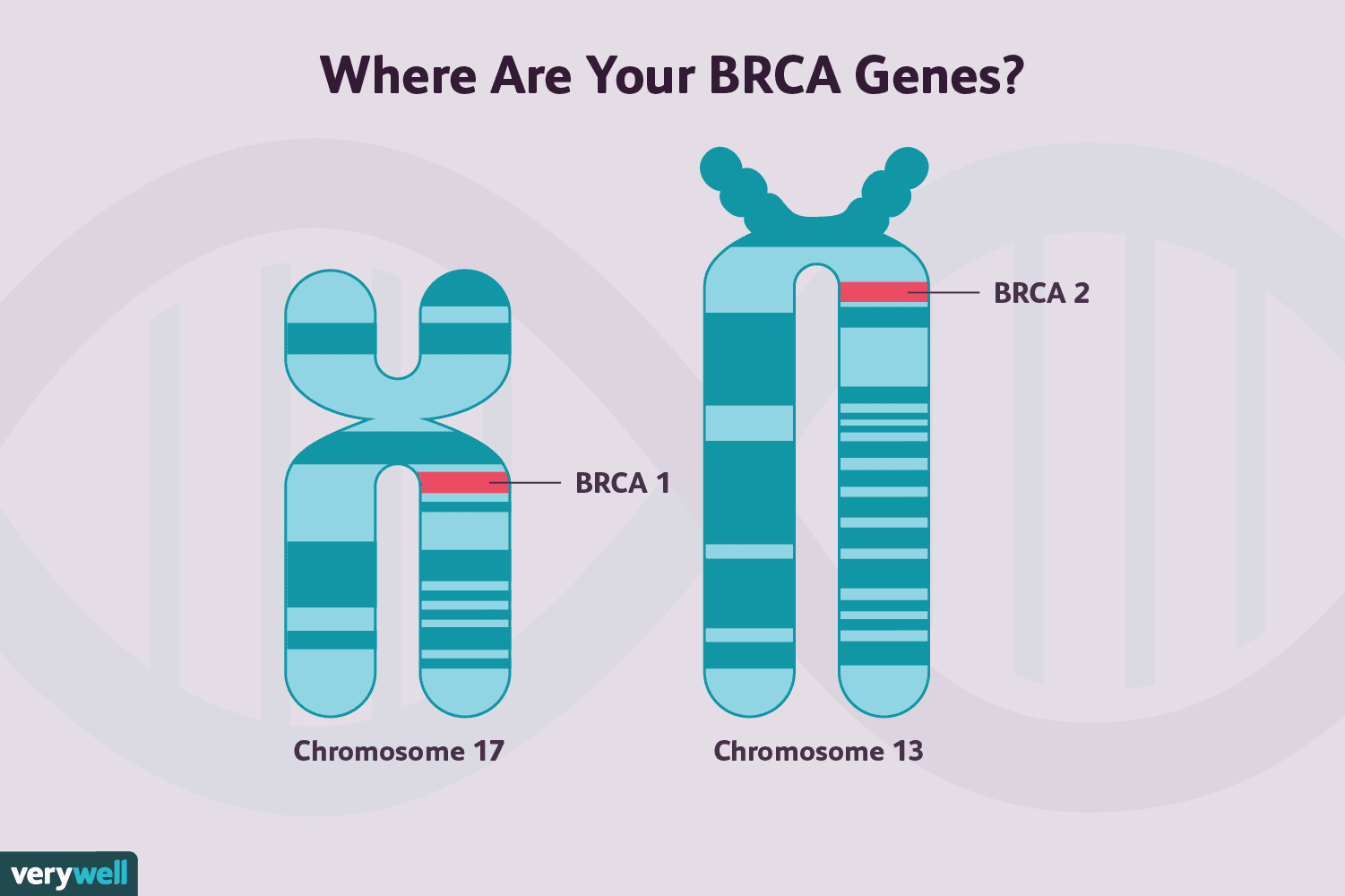
BRCA 1-genmutasjoner og BRCA2-genmutasjoner er begge assosiert med økt risiko for å utvikle brystkreft, så vel som noen andre kreftformer, selv om de to avviker noe i den risikoen.
I gjennomsnitt vil 72 % av kvinnene som har BRCA1-mutasjoner og 69 % som har muterte BRCA2-gener utvikle brystkreft i en alder av 80 år.
I tillegg kan brystkreftene assosiert med disse mutasjonene variere. Brystkreft hos kvinner som har BRCA1-mutasjoner er mer sannsynlig å være trippel negative. Rundt 75 % er østrogenreseptornegative, og de er også mindre sannsynlige for å være HER2-positive. De er også mer sannsynlig å ha en høyere tumorgrad. Brystkreft hos kvinner med BRCA2-mutasjoner ligner derimot på kreft hos kvinner som ikke er bærere av BRCA-genmutasjoner.
ATM-genet koder for proteiner som hjelper til med å kontrollere veksthastigheten til celler. De hjelper også til med å reparere skadede celler (celler som har fått DNA-skade fra giftstoffer) ved å aktivere enzymer som reparerer denne skaden.
De som har to kopier av det muterte genet har et uvanlig autosomalt recessivt syndrom kjent som ataksi-telangiektasi. Med ataxia-telangiectasia øker de defekte proteinene ikke bare risikoen for kreft, men fører til at noen celler i hjernen dør for tidlig, noe som resulterer i en progressiv nevrodegenerativ lidelse.
Personer som bare har én mutert kopi av genet (omtrent 1 % av befolkningen) har en livstidsrisiko på 20 % til 60 % for å utvikle brystkreft.
Personer som har denne mutasjonen antas å være disponert for brystkreft i tidlig alder , samt å utvikle bilateral brystkreft.
Brystkreftscreening med bryst-MR anbefales fra 40 år, og kvinner kan ønske det å vurdere forebyggende mastektomi. Personer med ett mutert ATM-gen ser også ut til å være disponert for kreft i skjoldbruskkjertelen og bukspyttkjertelen og er mer følsomme for stråling.
Mutasjoner i PALB2-genet er også en viktig årsak til arvelig brystkreft. Genet PALB2 koder for et protein som fungerer sammen med BRCA2-proteinet for å reparere skadet DNA i celler. Totalt sett er livstidsrisikoen for brystkreft med en PALB2-mutasjon så høy som 58 %, selv om dette kan variere etter alder. Risikoen er 8 til 9 ganger gjennomsnittet for kvinner under 40 år, men rundt 5 ganger gjennomsnittet for kvinner over 60 år.
Blant de som bærer én kopi av genet, vil 14 % utvikle brystkreft ved 50 år og 35 % ved 70 år (mindre enn med BRCA-mutasjoner).
Folk som har en PALB2-mutasjon og utvikler brystkreft kan ha høyere risiko for å dø fra sykdommen.
Personer som arver 2 kopier av det muterte PALB2-genet har en type Fanconi-anemi karakterisert ved svært lave antall røde blodlegemer, hvite blodlegemer og blodplater.
CHEK2-genet koder for et protein som aktiveres når det oppstår skade på DNA. Det aktiverer også andre gener som er involvert i celle-reparasjon.
Livtidsrisikoen for bærere av CHEK2 trunkerende mutasjoner er 20 % for en kvinne uten berørt slektning, 28 % for en kvinne med én andregradsslektning berørt, 34 % for en kvinne med én førstegradsslektning berørt, og 44 % for en kvinne med både en første- og andregradsslektning berørt.
For både menn og kvinner øker genet også risikoen for tykktarmskreft og ikke -Hodgkins lymfom.
Mutasjoner i CDH1 forårsaker en tilstand som kalles arvelig gastrisk kreftsyndrom.
Personer som arver dette genet har en livstidsrisiko på opptil 80 % for å utvikle magekreft, og opptil 52 % for å utvikle lobulær brystkreft.
Genet koder for et protein (epitelial cadherin) som hjelper cellene med å holde seg til hverandre (en av forskjellene mellom kreftceller og normale celler er at kreftceller mangler disse adhesjonskjemikaliene som får dem til å feste seg). Kreft hos personer som arver denne mutasjonen er mer sannsynlig å metastasere.
Mutasjoner i PTEN-genet er en av de mer vanlige tumorsuppressorgenmutasjonene. Genet koder for proteiner som regulerer celles vekst, og hjelper også cellene med å holde sammen.
Mutasjoner i genet ser ut til å øke risikoen for at kreftceller bryter av fra en svulst og metastaserer. PTEN er assosiert med et syndrom kalt PTEN hamartoma tumor syndrom samt Cowden syndrom.
Kvinner som bærer en PTEN-mutasjon har en livstidsrisiko for å utvikle brystkreft opptil 85 %, og har også en økt risiko for godartede brystforandringer som fibrocystisk sykdom, adenose og intraduktal papillomatose.
Mutasjonene er også knyttet til økt risiko for livmorkreft (og godartede livmorfibromer) ), skjoldbruskkjertelkreft, tykktarmskreft, melanom og prostatakreft.
Ikke-kreftrelaterte symptomer inkluderer store hodestørrelser (makrocefali) og tendensen til å dannes godartede svulster kjent som hamartomer.
Mutasjoner i STK11 er assosiert med en genetisk tilstand kjent som Peutz-Jegher syndrom. STK11 er et tumorsuppressorgen involvert i cellevekst.
I tillegg til økt risiko for brystkreft (med en livstidsrisiko på opptil 50%), medfører syndromet en økt risiko for mange kreftformer, hvorav noen inkluderer tykktarmskreft, bukspyttkjertelkreft, magekreft, eggstokkreft, lungekreft, livmorkreft og mer.
Ikke-kreftrelaterte tilstander assosiert med mutasjonen inkluderer ikke-kreftfremkallende polypper i fordøyelseskanalen og urinveier, fregner i ansiktet og innsiden av munnen, med mer. Brystkreftscreening anbefales ofte for kvinner som begynner i 20-årene, og ofte med MR med eller uten mammografi.
TP53-genet koder for proteiner som stopper veksten av unormale celler.
Disse mutasjonene er ekstremt vanlige ved kreft, medervervet mutasjoner i p53-genet som finnes i rundt 50 % av krefttilfellene.
Arvelige mutasjoner er mindre vanlige og assosiert med tilstander kjent som Li-Fraumeni syndrom, eller Li-Fraumeni-lignende syndrom (som har lavere kreftrisiko). Flertallet av mennesker som arver mutasjonen utvikler kreft ved fylte 60 år, og er i tillegg til brystkreft utsatt for å utvikle beinkreft, binyrekreft, bukspyttkjertelkreft, tykktarmskreft, leverkreft, hjernesvulster, leukemi og mer. Det er ikke uvanlig at personer med mutasjonen utvikler mer enn én primær kreft.
Arvede mutasjoner i p53-genet antas å utgjøre rundt 1 % av tilfellene av arvelig brystkreft. Brystkreft assosiert med mutasjonen er ofte HER2-positive og har høy tumorgrad.
Lynch syndrom eller arvelig ikke-polypose tykktarmskreft er assosiert med mutasjoner i flere ulike gener inkludert PMS2, MLH1, MSH2, MSH6 og EPCAM.
Spesielt PMS2 har vært assosiert med dobbel risiko for brystkreft. Genet fungerer som et tumorsuppressorgen, som koder for et protein som reparerer skadet DNA.
I tillegg til brystkreft har disse mutasjonene en høy risiko for kreft i tykktarmen , eggstokk, livmor, mage, lever, galleblære, tynntarm, nyre og hjerne.
Det er flere andre genmutasjoner assosiert med økt risiko for å utvikle brystkreft, og det forventes at mer vil bli oppdaget i nær fremtid. Noen av disse inkluderer:
På det nåværende tidspunkt er testing tilgjengelig for BRCA-genmutasjoner, så vel som mutasjoner ATM, CDH1, CHEK2, MRE11A, MSH6, NBN, PALB2, PMS2, PTEN, RAD50, RAD51C, SEC23B og TP53, med dette området som forventes å utvide seg dramatisk i nær fremtid.
Å ha disse testene tilgjengelig, reiser imidlertid mange spørsmål. Hvem kan for eksempel ha arvelig brystkreft og hvem bør testes? Hva bør du gjøre hvis du tester positivt for ett av disse genene?
Ideelt sett bør enhver testing kun utføres med veiledning og hjelp fra en genetisk rådgiver . Det er to grunner til dette.
Den ene er at det kan være ødeleggende å finne ut at du bærer på en mutasjon som kan øke risikoen din, og veiledningen fra noen som er klar over anbefalt styring og screening er uvurderlig.
Som nevnt tidligere gir noen mutasjoner høy risiko og andre mye lavere risiko. Noen mutasjoner kan være mer bekymringsfulle tidligere i livet (f.eks. i 20-årene), mens andre kanskje ikke krever tidlig screening. En genetisk rådgiver kan hjelpe deg med å lære om hva som for øyeblikket anbefales med hensyn til screening for din spesielle mutasjon samtidig som du tar hensyn til andre risikofaktorer du måtte ha.
Den andre grunnen til at genetisk veiledning er så viktig er at du kan ha en betydelig risiko for utvikler brystkreft selv om testene dine er negative. Det er mye å lære ennå, og en genetisk rådgiver kan hjelpe deg med å se på familiehistorien din for å se om du kan ha høy risiko til tross for negativ testing, og planlegge screening deretter.
Gentesting for brystkreftAkkurat som personer som har blitt diagnostisert med brystkreft trenger støtte, trenger de som bærer gener som øker risikoen trenger støtte. Heldigvis finnes det organisasjoner som fokuserer spesielt på å støtte mennesker i denne situasjonen.
Én organisasjon, FORCE, som er et akronym for Facing Our Risk of Cancer Empowered, tilbyr en hjelpelinje, meldingstavle og informasjon for de som står overfor arvelig kreft.
Andre organisasjoner og støttefellesskap er tilgjengelige for å hjelpe folk med å takle beslutninger knyttet til en diagnostisering av arvelig brystkreft.
Begrepet "previvor" ble laget av FORCE for å beskrive mennesker som overlever en disposisjon til brystkreft. Hvis dette er situasjonen du står overfor, er du ikke alene, og ved å bruke hashtaggen #previvor kan du finne mange andre på Twitter og andre sosiale medier.
Det kan være overveldende å lære om de mange forskjellige genmutasjonene som øker risikoen for brystkreft utover BRCA-mutasjoner, men disse "andre" mutasjonene er av betydelig betydning vel vitende om at BRCA-mutasjoner utgjør en relativ minoritet av familiær brystkreft. Samtidig er vitenskapen som ser på arvelig brystkreft fortsatt i sin spede begynnelse, og det er mye å lære. Hvis du er bekymret for at du kan ha en mutasjon eller har lært at du har det, er det nyttig å lære så mye du kan. Arvelige kreftorganisasjoner som FORCE kan ikke bare gi deg ytterligere informasjon, men kan hjelpe deg med å komme i kontakt med andre som står overfor en reise med lignende spørsmål og bekymringer.
 Tarmhevende mat kan sette en stopper for underernæring i barndommen over hele verden
Forskere har utviklet en ny type mat som forbedrer tarmbakterier hos underernærte barn og er bedre til å starte vekst enn standard matterapi. Nathan Devery | Shutterstock I en innledende
Tarmhevende mat kan sette en stopper for underernæring i barndommen over hele verden
Forskere har utviklet en ny type mat som forbedrer tarmbakterier hos underernærte barn og er bedre til å starte vekst enn standard matterapi. Nathan Devery | Shutterstock I en innledende
 Fargeendringer i avføring og IBS
Det kan være lett å bli bekymret hvis formen, fargen, størrelsen eller konsistensen på avføringen endres. Dette gjelder spesielt hvis endringen er plutselig eller dramatisk. Til syvende og sist kan år
Fargeendringer i avføring og IBS
Det kan være lett å bli bekymret hvis formen, fargen, størrelsen eller konsistensen på avføringen endres. Dette gjelder spesielt hvis endringen er plutselig eller dramatisk. Til syvende og sist kan år
 Afinitor-godkjenning utvidet til å inkludere godartede nyresvulster
Siste medisinnyheter Sykehus planlegger å produsere sine egne generiske legemidler Gryteblanding endrer nivåer av anfallsmedisin Briviact godkjent for epileptiske anfall Legegruppen oppfordrer til øk
Afinitor-godkjenning utvidet til å inkludere godartede nyresvulster
Siste medisinnyheter Sykehus planlegger å produsere sine egne generiske legemidler Gryteblanding endrer nivåer av anfallsmedisin Briviact godkjent for epileptiske anfall Legegruppen oppfordrer til øk