Абстрактный
Фон
<р> Для оценки распространенности аксессуара остаются печеночной артерии ( Alha, определяется как сосуд, вытекающие из левой желудочной артерии, которая вместе с типичной левой печеночной артерии, поставляет кровь к левой доле печени) и его краткосрочных клинических проявлений у пациентов, подвергающихся радикальной резекции желудка по поводу рака желудка <. BR>
Методы
<р> Клинические данные 1173 пациентов с раком желудка, перенесших лапароскопию при содействии радикальной резекции желудка ретроспективный анализ. Группы пациентов с и без Alha сравнивали для выявления различий в интраоперационных и послеоперационные переменные и изменения в функции печени.
Заключение
<р> Alha является распространенной аномалией, которая была обнаружили у 11,5% больных. Это может быть безопасно разорваны во время радикальной резекции желудка у больных без CLD, но должны быть оставлены без изменений у больных с CLD, чтобы предотвратить нарушение функции печени. Если разорваны в последнем, пациент должен контролироваться и печени защиты терапия может оказаться необходимым
<р> Образец цитирования:. Хуан С-М, Чэнь Q-Y, Лин J-X, Чжэн C-H, Li P, Се J-W и др. (2013) краткосрочные клинические последствия артерии Принадлежность левой печени у пациентов, перенесших радикальной гастрэктомия рака желудка. PLoS ONE 8 (5): e64300. DOI: 10.1371 /journal.pone.0064300
<р> Редактор: Масару Като, Национальный центр рака, Япония
<р> Поступило: 14 января 2013 года; Принято: 12 апреля 2013; Опубликовано: 23 мая, 2013
<р> Copyright: © 2013 Хуанг и др. Это статья с открытым доступом распространяется в соответствии с условиями лицензии Creative Commons Attribution, которая позволяет неограниченное использование, распространение и воспроизведение на любом носителе, при условии, что оригинальный автор и источник кредитуются
Финансирование:. Авторы не имеют никакой поддержки или финансирования сообщать
<р> конкурирующие интересы:.. авторы заявили, что не существует никаких конкурирующих интересов
Фон
японские руководящие принципы для лечения рака желудка указывают нужно для полного удаления гастропеченочный связки во время радикальной резекции желудка по поводу рака желудка [1]. Сосудистые изменения, однако, часто встречаются [2], в том числе принадлежность левой печеночной артерии (Alha) и принадлежность левого желудочка артерии, с Alha показывая самую высокую частоту [3], [4]. Хотя изменения в печеночной артерии были оценены медицинской визуализации и анатомических методов, а также у пациентов, подвергающихся трансплантации печени или транскатетерная артериальной химиоэмболизация (ТАХЭ) [5] - [9], несколько крупных исследований оценивали распространенность Alha и его воздействие на пациентов, подвергающихся радикальной резекции желудка по поводу рака желудка. Поэтому мы ретроспективно оценили клинические данные 1173 больных раком желудка, перенесших лапароскопию при содействии радикальной резекции желудка, чтобы определить распространенность Alha и краткосрочных клинических проявлений у этих больных.
Материалы и методы
Пациенты
<р> в период с мая 2007 по февраль 2012 года, 1173 пациентов подверглись лапароскопии при содействии радикальной резекции желудка по поводу рака желудка в Фуцзянь медицинского университета больнице Союза, со всеми операциями, выполняемых той же группой желудочных хирургов. Все данные были собраны из "клинической системы интеллектуального анализа данных для желудочной хирургии рака" [10] и системой видео данных.
<Р> Перед операцией все пациенты были обследованы Multidetector компьютерной томографии (МДКП) для оценки опухоли и их связь с периферическим сосудистым присутствии structures.The или отсутствие Alha оценивали интраоперационно, и пациенты были разделены на группы, с и без Alha. Интраоперационные и послеоперационные переменные и изменения функции печени сравнивались в обеих группах. У пациентов с хроническим заболеванием печени (CLD) были определены как те, с [11]: (1) по меньшей мере два ненормальные результаты на тестах глутаминовой щавелевоуксусной трансаминазы (GOT), глутаминовой пировиноградной трансаминазы (GPT) или общего билирубина (TBIL), по крайней мере, 6 месяцев друг от друга; (2) результаты визуализации показывая рентгенологические признаки цирроза печени и портальной гипертензии или печеночной массы, а также свидетельство CLD; (3) биопсия печени в соответствии с CLD; или (4) предыдущее диагностическое клиническое событие (например, из варикозных обрез, спонтанный бактериальный перитонит, или асцит). Все пациенты были разделены по наличию или отсутствию CLD. Пациенты были поставлены в соответствии с опухолью, узел, метастаз (TNM) классификации 7-го издания Союза по международному контролю рака (UICC) [12]. Функция печени оценивали путем измерения изменений во времени в концентрациях GOT, GPT и TBIL. Хотя дотошный предоперационной подготовки все наши пациенты до операции являются Уровень по классификации Child-Pugh.
<Р> Все хирургические процедуры были проведены после получения информированного согласия от каждого пациента. Пациенты были включены, если они имели гистологически подтвердили аденокарцинома желудка; нет никаких признаков отдаленных метастазов (например, в печени или легких) или поражения лимфатических узлов парааортальных во время предоперационного обследования; и подвергся радикальной Г0 гастрэктомию, как определено в послеоперационном периоде. Пациенты были исключены, если они подтвердили стадии T4b опухоли или интраоперационной доказательства перитонеального распространяемой или отдаленных метастазов; . Или неполные данные
клинико-патологические
Этика Заявление
<р> Комитет по этике Фуцзянь союза больницы одобрил это ретроспективное исследование (Номер утверждения: 20070428). Письменное согласие было дано пациентам для их информация будет храниться в базе данных больницы и используется для исследований.
Результаты
1.. Анатомия и распространенность Alha
<р> Alha был определен как сосуд, вытекающие из левой желудочной артерии, которая, в сочетании с типичной левой печеночной артерии, поставляет кровь к левой доле печени [4] , Операция позволяет комплексную оценку Alha благодаря дотошной рассечения, необходимой для отслеживания его происхождение и конечную остановку, а также хорошей визуализации после того, как желудок поднимается вверх (рис. 2). Объединение интраоперационной нахождение с СТА изображений (рис. 3) позволило более полное описание анатомии Alha. Alha берет свое начало из левой желудочной артерии, отходящие от этой артерии на самом высоком уровне или в поворотной точке, прежде чем она стекает вниз по направлению к малой кривизны желудка. Курс левой желудочной артерии продолжается в направлении верхнего левого, наконец, разделив на несколько ветвей вблизи кардии на поставку кардии и дна желудка. Часть Alha вне печени коротка. В гастропеченочный связки, то Alha проходит в направлении вправо или верхнем правом углу в прямой или слегка извилистый, конечно, чтобы войти в паренхимы печени через левую сагиттальной канавки, передней к хвостатой доле. Он простирается влево, разделив на несколько ветвей, с диаметрами сегментных или subsegmental артерий, чтобы поставить левую боковую лопасть печени. Мы обнаружили, что оторвав относительно большой Alha интраоперативно приводит к отравлению печени ишемии, но, что ишемическое паренхимы была ограничена и имели четкие границы, отделяющие ишемический от нормальной паренхимы (рис. 4).
<Р> Из наших 1173 пациентов, перенесших радикальную гастрэктомию для рака желудка 135 (11,5%) имели Alha, в том числе 107 979 (10,9%) пациентов без CLD и 28 194 (14,4%) с CLD, разницей, что не было статистически значимым (P = 0,162).
2. Пациент клиникопатологическими характеристики 3. Интраоперационные и послеоперационные характеристики Время работы, объем кровопотери, объемы переливается, первый раз вставание, время восстановления кишечника функция и продолжительность пребывания в стационаре были похожи у пациентов с и без Alha ( P 4. Заболеваемость и смертность Обсуждение Однако лишь немногие исследования , оценивали распространенность Alha через хирургическое рассечение. Поэтому мы ретроспективно рассмотрели клинические данные 1173 пациентов, которые подверглись радикальной резекции желудка по поводу рака желудка. Этот метод, в котором печеночно-желудочный связки была удалена полностью, и сосуды внутри него были тщательно рассечены во время желудочной хирургии рака, точно определить распространенность Alha, а также ясно показывая свои анатомические особенности. Таким образом, эти результаты могут быть более точными, чем результаты, полученные при аутопсии. Мы обнаружили, что заболеваемость Alha составила 11,5%, предполагая, что эта аномалия является довольно распространенным явлением. Эмбриональные исследования показали тесную связь между исходной печени и желудка, которые одновременно эволюционировать из передней кишки терминала [17]. Кровь поступает в эмбриональной печени от общей печеночной артерии, правой печеночной артерии, происходящих из верхней брыжеечной артерии, а левая печеночной артерии, происходящих из левой желудочной артерии. Во время эмбрионального развития, эти артерии подвергаются постоянной дифференциации, роста, ветвления и распределение в зрелом органе. Alha соответствует частичной или полной сохранением плода картина левой печеночной артерии, что делает его заболеваемость относительно высока [18] - [21]. Без знания своего присутствия, общие хирурги с помощью anultrasonic скальпель или электронож могут непреднамеренно разорвать Alha, увеличивая риск интраоперационного и послеоперационного кровотечения.
<р> клиникопатологическими характеристики пациентов представлены в таблице 1. 1173 пациентов, включенных 891 мужчин и 282 женщин, средний возраст от 60.9 лет (от 12 до 101 лет). Возраст, пол, размер опухоли, индекс массы тела (ИМТ), расположение опухоли, глубина опухоли, общее количество добываемых лимфатических узлов, состояние лимфатических узлов (N стадия), стадия TNM, гистологический тип, резекция степени, и желудочно-кишечного тракта типа реконструкции сделал не различаются между группами пациентов с и без Alha ( P
> 0,05 каждая).
> 0.05each;. Таблица 2)
<р> Общие послеоперационные показатели заболеваемости и смертности среди всех пациентов были 11,0% и 0,6%, соответственно. Послеоперационные частота осложнений (11,1% против 10,9%, P
> 0,05) и смертности (0,7% против 0,6%, P
> 0,05) не отличались между Alha и не Ahla группы ( P
> 0,05; таблица 3). Ни один из пациентов в каждой группе не умер от печеночной недостаточности.
5. Изменения в функции печени
<р> Мы наблюдали в послеоперационном периоде, связанные с печени осложнения у пациентов в течение 1 месяца. Ни один из пациентов в обеих группах не имели послеоперационные симптомы, такие как желтуха или зуд, связанные с дисфункцией печени. Предоперационное GOT, GPT и концентрации TBIL были сходными в обеих группах, как и концентрации TBIL на послеоперационные дни 1,3 и 7 (P > 0,05 каждый). Тем не менее, GOT и GPT деятельность была в Alha выше, чем у необработанного Alha группы в дни 1 и 7 (P &ЛТ; 0,05 каждая). Ни один из этих трех параметров не отличались значительно от 14-й день (рис. 5). Доля пациентов, чьи функции печени по-прежнему нарушается в послеоперационном периоде 1 недели были значительно ниже, в не Alha группе (33 135 (24,4%) в группе Alha vs.174 из 1038 (16,8%) в не- группа Alha) (Р = 0,028) (таблица 4). Стратифицированная анализ показал, что предоперационное концентрации GOT, GPT и TBIL у пациентов с и без Alha достоверно не отличалась между пациентами с и без CLD. Кроме того, у пациентов без CLD, эти три параметра были похожи на послеоперационные дни 1, 3, 7 и 14 у пациентов с и без Alha (P > 0,05 каждая;. Рис 6, Таблица 5)). Среди пациентов с концентрациями CLD, GOT и GPT в дни 1 и 3 и концентрации GOT на День7 были значительно выше у пациентов с чем без Alha, но вернулся к нормальной жизни на 14-й день, без существенных различий между пациентами с и без Alha ( рис. 7, таблица 6)). Стратифицированная анализ также показал, что доля пациентов, у которых функция печени была еще нарушена на послеоперационное 1 недели не отличались между Alha группой и не Alha группы как у больных без CLD (22,4% против 16,4%, р = 0,118), так и в пациенты с CLD (32,1% против 18,7%, р = 0,103).
<р> Радикальная резекция может улучшить выживаемость без признаков заболевания у больных с желудочной карциномы [13]. Хирурги, выполняющие эти операции должны быть хорошо знакомы с нормальной анатомии сосудов окружающий пищеварительный тракт и его вариации, так как неспособность признать наличие варианта судна может привести к кровотечению и других осложнений [14], [15]. Хотя Alha аномалия часто встречаются в пределах гастропеченочный связки, ее распространенность было установлено, изменяться в широких пределах, при этом большинство таких исследований с участием трупы или ангиографические данные пациентов, подвергающихся гепатобилиарную хирургии или трансплантации печени. Например, анализ 200 трупов показало, что 16 (8%) имели Alhas, возникающие из левой желудочной артерии [4]. Исследование 701 пациентов, перенесших гепатобилиарной хирургии или трансплантации печени сообщили, что левая печеночная артерия ответвляется от правильной печеночной артерии у 89% больных, но показал анатомической variationin 11% [16].
<Р> Не ясно, однако, следует ли перерезал Alha во время радикальной гастрэктомии. Осложнения были зарегистрированы после преднамеренного или случайного деление Alha, включая образование абсцессов, холангит, печеночная недостаточность и даже печени лепестка некроза [22] - [24]. Таким образом, в присутствии Alha, некоторые авторы [24] даже предложили выполнять профилактическое резекция левой доли печени при выдвижении рассечение меньшего сальником требуется желудка или пищевода резекции при злокачественных новообразований.
<Р> Мы нашли, однако, что наши группы пациентов с и без Alha имели сходные характеристики интраоперационного и послеоперационного восстановления, а также заболеваемости и смертности. Хотя наши результаты показывают, что пациенты с Alha имели худшую функцию печени на 7-й день после операции, чем те, без Alha, расслаиваются анализ не показал никаких существенных различий в функции печени у пациентов без CLD между пациентами с разрезанной Alha и тех, кто без Alha. У пациентов с CLD, однако, те, с разрезанной Alha имели значительно более высокие показатели функции печени, чем те, без Alha. Ангиографических исследований до и после терапевтического перевязки печеночной артерии, а также исследования коррозионно-литые [25] - [27] показали, обременении между внутрипеченочных и прилегающих артерий. Последовательные артерио-артериальные анастомозы наблюдаются между низшими диафрагмальных артерий и ветвей главной печеночной артерии, что делает возможным, чтобы заполнить всю артериальную систему печени путем введения в нижнюю phrenicartery. Три анастомоза пути присутствуют с правой стороны на левую печеночную артерию, через портал (грудная) анастомозы, translobar сосуды, и капсульные артерии. Эти коллатерали наблюдаются не позднее, чем через 10 ч после артериальной лигирования [28], и не наблюдалось ни некроз печени, ни смерти от печеночной ишемии следующие перевязки печеночной артерии [26]. Однако, так как инфильтрация воспалительных клеток, обширному некрозу гепатоцитов и пролиферации фиброзной ткани уменьшить функцию резерва печени у больных с CLD, в том числе хронический гепатит и цирроз печени [29] - [31], эти пациенты менее терпимым ишемии и гипоксии, чем у пациентов без CLD. Таким образом, оторвав от Alha может легко вызвать нарушение функции печени у пациентов с CLD. Всякий раз, когда это возможно, поэтому Alha следует оставить без изменений у пациентов с CLD подвергается радикальной гастрэктомии, путем, например, разделив дистальнее левой желудочной артерии происхождение Alha. Если Alha разорваны, однако, эти пациенты должны интенсивно контролировать и может потребовать печень-защитной терапии.
<Р> В заключение Alha является распространенной аномалией, которая была обнаружена у 11,5% пациентов. Это может быть безопасно разорваны во время радикальной резекции желудка у больных без CLD, но должны быть оставлены без изменений у больных с CLD, чтобы предотвратить нарушение функции печени. Если разорваны в последнем, пациент должен контролироваться и печени защиты терапия может оказаться необходимым. Однако, поскольку это исследование было нерандомизированное и был основан на ретроспективном клиническом анализе, наш вывод должен быть подтвержден проспективного рандомизированного исследования.
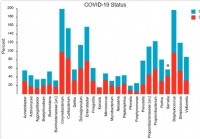 Состав и структура микробиома носоглотки связаны с тяжестью заболевания COVID-19
Состав и структура микробиома носоглотки связаны с тяжестью заболевания COVID-19
 Микробиом легких предсказывает тяжесть заболевания COVID-19
Микробиом легких предсказывает тяжесть заболевания COVID-19
 Болезнь Крона
Болезнь Крона
 ВЗК встречается гораздо чаще, чем ожидалось,
ВЗК встречается гораздо чаще, чем ожидалось,
 Отметка потенциальных молекулярных предикторов ответа на биологическую терапию при язвенном колите
Отметка потенциальных молекулярных предикторов ответа на биологическую терапию при язвенном колите
 Водородное дыхание исходит не с атолла Бикини
Водородное дыхание исходит не с атолла Бикини
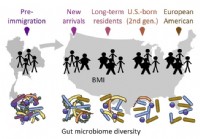 Миграция влияет на микробиоту кишечника, что, в свою очередь, влияет на здоровье.
Кишечник человека содержит триллионы полезных и дружественных бактерий, составляющих микробиом. Было обнаружено, что эти микробы сильно влияют на состояние человека, включая общее состояние здоровья и
Миграция влияет на микробиоту кишечника, что, в свою очередь, влияет на здоровье.
Кишечник человека содержит триллионы полезных и дружественных бактерий, составляющих микробиом. Было обнаружено, что эти микробы сильно влияют на состояние человека, включая общее состояние здоровья и
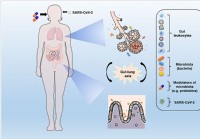 Модуляция микробиоты и восстановление эубиоза могут помочь обуздать осложнения COVID-19
Коронавирусная болезнь (COVID-19), вызванный тяжелым острым респираторным синдромом коронавирусом 2 (SARS-CoV-2), поражает многие органы тела. Помимо респираторного заболевания, он также может повлият
Модуляция микробиоты и восстановление эубиоза могут помочь обуздать осложнения COVID-19
Коронавирусная болезнь (COVID-19), вызванный тяжелым острым респираторным синдромом коронавирусом 2 (SARS-CoV-2), поражает многие органы тела. Помимо респираторного заболевания, он также может повлият
 Как факторы хозяина, такие как микробиом легких, помогают при инфекции SARS ‐ CoV ‐ 2?
Коронавирус 2 (SARS-CoV-2) тяжелого острого респираторного синдрома - это РНК-вирус, который принадлежит к роду Coronaviridae и подроду бета-коронавируса. Это новый и очень заразный патоген, ответстве
Как факторы хозяина, такие как микробиом легких, помогают при инфекции SARS ‐ CoV ‐ 2?
Коронавирус 2 (SARS-CoV-2) тяжелого острого респираторного синдрома - это РНК-вирус, который принадлежит к роду Coronaviridae и подроду бета-коронавируса. Это новый и очень заразный патоген, ответстве