Povzetek
Ozadje
limfnega vozla metastaze (LNM) Dokazano je, da se v zvezi s prognozo zgodaj rak želodca (EGC). Izbira optimalnega zdravljenja je odvisna od natančno pre-operativno oceno stanja LNM pri bolnikih EGC. Vendar pa je na Kitajskem, kjer predstavljajo EGC primeri le majhen del raka želodca (PK) primerih ni dovolj podatkov za natančno oceno. Zato je ta študija, ki je vključevala tudi relativno veliko število bolnikov EGC, katerega namen je raziskati odnos med clinicopathological značilnosti in LNM v EGC.
Clinicopathological podatkov 205 bolnikov, EGC, ki so opravili kirurški resekcijo pri Sun Yat-Sen University Cancer Center od januarja 2000 do decembra 2011 je bilo naknadno analizirali. Clinicopathological lastnosti so bile ocenjene za identifikacijo učinkovitih napovedne dejavnike za LNM in celokupnega preživetja
Rezultati
LNM je prišlo v 52 (25,37%) primerih EGC.; od teh primerov, 18 je prišlo v rakov znotraj sluznice (13 N1, 4 N2 in 1 N3), in 34 je prišlo v sub-sluznice raka (22 N1, 7 N2 in 5 N3). Logistična regresijska analiza je pokazala, da je bilo razlikovanje tumor (P = 0,002) globina tumorske infiltracije (P = 0,004), plovila invazije (P = 0,012), velikost tumorja (P = 0,020) in spol (P = 0,022) dejavnike tveganja, povezane z LNM v EGC, navedene po prednostnem vrstnem redu. Splošna stopnja preživetja je bila 90,2%. Kaplan-Meier analiza preživetja je pokazala, da je bilo celokupno preživetje bolnikov EGC bistveno povezana z LNM (P = 0,001), N uprizoritev (P < 0,001) in invazije limfnih ali krvnih žil (P = 0,010), vendar to ni bilo povezano s tumorjem velikost, globina tumorske infiltracije ali diferenciacije tumorskih celic. Poleg tega je multipla Cox regresijska analiza je pokazala, da bi lahko samo uprizoritev N (P = 0,001), deluje kot neodvisen prognostični napovedovalec pri bolnikih EGC.
Ker LNM neodvisno napoveduje prognozo EGC, endoskopski sluznice resekcijo (EMS) ali endoskopski Submukozno seciranju (ESD) in laparoskopsko po delni odstranitvi želodca je treba uporabljati previdno pri bolnikih z visokim tveganjem EGC. Vnaprej operativna ocena stanja LNM, ki temelji na clinicopathological dejavniki so lahko koristne za načrtovanje zdravljenja
Navedba. Zhao BW, Chen YM, Jiang SS, chen YB, Zhou ZW, Li YF (2015) limfnih vozlov Metastasis , enotna Independent prognostični dejavnik v zgodnjem rak želodca. PLoS ONE 10 (7): e0129531. doi: 10,1371 /journal.pone.0129531
Urednik: Yves St-Pierre, INRS, Kanada
Prejeto: 4. marca 2015; Sprejeto: 11. maj 2015; Objavljeno: 8. julij 2015
Copyright: © 2015 Zhao et al. To je prost dostop članek razširja pod pogoji Creative Commons Attribution License, ki omogoča neomejeno uporabo, distribucijo in razmnoževanje v katerem koli mediju, pod pogojem, da prvotni avtor in vir knjižijo
Razpoložljivost podatkov: Vsi pomembni podatki so v prispevku
financiranje:.. avtorji nimajo podpore ali sredstva za sporočanje
nasprotujočimi si interesi. avtorji so izjavili, da ne obstajajo konkurenčni interesi
Uvod
zgodnjega želodčnega raka (EGC) je rak želodca, v katerem je poškodba omejena na sluznico in submucosa, ne glede na velikost tumorja ali statusa bezgavk metastaz (LNM) [1]. V primerjavi z napredovalim rakom želodca (AGC), bolniki EGC imajo boljše po operaciji prognozo, s skupno stopnjo preživetja tako visoka kot 90% [1]. Zdravljenje EGC je sestavljen iz endoskopske sluznic resekcijo (EMS) ali endoskopsko sub-sluznice seciranje (ESD) in želodca plus D1 ali D2 limfadenektomijo z laparoskopsko ali obratovanju [2-4]. Kot so poročali v predhodnih študijah, LNM redko pojavlja v intramucosal želodčnih raka (običajno v manj kot 6% takšnih primerih). Vendar, če je tumor vdre v sub-sluznice plast želodčne stene, pri kateri so limfne plovila bogat, stopnja LNM znatno poveča za več kot 10% [5] in prognoza relativno slaba (sliki 1 in 2). Poleg tega so v nekaterih študijah obsežnih opravljenih na Japonskem in v Koreji, je splošna stopnja preživetja bezgavka pozitivna EGC padla za 70% -80%, stopnja ponovitve povečala za 8% [6-8]. Uporaba radikalni operaciji je odvisna od statusa LNM. Zato je bistvenega pomena, da povzeti clinicopathological značilnosti bolnikov EGC najti dejavnike tveganja za LNM in kaže na učinkovito zdravljenje bolnikov EGC.
Kitajska ima relativno visoko incidenco raka želodca, ampak ni dovolj podatkov o EKG, zaradi zapoznelih diagnoz. Sedanja študijo je bilo vključenih relativno veliko število bolnikov EGC in nazaj preiščejo odnos med clinicopathologic dejavniki teh bolnikov EGC in LNM. Veselimo se, da bi pokazal na dejavnike tveganja za LNM pri bolnikih EGC in izbiro optimalnega načina delovanja (z limfadenektomijo ali brez), ki temelji na teh dejavnikih.
Izjava Etika
Ta raziskava je odobril Odbor za etiko v Sun Yat-sen University Cancer Center, in pisno privolitev je bila pridobljena iz vsakega, ki sodeluje pri raziskavi bolniku.
Bolniki
od januarja 2000 do decembra 2011, so bili clinicopathological podatki iz 2.264 bolnikov z rakom želodca, ki so bili zdravljeni v Sun Yat-sen University Cancer Center naknadno analizirali. Vse 2.264 primerih so diagnosticirali z rutinskim patološkim pregledom ,. Dvesto osem (9,18%), od teh primerov so diagnozo raka želodca T1 (GC). Od bolnikov, T1, so bili 3 primeri (1,44% skupnega zneska), izključena zaradi oddaljene metastaze (2 metastaz jeter in 1 peritonealno vozlički). V vseh, 205 bolnikov, EGC, ki so izpolnjena naslednja merila primernosti so sodelovali v tej raziskavi: (1) diagnoza zgodnjega raka želodca (tj T1A ali T1b, N0-3, M0) označene z histopatološko preiskavo v skladu s 7. izdaja Mednarodna zveza za boj proti raku (UICC) Tumor-Node-Metastasis (TNM) uprizoritev sistem; (2) kirurški zgodovino, ki je vključeval želodca plus limfadenektomijo (D1 ali D2); (3) razpoložljivost popolnih nadaljnji podatki (nadaljnjih obiskih se je končalo 31. decembra 2012, in obdobje preživetja je bila izračunana od datuma operacije do konca spremljanja ali datumom smrti zaradi ponovitve ali metastaze); (4) ne predoperativno zdravljenje, kot kemoterapije ali radioterapije; (5) ni zgodovina družinske malignosti ali drugih sinhroni malignosti (kot GIST, rak požiralnika ali kolorektalnega raka); (6) ni ponavljajoča raka želodca ali ostanek rak želodca; in (7) ni smrti v perioperativnem obdobju. Tumor resekcijo in Lymphadenectomy smo izvedli izkušeni kirurgi in kirurški posegi, ki sledijo smernicam japonski želodca Cancer Association (JGCA), je bila pri vseh bolnikih, ki so radikalni resekciji.
Srednja starost je bila 54 ± 13 let (razpon 18-86). Je bilo 130 moških in 75 samic (moški: ženske = 1,733); mediana moški starost je bila 54 ± 12 let, mediana starost žensk je bila 54 ± 14 let.
Statistična analiza
Statistična analiza je bila opravljena s pomočjo programskega paketa SPSS 13.0. Izmerjeni podatki so bili označeni kot povprečni standardni odklon (SD) in preveriti s pomočjo t-testov. Številčne podatke smo analizirali z uporabo Pearson je Chi-kvadrat in Fisherjev testi verjetnostjo. Vse 205 EGC primeri so bili vključeni v test hi-kvadrat in logistično regresijsko analizo raziskati odnos med clinicopathological parametrov in LNM. Poleg tega so bili podatki o preživetju analizirali z uporabo Kaplan-Meier in večkratno Cox regresijsko analizo. Krivulje preživetja so bili pripravljeni, in razlike so bile preverjene s testi Log-čin. Razlike so bile upoštevane pomembno pri P <. 0,05
Rezultati
kirurgijo in bezgavk seciranju
Sto 71 bolnikov doživela distalni želodca. Osemnajst bolnikov je doživel celotnega želodca in 16 doživel proksimalni želodca. Bezgavkah seciranje bili D2 v 181 primerih pa so bili D1 v preostalih 24 primerih. Splošne stopnje preživetja v skupini D2 in D1 niso bistveno razlikovali (P = 0,479). Skupno 4,499 bezgavk smo resekcija in 145 je bilo ugotovljeno, da so pozitivni raka. Stratificiran analiza je pokazala, da je bila skupna stopnja preživetja pri bolnikih z največ 15 odstranjenimi bezgavke podoben kot pri bolnikih z več kot 15 odstranjenimi bezgavk (P = 0,360).
Pooperativna patološko preiskavo identificirati 97 (47,3%) primerov raka znotraj sluznice in 108 (52,7%) primerov sub-sluznice raka. LNM je prišlo v 52 (25,37%) primerih, v 35 (17,07%) primerih uprizorjena kot N1, 11 (5,37%) primerih so N2 in 6 (2,93%) primerih so N3. Poleg tega smo ugotovili 18 primerov LNM prišlo v intramucosal raka (13 N1, 4 N2 in 1 N3), medtem ko je 34 prišlo v Submukozno raka (22 N1, 7 N2 in 5 N3). Je bilo 8 (3,90%) primerih limfnega invazije plovila in 2 (0,98%) primerih invazije krvnih žil. Glede na položaj tumorjev, smo 141 (68,78%) tumorji nahaja v želodčni antruma, 39 (19,02%) v želodčni telesu in 25 (12.20%) v želodčni fundusa ali Kardije. Oseminsedemdeset (37,05%) primerih je imel tumor večji kot 3 cm, medtem ko je 127 (61,95%) primerih je imel tumor manjši od 3 cm v premeru. Med slednjimi so bili dva primera diagnosticiran kot eno točko raka, in brez mikro-žarišče je bilo ugotovljeno, manj kot 0,5 cm v premeru. Glede na histološko razvrstitvi, je bilo 66 dobro diferencirani-(12 primerov) in mid-diferencirani adenokarcinom (54 primerov), medtem ko so preostali 139 vzorcev diagnosticiran kot slabo diferencirane adenokarcinomov (98 primerov) ali pečat obroč karcinoma (41 primerov) . V skladu s standardom japonskega društva prebavil endoskopije (1962) in japonskega združenja želodca raka (1998), bi lahko splošne oblike biti razvrščeni v tri skupine: 9 (4,39%) primerih potisnjene vrste (tipa I), 66 (32,20%) primerih je ravno vrsto in 130 (63,41%) primeri izkopane tip (tip III). Ploska tipa vključena 3 (4,54% vseh tipa II), primeri povišani tip (tip IIa), 30 (45,45%) primerih površinske stanovanjski tip (tip IIb), in 33 (50%) primerov površinski izkopali tip (Type IIc).
Razmerje med clinicopathological parametrov in LNM
EGC najpogosteje opazili pri bolnikih, starih med 41 in 60 let. Mediana starosti LNM-pozitivni skupini je bil 52 ± 13 let; ni bistvene razlike v starosti, so opazili v LNM-negativno skupino (P = 0,242, t-test). Pojavnost LNM pomembno povezana s spolom (P = 0,046), velikost tumorja (P = 0,017), globina tumorske infiltracije (T1A ali T1b, P = 0,034), diferenciacije tumorskih celic (P = 0,001) in limfnim ali invazije žil (P = 0,003), vendar to ni bila povezana s starostjo, lokacija tumorja, predoperacijske statusa CEA, CA724 in CA199 ali splošne oblike (tabela 1). Logistična regresijska analiza je pokazala, da je razlikovanje tumorske celice (P = 0,002) in globina tumorske infiltracije (P = 0,004) najpomembnejši dejavniki, povezani z EGC bezgavkah metastaze, ki ji sledi invazije plovila (P = 0,012), velikost tumorja (P = 0,020) in spol (P = 0,022), navedene v prednostnem vrstnem redu (tabela 2).
Razmerje med clinicopathological parametrov in EGC prognoze
splošna stopnja preživetja je bila 90,2%. Kaplan-Meier analiza preživetja je pokazala, da je bilo celotno preživetje značilno povezana z LNM (P = 0,001) ali N uprizoritev (P < 0,001) in vdori limfne ali krvnih žil (P = 0,010), vendar to ni bila povezana s starostjo, spolom, velikost tumorja, lokacija tumorja, globina tumorske infiltracije, diferenciacije tumorskih celic ali splošne oblike. Tako kot pri zdravljenju, celotno preživetje teh bolnikov ni pokazala očitno razmerje s področja želodca resekcijo (P = 0,856), D1 ali operacija D2 (P = 0,353) ali število lymphadenectomies (< 15 ali ≥15, P = 0,269). Poleg tega, označene multiple Cox regresijska analiza, da bi lahko samo N uprizoritev (P = 0,001), deluje kot neodvisen prognostični prediktor pri bolnikih EGC (tabela 3). Splošni stopnja preživetja za LNM-negativnih in LNM-pozitivnih skupin so bili 94,1% in 78,8%, v tem zaporedju (P = 0,001, test log-rank); povprečni skupni čas preživetja je bilo 144.142 in 113.876 mesecev, v tem zaporedju. Kaplan-Meier parcel so prikazani na slikah 3, 4, 5 in 6.
Pogovor
rak želodca (GC) je pogost maligni tumor na svetu. Z ocenjeno število vsako leto milijon novih primerov, GC uvršča kot četrti najpogostejši rak [9]. EGC, ki je opredeljena kot intra- in sub-sluznice tumorja z ali brez LNM, ima relativno višjo splošno stopnjo preživetja (več kot 90%) kot napredovalega raka želodca (ACG) [1]. Adachi et al poročali v svojem pregledu [4], ki LNM v sub-sluznice GC pogostejše kot v GC znotraj sluznica (15% VS 3%). Poleg tega so dokazali napovedno vrednost LNM pri bolnikih EGC. V zadnjih desetletjih se je veliko preživetje po operacija analiz EGC je pokazala, da bi se rak znotraj sluznice brez LNM odpravljena z endoskopsko sluznice resekcijo (EMS), medtem ko so drugi bolniki EGC potrebno želodca z D1 ali D2 limfadenektomijo [7,10]. Ti podatki kažejo, da so v klinični praksi natančne ocene pred delovanja bolnikov EGC (predvsem globino infiltracije tumorja in LNM) ključnega pomena pri izbiri optimalnega zdravljenja. Zato je ta študija namen najti učinkovito metodo za napovedovanje obstoj LNM pri bolnikih EGC podpreti nove dokaze, ki označuje najboljše zdravljenje.
smo retrospektivno analizirali clinicopathological podatke 205 bolnikov, EGC, ki so doživeli kirurško resekcijo na Sun Yat-sen University Cancer Center od januarja 2000 do decembra 2011. Glavni očitki teh bolnikov, vključenih bolečine v zgornjem delu trebuha (75,12%), napenjanje (21.95), refluks kisline (11,22%) in riganje (7,32%). Po naših podatkih, bolniki z rakom najbolj želodca imajo zamudo diagnozo, kar je posledica pomanjkanja splošne gastroskopija ankete. Tumor napadel globlje ali napredovala v AGC brez očitnih kliničnih manifestacij. Zato raka sub-sluznica predstavlja večji del EGC v našem centru (108/205), kot ga ima na Japonskem in v Koreji [11-12].
Naši rezultati so pokazali, da LNM prišlo v 52 od 205 EGC primerih (25,37%). Od teh 52, 18 so bile ugotovljene v primerih T1A 97 (18,56%), in 34 so našli v 108 T1b primerih (31,48%). Ti dogodki so bistveno višje od razmerja pozitivnosti 10% na bezgavkah, ki ga je posredovala v Saka et al [13], ki temelji na analizi 2.368 primerov EGC so zapisani v Japan National Cancer Center. Predpostavimo lahko, da je EGC na Kitajskem svoje značilnosti, kot so globlje tumorske invazije in več LNM. Nato smo dodatno analizirali povezavo med LNM in clinicopathological dejavnikov teh bolnikov in ugotovili, da spol (P = 0,046), velikost tumorja (P = 0,017), globina tumorske infiltracije (T1A ali T1b, P = 0,034), tumor cell diferenciacija (P = 0,001) in limfatičnega ali kri invazija plovilo (P = 0,003), povezana z LNM. Poleg tega je logistična regresijska analiza je pokazala, da so bili diferenciacijo tumorskih celic (P = 0,002) in globina tumorske infiltracije (P = 0,004) najpomembnejši dejavniki, povezani z EGC bezgavkah metastaze, sledila invazija plovila (P = 0,012), velikost tumorja (P = 0,020) in spol (P = 0,022). bolnicah EGC utrpela večje razmerje LNM kot moških bolnikov EGC storil (33,33% v primerjavi z 20,77%); LNM je bolj verjetno, da se ujemajo z velikimi tumorji. Poleg tega je bilo 21 od 41 primerov s tumorji, večjih od 4 cm pozitiven LNM (47,73%), medtem ko je samo 1 od 13 primerov s tumorji manjši od 1 cm pozitiven LNM. Kot pri diferenciacije tumorja, je bilo 13 od 34 (38,24%) raka pečatni prstan celic pozitiven LNM. Podobno kot v naši raziskavi, je večina prejšnje študije [14-16] sklenil, da je globina tumorske infiltracije ali T1A /T1b najpomembnejši dejavnik, povezana z LNM. Naši podatki so v skladu s to ugotovitev, in bomo še ugotovili, da je bilo 13 N1 primeri, 4 N2 primerih in le 1 primer N3 od T1A, medtem ko je bilo 22 N1, 7 N2 in 5 N3 primere T1b. Ti podatki kažejo, da je bila globina tumorske invazije povezana ne le s stopnjo pojavnosti LNM temveč tudi s stopnjo ali število metastatskih bezgavk. Vendar LNM pojavnost ni pokazala pomembne razlike glede na starost, lokacijo tumorja, splošne oblike ali pre-operativnih statusov CEA, CA199 in CA724. V vseh, slabo diferenciranih celic, tumor vdrla v sub-sluznice plasti, so velikost tumorja večja od 3 cm, invazija plovilo in je ženska dejavniki tveganja LNM, navedene po prednostnem vrstnem redu. Štiri od teh dejavnikov tveganja (razen vdora plovila) je mogoče ugotoviti in se lahko uporabljajo za napovedovanje LNM. Po naših rezultatih, so imeli bolniki EGC le za en dejavnik tveganja za 31,5-34,6% pojavljanje LNM, bolniki z dvema dejavnikov tveganja imel 38,9-47,1% stopnjo, bolniki s tremi dejavniki tveganja so imeli 53,8-66,7% stopnjo in bolnikov z vsemi štirimi dejavniki tveganja so imeli več kot 80% pojavljanje LNM. Zanimivo je, da v tej študiji je imelo 15 bolnikov ni dejavnik tveganja (vključno z invazijo plovil) in 6 bolnikov je imel vse štiri dejavnike tveganja. Nihče od bolnikov 15 netvegane imel LNM, medtem ko so vsi 6 bolnikov najvišjim tveganjem imeli LNM. Ti podatki lahko zagotavljajo referenčni okvir za predoperacijske presoji in optimalne izbire za zdravljenje EGC.
EGC ima boljšo prognozo kot AGC. Pred kratkim Študija je pokazala, da je stopnja preživetja 5- in 10-letno za EGC več kot 90% in 80%, v tem zaporedju [17]. Sedanja študija ugotovila, da je čas, mediano preživetje (MS) za bolnike EGC kot 136.445 mesecih (95CI: 128,688-144,201). Uporaba Kaplan-Meier analizo preživetja, smo dokazali, da so plovila invazija in N uprizoritev (bezgavkah metastaze) pomembni napovedni napovednika EGC. Multiple Cox regresijska analiza je pokazala, da lahko le N odrska neodvisno napovedati prognozo bolnikov EGC. V nasprotju s prejšnjimi raziskavami [18], smo ugotovili, da je N uprizoritev edini neodvisni napovedni dejavnik in da velikost tumorja, diferenciacija tumorske celice in globina tumorske infiltracije ne more samostojno napovedati EGC prognozo bolnikov. Štirje zgoraj navedeni clinicopathological dejavniki korelaciji z LNM in ga zato ni mogoče neposredno napovedati EGC prognozo. Ni bilo bistvene razlike v celotnem preživetju T1A in bolnikov T1b (139,251 primerjavi 132,644). Poleg tega so vsi bolniki v tej študiji je doživel D1 ali D2 bezgavko disekcijo, in smo našli nobenih pomembnih razlik v njihovo preživetje. Prav tako ni bilo bistvene razlike v stopnjah preživetja pri bolnikih, ki so doživeli limfadenektomijo (< 15 ali ≥15).
Kako narediti najboljšo izbiro med možnimi obdelavami za EGC, vključno z EMS /ITR [19] , laparoskopski gastrectom [20] in traditionalD1 ali D2 radikalna resekcija [21], je še vedno vprašljivo. Pre-operative stanje LNM bo vsekakor koristne informacije pri odločanju klinično odločitev. Vendar pa se lahko klinične dejavnike tveganja, ki se uporablja le za približno oceniti pojavnost LNM. Razvoj natančnih metod zahteva nove biomarkerjev. V zadnjih desetletjih je bilo izvedeno več študij, povezanih z odkritjem novega biomarker. Tamura Y je pokazala, da so bile MUC4 in MUC1 korelaciji s LNM in je imel možnost, da se nove oznake za napovedovanje LNM v EGC [22].
Boljše preživetje je odvisno od zgodnje postavitve diagnoze in natančno predoperacijske ocene EGC. Rezultati raziskave kažejo, da bolnice z sub-sluznice invazije, tumorji večja od 3 cm premera, slabo diferencirane celice in limfatičnega ali invazija krvne žile, so z velikim tveganjem za LNM in imajo slabo prognozo. Zdravljenje, vključno kirurški odstranitvi in drugih adjuvans terapije, je treba uporabljati previdno načrtovati, zato je treba upoštevati te clinicopathological dejavniki.
 Hudi zapleti COVID-19, povezani z razpadom črevesne pregrade
Hudi zapleti COVID-19, povezani z razpadom črevesne pregrade
 Kaj je ERCP?
Kaj je ERCP?
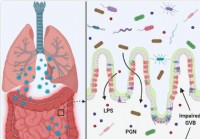 Puščajoče črevesje in mikrobna disbioza bi lahko prispevali k nevihti citokinov pri hudo bolnih primerih COVID-19
Puščajoče črevesje in mikrobna disbioza bi lahko prispevali k nevihti citokinov pri hudo bolnih primerih COVID-19
 Študija osvetljuje vzroke izčrpavajočih črevesnih bolečin
Študija osvetljuje vzroke izčrpavajočih črevesnih bolečin
 Matematični model razkriva tveganje za okužbo s SARS-CoV-2 po presaditvi fekalne mikrobiote
Matematični model razkriva tveganje za okužbo s SARS-CoV-2 po presaditvi fekalne mikrobiote
 Ne bojte se kolonoskopije
Ne bojte se kolonoskopije
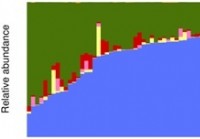 Študija opisuje začetno bazo zdravih črevesnih mikrobiomov in profil številčnosti
Začetna izhodiščna baza zdravih črevesnih mikrobiomov in profil številčnosti je opisana v študiji, objavljeni 11. septembra, 2019 v reviji PLOS ONE z odprtim dostopom Charlesa Hadleyja Kinga z Medicin
Študija opisuje začetno bazo zdravih črevesnih mikrobiomov in profil številčnosti
Začetna izhodiščna baza zdravih črevesnih mikrobiomov in profil številčnosti je opisana v študiji, objavljeni 11. septembra, 2019 v reviji PLOS ONE z odprtim dostopom Charlesa Hadleyja Kinga z Medicin
 COVID-19:Kako izgleda bolezen
Z naraščajočimi informacijami o bolezni COVID-19 iz prve roke, natančnejša slika kliničnih značilnosti se združuje. Kako se kaže COVID-19 Kako se torej začne? Državni oddelki za zdravje, in svetov
COVID-19:Kako izgleda bolezen
Z naraščajočimi informacijami o bolezni COVID-19 iz prve roke, natančnejša slika kliničnih značilnosti se združuje. Kako se kaže COVID-19 Kako se torej začne? Državni oddelki za zdravje, in svetov
 Odzive na hrano ureja črevesni mikrobiom,
najde novo študijo Študija, objavljena ta teden, razkriva, da se medsebojno delovanje bakterij v črevesju (črevesni mikrobiom) s hrano, ki jo zaužijemo, med posamezniki izrazito razlikuje. Zelo prilag
Odzive na hrano ureja črevesni mikrobiom,
najde novo študijo Študija, objavljena ta teden, razkriva, da se medsebojno delovanje bakterij v črevesju (črevesni mikrobiom) s hrano, ki jo zaužijemo, med posamezniki izrazito razlikuje. Zelo prilag