Abstract
Ozadje
Za bolnike z node- negativni rak želodca, 7. izdaja razvrstitev ne določa minimalnega števila bezgavk potrebno. Naš namen je, da razišče napovedni pomen pregledanih bezgavk in ugotoviti, koliko enot je treba preučiti.
metodologija /glavnih ugotovitev
435 bolnikov doživelo D2 želodca z rakom želodca bezgavkami negativna med decembrom 1992 in decembru 2006, so bili pridobljeni. Bolniki so bili razdeljeni v 4 skupine s številom negativnih LNS pregledanih med operacijo (1-6LNs, 7-10 LNS, 11-15 LNS, in > = 16 LNS). Stratifikacije in Cox regresijskih analiz so bili uporabljeni za oceno povezavo med preživetjem in število negativnih LNS. Preživetje je bil bistveno boljši v > = 16 LNS, v primerjavi z 1-5 LNS, 6-10 LNS in 11-15 LNS skupine v T2-4 bolnikov; Multivariatna analiza je pokazala, velikost tumorja, globina invazije, 7. stopnjo UICC in število pregledanih vozlišč so močno neodvisni napovedni dejavnik preživetja.
Ta študija najprej dokaže, da bolniki s bezgavke negativna rak želodca je doživel D2 seciranju, bi morali imeti vsaj 16 LNS preučilo, še posebej v napredovalem raku želodca. Ti rezultati so smiselno dopolnilo k prejšnjemu sistemu počivališču tumor-razmerje, metastaz in merilo stratifikacija v kliničnem načine, ki
Navedba. Xu D, Huang Y, Geng Q, Guan Y, Li Y, Wang W, et al. (2012) Vpliv bezgavkah Število na preživetje bolnikov z limfnih vozlov-Negative Rak želodca v skladu s 7. Edition UICC TNM sistema. PLoS ONE 7 (6): e38681. doi: 10,1371 /journal.pone.0038681
Urednik: DunFa Peng, Vanderbilt University Medical Center, Združene države Amerike
Prejeto: 1. avgust 2011; Sprejeto: 8. maj 2012; Objavljeno: 19. junij 2012
Copyright: © 2012 Xu et al. To je odprtega dostopa članek razširja pod pogoji Creative Commons Attribution License, ki omogoča neomejeno uporabo, distribucijo in razmnoževanje v katerem koli mediju, pod pogojem, da prvotni avtor in vir knjižijo
Financiranje:. To delo je bila podprta z znanstveno-tehnoloških projektov v provinci Guangdong [številka Grant 2010B031600071]. Med financerji imel nobene vloge pri oblikovanju študije, zbiranje in analizo podatkov, sklep, da se objavi, ali pripravi rokopisa
nasprotujočimi si interesi.. Avtorji so izjavili, da ne obstajajo konkurenčni interesi
Uvod
rak želodca je četrti najpogostejši rak na svetu [1]. Prognoza bolnikov z rakom želodca je še vedno slaba, s 5-letno skupno preživetje je 25% ali manj, še posebej v ZDA, Evropi in na Kitajskem [2], [3]. Bezgavka metastaze je pomemben prognostični kazalec za bolnike z rakom želodca. Na splošno velja, da višja koristi stopnja preživetja iz standardiziranega vzorca bezgavk seciranje [4] [5] [6]. Leta 2010 je Mednarodna zveza za boj proti raku (UICC) in Skupni odbor ameriške raka (AJCC) predlagala sedmo izdajo klasifikaciji UICC TNM z bistveno spremembo v uprizoritvi raka želodca. Trenutno je nova klasifikacija uporablja najbolj pogosto za uprizoritev raka želodca [7]. Vendar pa ne določa minimalnega števila bezgavk (LNS) je potrebno, zlasti za bolnike želodca z rakom fazi pN0.
Čeprav je približno 15% bolnikov z bezgavkami negativni bolezni še naprej, da umre zaradi bolezni [8], ki so nekaj študijah so ocenjevali optimalno preučila število LNS pri bolnikih z limfnih želodca raka z negativnimi bezgavkami v skladu s 7. UICC TNM sistema. Namen sedanjega študije je bil oceniti dolgoročno učinek število pregledanih bezgavk (LNS) na prognozo bolnikov. Nadaljevali smo raziskati optimalno število LNS za natančno uprizarjanje pri bolnikih z rakom želodca bezgavkami negativen po D2 seciranje.
Materiali in metode
Značilnosti bolnikov
Skupaj je bilo izbranih 1551 želodca bolnikov karcinom prestali D2 želodca na Cancer Center Sun Yat-sen Univerze v obdobju od decembra 1992 do decembra 2006. Merila za upravičenost vključeni histološko potrjeni kurativna R0 resekcijo, ki je bil definiran kot ne makroskopski in mikroskopski preostalega tumorja in pooperativni čas preživetja ≥6 mesecev. Bolniki, ki so prejemali kemoterapijo ali radioterapijo pred operacijo in bolnikih z rakom želodca panju so bili izključeni iz študije. D2 Lymphadenectomy smo izvedli izkušeni kirurgi po japonski raziskovalni družba za Rak želodca (JRSGC) smernic [9]. Končno je bilo skupno 435 bolnikov, vključenih v to študijo. Pridobili smo soglasja vseh udeležencev v tej študiji. Etično je bila odobritev pridobljena iz Sun Yat-sen University Cancer Center raziskovalne etiko.
Mediana starosti kohorte je bila 56 let (razpon 16-83 let), med njimi pa 293 samcev in 142 samic. Vse vozla material smo ločeno seciramo iz osebka na koncu postopka s kirurga. Vsak bezgavka je bila vložena v ločenih lončkih označene v skladu s kraja nastanka, nato izmeri v treh dimenzijah in analizirajo z patolog. Za vse LNS, je bil en del rutinsko pregleda histopathologically. Včasih so bile serijske sekcije reši tudi iz vozlišča območja s ciljem definited diagnozo in uprizoritve. Uporaba najboljše cut-off pristop v smislu testa log-ranga, uvrščamo bolnike v štiri kategorije: 1-6 LNS, 7-10 LNS, 11-15 LNS in > = 16 LNS.
Na splošno so imeli vsi bolniki spremljanje po operaciji vsake 3 mesece za prvo leto, vsakih 6 mesecev za drugo leto, in dvakrat na leto zatem. Rutinski pregled pri spremljanju vključijo fizični pregled, krvni kemije, rentgenskih v prsih, ultrazvok jeter in trebuh, kosti skeniranje in endoskopije. Če bolnik imel določene simptome, je bil pregled čim prej opraviti za bolj skrbni presoji. Obdobje spremljanje gibala od prvega dne zdravljenja do smrti ali do zadnjega obiska pregleda. Mediana spremljanja obdobje v naši raziskavi je bila 72 mesecev (razpon 6-197 mesecev). Uporabili smo smrtnost specifične bolezni za ocenjevanje povezavo med številom negativnih LNS in želodca prognozo raka, saj omogoča nadzor za nepovezanih vzrokov smrti [10]. Čas preživetja je bil čas od diagnoze do zadnjega stika, datum smrti, ali dan, ko je informacija preživetje zbrani.
Survival analiza in krivulje so bili ustvarjeni iz opazili pooperativna preživetje krat po metodi Kaplan-Meier, in v primerjavi s testom log-ranga. Multivariatne analize so bile izvedene z uporabo sorazmernih model nevarnosti Cox s sprednjo postopnosti za spremenljivko izbiro. Multivariatno P skupno 435 primerov ustreza merilom vključevanja in so bili vključeni Rezultati . v analizi. Po martingale ostankov modela Cox, je v Ločnice števila obravnavanih LNS opredeljena kot 1-5, 6-10,11-15 in > = 16 LNS. Tabela 1 prikazuje značilnosti bolnikov in njihovih tumorjev glede na število pregledanih bezgavk. Tumor lokacijo in globino invazije imela pomembno fl opis vpliva na število pregledanih bezgavk. Je bilo glede na število negativnih LNS ni bistvenih razlik med distribucijo spol, starost, velikost tumorja ali 7. stopnjo UICC in 4 različne kategorije. fig. 1 prikazuje frekvenčne porazdelitve pregledanih LNS za celotno kohorte pacientov. srednja vrednost ± standardni odklon številka za patološko pregledanih LNS za celotno kohorti 435 bolnikov je bila 13,5 ± 4,5, od 1 do 53 (mediana 12). Kot je prikazano na sliki. 2, je bilo preživetje raka specifične bistveno višja z naraščajočim številom negativnih LNS. 5-letno želodca preživetje rak specifične bil 65,7% pri bolnikih z 1 do 6 negativnih LNS v primerjavi z 70,1%, 79% in 91,2% za tiste, ki imajo 7 do 10, 11 do 15 in več od 16 LNS pregledanih oziroma ( P Identifikacija Optimal LN Število Tabela 2 prikazuje univariatne analize preživetja spremenljivk pri bolnikih z rakom želodca bezgavkami negativen.. Je pokazala, da je velikost tumorja, lokacija tumorja, globina invazije, število pregledanih LNS, so 7. etapa UICC povezana z želodčno preživetje raka specifična. Analiza podskupin je bila nato izvedena za oceno preživetja bolnikov v različnih patološki kategorije T. Pri bolnikih z T2 tumorji je želodčni rak specifična razlika preživetje statistično značilne med (< 16 vs > = 16 negativni LNS) (slika 3A).. Simiarly med T3 in T4 primerih bolniki z > = 16 negativnih LNS imeli najboljše stopnje preživetja posamezne bolezni (sl. 3B in 3C). Želodca raka specifično preživetje pri bolnikih s T1 tumorji nima statistično razliko. (Podatki niso prikazani). Če želite ugotoviti, ali se je število negativnih LNS povezana s preživetjem, je bila nato uporabljena multivariatna logistični regresijski model (tabela 3). Rezultati so pokazali, da je: velikost tumorja, globina invazije, 7. etapa UICC in število obravnavanih vozlišč močne neodvisne napovedujejo preživetje. V primerjavi z bolniki, ki so imeli manj kot 6 pregledanih vozlišč, bolnike z 6-10,11-15 in > = 16 LNS pregledani imela bistveno manjše možnosti za smrt med želodca. Prej smo ugotovili, da je pozitiven bezgavko razmerje (LNR) neodvisen napovedni dejavnik za rakom želodca po D2 resekcijo glede na število pridobljenih bezgavk [11]. Poleg tega smo dokazali tumor-razmerje, metastaze (TRM) uprizoritev sistem je alternativa 7. sistemu TNM izdaja UICC na raka želodca po D2 resekcijo [12]. Ti rezultati bi bilo možno, da bi lahko odrska sistem, ki temelji na TRM zamenjal trenutni razvrstitvi UICC, še posebej, če preučila število bezgavk ni dovolj. Vendar pa je težko oceniti prognozo bolnikov z TRM za limfnega raka želodca bezgavkami negativen [13]. V tej študiji so vsi bolniki vozlišč negativne želodčni rak doživel D2 resekcija, ki se pogosto izvaja kot standardni kirurški poseg za raka želodca v azijskih državah. Da bi lahko ocenili učinek številnih negativnih LNS na želodcu prognozo raka, je preživetje specifičnih bolezni se uporabljajo v naših analizah za nadzor za nepovezanih vzrokov smrti. Ugotovitve so pokazale, da imajo bolniki boljšo stopnjo preživetja za posamezne bolezni s povečanjem števila obravnavanih negativnih LNS. Bilo je več možnih razlogov za to. Prvič, lahko nekateri bolniki patološko negativne vozlišča v resnici so imeli raka, ki se razširjajo na regionalne LNS. Čeprav vsi bolniki doživel D2 bezgavk so patologi in kirurgi razlikujejo v prizadevanjih in tehnik pri iskanju bezgavke, kar bi lahko privedlo do izpuščeni vozlišč v vzorcu [14], [15]. Ker je število LNS preučiti poveča, je verjetnost, da manjka pozitivne LN zmanjšanje in tako ne delež bolnikov z višjo stadiju bolezni, ki so napačno obravnava kot spodnji faze. A nizka LNS preučila rezultate podcenjevanja fazi, ki je znana kot Will Rogers pojav [10], [16]. Drugič, prispevek negativnim predznakom vozlišča na prognozo bolnikov je deloma posledica zelo visoke stopnje LN micrometastases [17]. Pri bolnikih z negativnimi bezgavkami, ki jih rutinsko histološko pregleda, približno 17% -32% imelo LN micrometastases [18], [19]. Bolniki z micrometastases pogosto je še posebej veliko tveganje za ponovitev [20]. V sedanji raziskavi, so naši podatki pripomnil globino invazije in število pregledanih vozlišč je močan neodvisni napovedni dejavnik preživetja v multivariatne logistične regresije modela, kar je podobno kot druge študije [8], [20]. Poleg tega je število pregledanih bezgavk povezana z globino invazije (faze T). Zato smo analizirali razlike preživetja med skupinami glede na različne faze T. V primerjavi z bolniki, ki so imeli manj kot 6 pregledanih vozlišč, bolnike z 6-10,11-15 in > = 16 LNS odstranjeni imela bistveno manjše možnosti za smrt pri bolnikih s T2-4 boleznijo. Ti bolniki so prav tako opredeljene kot napredovalega raka želodca, ki predstavlja večino želodčnih bolnikov v klinični praksi [21]. Kot je za oder T1 želodčnih rakov v tej študiji, se je število primerov T1 je majhen in 5 -Leto stopnja preživetja je do 97%, tako želodca preživetje raka posamezne med njimi ni statistično razliko. Poleg tega lahko alternativna razlaga za to je, da bolniki s klasifikacijo T1 redko razširijo na regionalnih LNS. Incidenca vozlišča metastaz pri bolnikih, T1 pa je le 15% -20% [22], [23]. Vendar pa je težko določiti globino invazije in bezgavk metastaz pred operacijo. Zato so naši podatki jasno kažejo, da je treba vsaj 16 LNS odstranjena med D2 resekcijo. Nedavno je več člankov ocenili napovedno vrednost števila bezgavk pri bolnikih z negativnimi bezgavkami limfnih želodčnega raka. Bouvier je pokazala, da je treba vsaj 10 bezgavke pregledati, da bi natančno odru karcinom želodca z negativnimi bezgavkami raka [24]. Vendar pa je v svojih študijah, večina bolnikov je sestavljalo bile predmet D1 resekcijo, ki se razlikuje od sedanjih bolnic z D2 resekcijo. V preteklosti so nekateri poskusi niso pokazali koristi preživetja D2 nad D1 seciranje, D1 lymphadendctomy resekcija je bila vedno izvajajo v zahodnih državah [25], [26]. Ker orientalski kirurgi ne sprejme rezultate in rutinsko opravljajo D2 želodca [27]. V bistvu, z izdajo najnovejših rezultatov kliničnih preskušanj, D2 Lymphadenectomy postopoma postaja priporočena kirurški pristop za bolnike z odstranljivega rakom želodca [28]. Baiocchi sod. ocenil tudi 301 limfne bolnikov karcinomske želodca z negativnimi bezgavkami pri D2 resekcijo [20]. Ugotovili so poizvedovanje po več kot 25 vozlov, se lahko upravičeno. V primerjavi z našimi rezultati, njihovi izbrani so bili bolniki z več kot 15 vozlov patološko analizirali. Vendar so številne študije, ki temeljijo na prebivalstvu raka želodca, je ugotovila, da kirurgi in patologi niso dosegli več kot 15 vozlov [29] [30] [31]. Zato je zelo pomembno in smiselno oceniti prognozo manj kot 15 vozlišč v limfnega raka želodca bezgavkami negativen. Poleg tega nobena od zgoraj omenjenih študij je opisal način izbiro sporočenih cut-off izmed gornjih študij. V tej študiji smo preučili funkcionalno obliko kovariablo okviru študije MartinGale preostale analizo in prepoznavanje cutoff točk številu pregledanih LNS kot 1-6 LNS, 7-10 LNS, 11-15 LNS, in > = 16 LNS [32], [33]. Menimo, da je metoda lahko razlikuje razlike preživetja med skupinami in da je naša raziskava objektivno veljavna [34] [35] [36]. Na koncu je trenutna študija najprej dokaže, da bolniki s bezgavke negativna želodčni rak po D2 seciranju, bi morali imeti vsaj 16 LNS preučilo, še posebej v napredovalem raku želodca. To je treba uporabiti kot razumno dodatek k naši TRM sistem odrov in merilo stratifikacije v kliničnem načine, ki v skladu s 7. izdaja UICC TNM sistema.
vrednosti so bile uporabljene za opredelitev neodvisnosti teh dejavnikov. interval zaupanja 95% (95% CI) je bil uporabljen za količinsko razmerje med časom preživetja in vsakim od neodvisnih dejavnikov. Razlike so se šteli za pomembne na ravni 5%. Vse analize so bile izvedene s SPSS za Windows, verzija 18.0 (SPSS, Chicago, IL). Spearman rang koeficient korelacije smo uporabili za analizo razmerja med številom pregledanih LNS in stopnjo ponovitve. Korelacija med številom pregledanih LNS in pooperativne stopnjo zapletov smo analizirali s za model logistične regresije. Pomen razlik je prevzel na P
< 0,05
Značilnosti bolnikov
Število pregledanih LNS in preživetje
< 0,001)
Survival Analysis
Pogovor
 Na novo odkriti veliki fagi zamegljujejo življenjsko/neživljenjsko mejo
Na novo odkriti veliki fagi zamegljujejo življenjsko/neživljenjsko mejo
 Soočanje s sindromom razdražljivega črevesja
Soočanje s sindromom razdražljivega črevesja
 Starodavni mikrobiomi primatov lahko prinesejo več informacij o človekovem razvoju
Starodavni mikrobiomi primatov lahko prinesejo več informacij o človekovem razvoju
 Novo preskušanje je pokazalo izboljšano preživetje pri bolnikih z napredovalim kolorektalnim BRAF-mutantnim rakom
Novo preskušanje je pokazalo izboljšano preživetje pri bolnikih z napredovalim kolorektalnim BRAF-mutantnim rakom
 Hitra hrana je lahko glavni krivec za najstniško depresijo
Hitra hrana je lahko glavni krivec za najstniško depresijo
 Ulcerozni kolitis
Ulcerozni kolitis
 Ali se koronavirus širi z blatom?
Presenetljiva študija iz Kitajske, objavljeno v reviji Gastroenterologija marca 2020, poroča, da se novi koronavirus SARS-CoV-2 lahko širi po blatu, pa tudi po bolj znani poti dihalnih kapljic ali s
Ali se koronavirus širi z blatom?
Presenetljiva študija iz Kitajske, objavljeno v reviji Gastroenterologija marca 2020, poroča, da se novi koronavirus SARS-CoV-2 lahko širi po blatu, pa tudi po bolj znani poti dihalnih kapljic ali s
 Na novo odkriti veliki fagi zamegljujejo življenjsko/neživljenjsko mejo
Nova študija, objavljena v reviji Narava kaže, da obstaja dobesedno na stotine virusov, ki so dovolj veliki, da porabijo bakterije, in z lastnostmi, ki so značilne za živi organizem in ne za nežive
Na novo odkriti veliki fagi zamegljujejo življenjsko/neživljenjsko mejo
Nova študija, objavljena v reviji Narava kaže, da obstaja dobesedno na stotine virusov, ki so dovolj veliki, da porabijo bakterije, in z lastnostmi, ki so značilne za živi organizem in ne za nežive
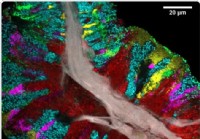 Podroben zemljevid mikrobioma človeškega jezika
Nova študija, objavljena v reviji Poročila o celicah marca 2020 poroča o uporabi naprednih in hitrih tehnik spektralnega slikanja za razvoj podrobnega zemljevida mikrobnih skupnosti na človeškem jez
Podroben zemljevid mikrobioma človeškega jezika
Nova študija, objavljena v reviji Poročila o celicah marca 2020 poroča o uporabi naprednih in hitrih tehnik spektralnega slikanja za razvoj podrobnega zemljevida mikrobnih skupnosti na človeškem jez