Pozadina pregled
Za pacijente s čvora negativnih karcinoma želuca, 7. izdanje klasifikacije ne definira minimalni broj limfnih čvorova potrebnih. željeli smo istražiti prognostički značaj pregledanih limfnih čvorova i utvrditi koliko čvorova mora biti ispitan. pregled
Metodologija /glavne nalaze
435 bolesnika je učinjena D2 gastrektomija sa čvora negativnih karcinoma želuca u razdoblju od prosinca 1992. godine i prosinca 2006. su dobiveni. Pacijenti su klasificirani u 4 skupine od broja negativnih LNS ispitanih tijekom operacije (1-6LNs, 7-10 LNS, 11-15 LNS i > = 16 LNS). Slojevitu i Cox regresijska analiza korištena za procjenu povezanosti između preživljavanja i broj negativnih LNS. Opstanak je bio značajno bolji u > = 16 LNS, u usporedbi s 1-5 LNS, 6-10 LNS i 11-15 LNS skupine u T2-4 bolesnika; Multivarijatna analiza je pokazala veličinu tumora, dubina invazije, 7. UICC pozornicu i broj pregledanih čvorova su jako neovisni prediktori preživljenja. Pregled
Zaključci
Ova je studija prva pokazuje da pacijenti s limfnim čvorovima-negativne karcinom želuca prošli D2 seciranje bi trebao imati barem 16 LNS ispitati, a posebno u uznapredovalim rakom želuca. Ovi rezultati su razuman dodatak na prethodni tumor omjer-metastaza staging sustava i kriterij raslojavanje u kliničkoj Practice pregled
Izvor:. Xu D, Huang Y, Geng Q, Guan Y, Li Y, Wang W, et al. (2012) Utjecaj limfnog čvora Broj na preživljenje bolesnika s limfnog čvora-negativnim rakom želuca prema 7. izdanje UICC TNM sustav. PLoS ONE 7 (6): e38681. doi: 10,1371 /journal.pone.0038681 pregled
Urednik: DunFa Peng, Vanderbilt University Medical Center, Sjedinjene Američke Države pregled
Primljeno: 1. kolovoz 2011; Prihvaćeno: 8. svibnja 2012; Objavljeno: 19. lipanj 2012 pregled
Copyright: © 2012 Xu i sur. Ovo je otvorenog pristupa članak distribuirati pod uvjetima Creative Commons Imenovanje License, koja omogućuje neograničeno korištenje, distribuciju i reprodukciju u bilo kojem mediju, pod uvjetom da je izvorni autor i izvor su zaslužan
financiranja. Ovo djelo je podržan od strane znanstvenih i tehnologijskih projekata provincije Guangdong [Grant broj 2010B031600071]. U financijeri nisu imali ulogu u studiju dizajna, prikupljanja i analize podataka, Odluka o objavi, ili pripremu rukopisa pregled
U konkurenciji interese.. Autori su izjavili da ne postoje suprotstavljeni interesi pregled
Uvod pregled
rak želuca je četvrti najčešći rak u svijetu [1]. Prognoza bolesnika s rakom želuca i dalje loš, s pet godina ukupnog preživljavanja od 25% ili manje, posebno u SAD-u, Europi i Kini [2], [3]. Limfnih čvorova metastaze je važan prognostički pokazatelj za pacijente s rakom želuca. To je široko prihvaćeno da viša stopa preživljavanja koristi od standardiziranom obrascu limfnog čvora seciranja [4], [5], [6]. U 2010. godini, Međunarodna unija protiv raka (UICC) i Zajednički odbor Američka na rak (AJCC) predložio je sedmo izdanje klasifikacije UICC TNM sa značajnim promjenama u uprizorenju raka želuca. Trenutno je nova klasifikacija se koristi najčešće za uprizorenje raka želuca [7]. No, to ne definira minimalni broj limfnih čvorova (LNS) potrebni, posebno za pacijente s rakom želuca fazi PN0. Pregled
Iako je oko 15% bolesnika s čvora negativnih bolesti i dalje ići na umrijeti od bolesti [8], nekoliko studija procjenjuje optimalan ispituje broj LNS u bolesnika s limfnim čvorovima-negativne želučanog karcinoma u skladu sa 7. UICC TNM sustav. Cilj ovoga rada bio je procijeniti dugoročni učinak broja pregledanih limfnih čvorova (LNS) na prognozu bolesnika. Mi i dalje istražiti optimalan broj LNS za točne skele u bolesnika s čvor-negativnim rakom želuca nakon D2 seciranje. Pregled
Materijali i metode
Karakteristike pacijentica
Ukupno 1551 pacijenata karcinom želuca prošli D2 gastrektomije na Cancer Center Sun Sveučilišta Yat-sen u razdoblju od prosinca 1992. do prosinca 2006. godine izabrani su. Kriteriji prihvatljivosti uključeni histološki potvrđeno R0 resekcija, koji je definiran kao ne makroskopskim i mikroskopskim ostatnog tumora i postoperativnom vrijeme preživljavanja ≥6 mjeseci. Pacijenti koji su primili kemoterapiju ili radioterapiju prije operacije, a pacijenti s karcinomom želuca batrljak bili su isključeni iz istraživanja. D2 Limfadenektomija su provedena od strane iskusnih kirurga nakon japanskog istraživačkog društva za rak želuca (JRSGC) Smjernice [9]. Na kraju, ukupno 435 pacijenata su bili upisani u ovoj studiji. Mi smo dobili pristanak od svih sudionika u ovom istraživanju. Etički pristanak dobiven iz Sun Yat-sen University Cancer Center istraživanja Etičkog povjerenstva. Pregled
prosječna dob skupini bila je 56 godina (raspon 16-83 godina), a uključuje 293 muškaraca i 142 žena. Sve čvora materijal odvojeno izrezani iz uzorka na kraju postupka od strane kirurga. Svaki limfni čvor je podnesen u odvojenim posudama s oznakom u skladu s njihovom mjestu podrijetla, mjereno u tri dimenzije i analiziraju od strane patologa. Za sve LNS, jedan dio se rutinski ispituje patohistološki. Ponekad serijski dijelovi također su odsječeni od čvora područja s ciljem na definited dijagnoze i inscenacije. Koristeći najbolji pristup cut-off u smislu log-rank testa, koji je uvršten smo pacijente u četiri kategorije: 1-6 LNS, 7-10 LNS, 11-15 LNS i > = 16 LNS. Pregled
Follow-up pregled
U principu, svi pacijenti imali praćenja nakon završetka operacije svaka 3 mjeseca tijekom prve godine, svakih 6 mjeseci za drugu godinu, a dva puta godišnje nakon. Rutina ispit tijekom praćenja uključeni i fizički pregled, kemiju krvi, RTG prsnog koša, ultrazvuk jetre i abdomena, skeniranje kostiju i endoskopije. Ako je pacijent imao specifične simptome, ispitivanje je provedeno u najkraćem mogućem roku za više pažljive procjene. Follow-up razdoblje trajalo je od prvog dana terapije, sve do smrti ili do zadnjeg ispita posjeta. Medijan praćenja razdoblje naše studije bio je 72 mjeseci (raspon 6-197 mjeseci). Koristili smo smrtnost od bolesti specifične za procjenu povezanosti između broja negativnih LNS i rak želuca prognozom jer omogućuje kontrolu nepovezane smrti [10]. Vrijeme preživljenja je bilo vrijeme od dijagnoze do zadnjeg kontakta, datum smrti, datum da informacije opstanak prikupljen. Pregled
Statističke metode
Survival analize i krivulje su generirane iz promatrane postoperativna opstanak puta prema Kaplan-Meier metodi i usporediti je log-rank testa. Multivarijatne analize provedene su pomoću modela proporcionalnog rizika Cox je naprijed stepenasto postupka izbora varijabli. Multivarijatna P Rezultati Pacijent Karakteristike Ukupno 435 slučajeva stane kriterije za uključivanje i u analizi. Prema posrtaljka ostataka iz Cox modelu, cut-off točke broja ispitanih LNS je identificiran kao 1-5, 6-10,11-15 i > = 16 LNS. Tablica 1 daje karakteristike pacijenata i njihovih tumora prema broju pregledanih limfnih čvorova. Tumor mjesto i dubina invazije imala značajan u fl značajno utječe na broj pregledanih limfnih čvorova. Nije bilo značajnih razlika između raspodjele spolu, dobi, veličini tumora ili 7. UICC fazi i 4 različite kategorije prema broju negativnih LNS. Pregled Broj pregledanih LNS i opstanak Netlogu sl. 1 prikazuje distribuciju frekvencija ispitanih LNS za cijelu skupinu bolesnika. Srednja vrijednost ± standardna devijacija broj patološki ispitivanih LNS za cijelu populaciju u 435 bolesnika bila je 13,5 ± 4,5, u rasponu od 1 do 53 (medijan 12). Kao što je prikazano na slici. 2, preživljavanje raka specifične bio je značajno veći uz sve veći broj negativnih LNS. 5 godina rak želuca specifična brzina Opstanak je 65,7% u bolesnika s 1 do 6 negativnih LNS u usporedbi s 70,1%, 79% i 91,2% za one s 7-10, 11 do 15 i više than16 LNS ispitanih, odnosno ( p izvoznici < 0,001) pregled Identifikacija Optimalna LN broj pregled u tablici 2 prikazani Jednosmjerna analiza preživljavanja varijabli u bolesnika s čvor-negativnim rakom želuca.. To je otkrilo da je tumor, lokacija tumora, dubina invazije, broj pregledanih LNS, 7. UICC pozornici su povezane s preživljavanjem raka specifične želuca. Pregled Analiza podskupina zatim je provedena za procjenu preživljavanje pacijenata u različitim patološke T kategorije. Za pacijente s T2 tumori, rak želuca specifični preživljavanja statistički značajno između (< 16 vs > = 16 negativne LNS) (Slika 3A).. Simiarly, među T3 ili T4 slučajevima, bolesnici s > = 16 negativnih LNS imali najbolje bolest-specifične stope preživljavanja (sl. 3b i 3c). Želučana raka specifične za preživljavanje u bolesnika s T1 tumora nema statistički razliku. (Podaci nisu prikazani). Pregled Opstanak Analiza pregled Kako prepoznati da li je broj negativnih LNS bio povezan s preživljavanjem, a zatim se primjenjuje multivarijatne logističke regresije (tablica 3). Rezultati su pokazali da: veličina tumora, dubina invazije, 7. UICC faza, a broj pregledanih čvorova je jaka nezavisni prediktori preživljavanja. U usporedbi s pacijentima koji su imali manje od 6 ispitati čvorova, bolesnici s 6-10,11-15 i > = 16 LNS pregledane su imali značajno manju šansu od smrti tijekom gastrektomije. Pregled Rasprava pregled Prije toga, otkrili smo da pozitivan omjer limfni čvor (lnr) neovisna je prognostički čimbenik kod raka želuca nakon D2 resekcija neovisno o broju pozvanih limfnih čvorova [11]. Nadalje, pokazali smo tumor omjer-metastaze (TRM) inscenacije sustav je alternativa 7. izdanje UICC TNM sustava karcinoma želuca nakon D2 resekcije [12]. Ovi rezultati bi bilo moguće da se staging sustav koji se temelji na TRM može zamjena za tekuću UICC klasifikacije, osobito kada je pregledao broj limfnih čvorova nije dovoljno. Međutim, teško je procijeniti prognozu pacijenata TRM za limfnih čvorova negativnim rakom želuca [13]. Pregled U ovom istraživanju, svi pacijenti rak želuca čvor-negativnim prošao D2 resekcija, koja je široko se izvodi kao standardni kirurški postupak za rak želuca u azijskim zemljama. Kako bi se procijenio učinak broja negativnih LNS na želučane prognozi raka, preživljenja bez znakova bolesti specifične koristi u našim analizama za kontrolu nepovezane smrti. Rezultati su pokazali da su pacijenti imaju bolji bolest-specifične stope preživljavanja s povećanjem broja pregledanih negativnih LNS. Bilo je nekoliko mogućih razloga za to. Prvo, neki pacijenti patološki negativne čvorovi u stvari možda nisu imali rak proširi na regionalne LNS. Iako su svi pacijenti podvrgnuti D2 seciranje, a patolozi i kirurzi razlikuju u naporima i tehnika u potrazi za limfne čvorove, što bi moglo dovesti do izostavljenih čvorova u uzorku [14], [15]. Kako je broj LNS ispitao, povećava vjerojatnost nedostaje pozitivne LN smanjuje i tako se udio pacijenata s višim stadijima bolesti koji su pogrešno klasificiran kao mala-fazi. Nisku LNS ispituje rezultate u podcjenjivanja pozornici, koji je poznat kao Will Rogers fenomena [10], [16]. Drugo, doprinos negativnog broja čvorova na prognozu bolesnika je dijelom zbog znatno visokih stopa LN mikrometastaza [17]. U čvorovima-negativnih bolesnika identificirana rutinskom histološki pregled, oko 17% -32% je imalo LN mikrometastaza [18], [19]. Bolesnici s mikrometastaza često imaju posebno visok rizik za ponavljanje [20]. Pregled U studiji, naši podaci primijetio dubine invazije i broj pregledanih čvorova je jaka nezavisni prediktori preživljenja u multivarijatne logističke regresije, koji je sličan drugim studijama [8], [20]. Osim toga, broj pregledanih limfnih čvorova je povezan s dubinom invazije (T fazi). Dakle, analizirali smo razlike preživljavanja između skupina prema različitim T pozornici. U usporedbi s pacijentima koji su imali manje od 6 ispitati čvorova, bolesnici s 6-10,11-15 i > = 16 LNS uklonjene su imali značajno manju šansu od smrti u bolesnika s T2-4 bolesti. Ovi pacijenti su također definirani kao uznapredovalim rakom želuca, što čini većinu želučanih bolesnika u kliničkoj praksi [21]. Pregled Što se tiče T1 pozornici želučanog karcinoma u ovom istraživanju, broj T1 slučajeva malen i 5 -godiĹnje stopa preživljavanja je do 97%, tako da je rak želuca specifične za preživljavanje među njima nema statistički razliku. Osim toga, alternativno objašnjenje za to može biti da pacijenti s T1 klasifikaciji rijetko proširio na regionalne LNS. Učestalost čvorova metastaza u T1 pacijenata o je samo 15% 20% [22], [23]. Međutim, to je teško odrediti dubinu invazije i limfnih čvorova metastaze prije operacije. Dakle, naši podaci snažno upućuju na to da najmanje 16 LNS treba ukloniti tijekom D2 resekcije. Pregled Nedavno je nekoliko članaka procjenjivalo prognostičke vrijednosti broja limfnih čvorova u limfni čvor pacijenata s rakom želuca negativne bakterije. Bouvier je pokazala da najmanje 10 limfni čvorovi moraju biti ispitan kako bi se točno uprizoriti želučani karcinom in čvorova negativnih raka [24]. Međutim, u svojim istraživanjima, većina bolesnika sastojala učinjen D1 resekcija, za razliku od sadašnjih pacijenata sa samo D2 resekcije. U prošlosti, kao što su neka suđenja nije pokazao korist preživljavanja D2 preko D1 disekcije D1 lymphadendctomy resekcija je uvijek izvedena u zapadnim zemljama [25], [26]. Dok orijentalni kirurzi ne prihvaćaju rezultate i redovito obavljati D2 gastrektomije [27]. U stvari, s izdavanjem najnovije kliničke rezultate suđenja, D2 Limfadenektomija postupno postaje preporučena kirurški pristup za bolesnike s resekcijom rakom želuca [28]. Baiocchi et al. Također je ocijenio 301 pacijenata karcinom želuca čvora negativnih limfnih sa D2 resekcija [20]. Identificirali preuzimanje više od 25 čvorova može biti zajamčen. U usporedbi s našim rezultatima, njihovi odabrani su bolesnici s više od 15 čvorova patološki analizirati. Međutim, mnogi stanovništvo na temelju studije raka želuca su otkrili da kirurzi i patolozi nisu uspjeli ostvariti više od 15 čvorova [29], [30], [31]. Stoga je vrlo važno i smisleno procijeniti prognostičku vrijednost manja od 15 čvorova u limfnom čvoru negativnih karcinoma želuca. Pregled Osim toga, nitko od gore navedenih studija opisani način odabira prijavljenih odsječaka među gore spomenute studije. U ovom istraživanju, ispitali smo funkcionalni oblik kovarijata pod studiji posrtaljka analize zaostalog i identificirati gušeći točke broja ispitanih LNS kao 1-6 LNS, 7-10 LNS, 11-15 LNS i > = 16 LNS [32], [33]. Vjerujemo da je metoda može diskriminirati razlike preživljavanja između grupa i da je naša studija objektivno vrijedi [34], [35], [36]. Pregled U zaključku, trenutni studija prva pokazuje da pacijenti s limfnim čvorovima-negativne karcinom želuca sljedeće D2 seciranje bi trebao imati barem 16 LNS ispitati, a posebno u uznapredovalim rakom želuca. To bi trebao biti korišten kao razuman dodatak našoj TRM staging sustava i kriterij stratifikacije u kliničkoj Practice prema 7. izdanje UICC TNM sustav. Pregled
vrijednosti se koriste za karakterizaciju neovisnost tih faktora. 95% intervala pouzdanosti (95% CI) korišten je kvantificirati odnos između vremena preživljavanja i svaki nezavisni faktor. Razlike koje se smatraju značajna na razini 5%. Sve analize provedene su SPSS for Windows, verzija 18,0 (SPSS, Chicago, IL). Spearman koeficijent rang korelacije koristi se analizira odnos između broja ispitanih LNS i stopa recidiva. Korelacija između broja ispitanih LNS i postoperativne stopu komplikacija je analizirana s logističkom regresijskom modelu. Značajnost razlike pretpostavlja se na P pregled. ≪ 0,05 pregled su uključene
 Metformin bi mogao pomoći u propuštanju crijeva
Metformin bi mogao pomoći u propuštanju crijeva
 Djeca su imunološki pripremljena za SARS-CoV-2
Djeca su imunološki pripremljena za SARS-CoV-2
 Riblji sluz mogao bi biti potencijalni izvor antibiotika
Riblji sluz mogao bi biti potencijalni izvor antibiotika
 Što je s hepatitisom C?
Što je s hepatitisom C?
 Ruralna i urbana mikrobiota razlikuju se od malih nogu,
Ruralna i urbana mikrobiota razlikuju se od malih nogu,
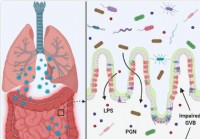 Propuštena crijeva i mikrobna disbioza mogli bi pridonijeti oluji citokina u teško bolesnim slučajevima COVID-19
Propuštena crijeva i mikrobna disbioza mogli bi pridonijeti oluji citokina u teško bolesnim slučajevima COVID-19
 Kako čimbenici domaćini poput plućnog mikrobioma pomažu u infekciji SARS -CoV -2?
Teški akutni respiratorni sindrom koronavirus 2 (SARS-CoV-2) je RNA virus koji pripada rodu Coronaviridae i podrodu betakoronavirusa. To je novi i visoko zarazni patogen odgovoran za tekuću koronaviru
Kako čimbenici domaćini poput plućnog mikrobioma pomažu u infekciji SARS -CoV -2?
Teški akutni respiratorni sindrom koronavirus 2 (SARS-CoV-2) je RNA virus koji pripada rodu Coronaviridae i podrodu betakoronavirusa. To je novi i visoko zarazni patogen odgovoran za tekuću koronaviru
 Ruralna i urbana mikrobiota razlikuju se od malih nogu,
pronalazi novu studiju Nova studija pokazala je da razlike u mikrobiomu ljudskog crijeva između ljudi koji žive u ruralnim i urbanim područjima Nigerije počinju u vrlo mladoj dobi. Zaslug
Ruralna i urbana mikrobiota razlikuju se od malih nogu,
pronalazi novu studiju Nova studija pokazala je da razlike u mikrobiomu ljudskog crijeva između ljudi koji žive u ruralnim i urbanim područjima Nigerije počinju u vrlo mladoj dobi. Zaslug
 Razumijevanje žgaravice
Žgaravica, peckanje koje se javlja ili u prsima ili u grlu, obično je privremeni problem - možda ste pojeli začinjenu hranu - ali za neke ljude, može biti kronična. Žgaravica može biti samostalno stan
Razumijevanje žgaravice
Žgaravica, peckanje koje se javlja ili u prsima ili u grlu, obično je privremeni problem - možda ste pojeli začinjenu hranu - ali za neke ljude, može biti kronična. Žgaravica može biti samostalno stan