 En kvinde sidder på toilettet, mens hun lider af forstoppelse.
En kvinde sidder på toilettet, mens hun lider af forstoppelse. Forstoppelse defineres medicinsk som færre end tre afføringer om ugen og svær forstoppelse er mindre end én afføring om ugen. Nogle af symptomerne på forstoppelse omfatter ubehag i den nederste del af maven, en følelse af ufuldstændig evakuering (følelsen af, at du stadig skal "gå") efter en afføring, anstrengelse for at få afføring, hård eller lille afføring, rektal blødning og/ eller analfissurer forårsaget af hård afføring, fysiologisk lidelse og/eller besættelse af afføring.
Forstoppelse er normalt forårsaget af den langsomme bevægelse af materiale gennem tyktarmen (tyktarmen). To lidelser, der forårsager forstoppelse er
Der er mange årsager til og sammenhænge med forstoppelse, for eksempel medicin; dårlige afføringsvaner; kost med lavt fiberindhold; muligvis misbrug af afføringsmidler; hormonelle lidelser; sygdomme primært i andre dele af kroppen, der også påvirker tyktarmen; og høje niveauer af østrogen og progesteron under graviditeten.
Tegn og symptomer på forstoppelse kan omfatte rektal blødning og/eller analfissurer, der er forårsaget af hård eller lille afføring, ubehag i den nederste del af maven og anstrengelse for at få afføring.
Ring til din læge eller anden sundhedsprofessionel for behandling af forstoppelse, hvis du har en pludselig opstået symptomer, der opstår pludseligt, som er stærke smerter, der forværres og er forbundet med andre bekymrende symptomer, såsom pludseligt vægttab, eller ikke reagerer på simple, sikre og effektive behandlinger.
Hvilke undersøgelser, tests og procedurer forårsager forstoppelse?
Tests for at diagnosticere årsagen til forstoppelse kan omfatte en sygehistorie, fysisk undersøgelse, blodprøver, abdominal røntgen, bariumklyster, kolontransitundersøgelser, defekografi, anorektale motilitetsundersøgelser og colonmotilitetsundersøgelser.
Hvad er målene for forstoppelsesterapi? Er der en særlig kostplan for det? Hvordan helbredes det?
Målet med terapien for forstoppelse er én afføring hver anden til tredje dag uden belastning. Behandling kan omfatte fødevarer med højt fiberindhold, ikke-stimulerende afføringsmidler, stimulerende afføringsmidler, lavementer, stikpiller, biofeedback-træning, receptpligtig medicin og kirurgi. Stimulerende afføringsmidler, herunder urteprodukter, bør bruges som en sidste udvej, fordi de kan beskadige tyktarmen og forværre forstoppelse.

Heldigvis er der mange fødevarer, du kan spise for at hjælpe med at lindre forstoppelse, og fødevarer, der skal undgås, kan gøre forstoppelsen værre. Her er en liste over 12 fødevarer at spise for at hjælpe med at lindre din forstoppelse. Når du planlægger en sund kost, hjælper det at inkludere masser af fiberrige valg for at hjælpe dig med at holde dig regelmæssig.
 Infografik, der angiver, at mindre end 50 % af voksne har én afføring om dagen.
Infografik, der angiver, at mindre end 50 % af voksne har én afføring om dagen. Forstoppelse betyder forskellige ting for forskellige mennesker. For mange mennesker betyder det ganske enkelt sjælden passage af afføring (fæces). For andre betyder det dog hård afføring, besvær med at passere dem (anstrengelse) eller en følelse af ufuldstændig tømning efter en afføring. Årsagen til hvert af disse symptomer på forstoppelse varierer, så tilgangen til hvert enkelt af disse symptomer bør skræddersyes til hver specifik patient.
Forstoppelse kan også veksle med diarré. Dette mønster opstår almindeligvis som en del af irritabel tyktarm (IBS). I den yderste ende af spektret er det fækal påvirkning, som er, når afføringen hærder i endetarmen og forhindrer passage (selv om der lejlighedsvis kan forekomme diarré, selv med obstruktion på grund af tyktarmsvæske, der lækker omkring den påvirkede afføring).
Antallet af afføringer falder generelt med alderen. De fleste voksne har, hvad der anses for normalt, mellem tre og 21 gange om ugen. Det mest almindelige mønster er én afføring om dagen, men dette mønster ses hos mindre end halvdelen af individerne. Desuden er de fleste uregelmæssige og har ikke afføring hver dag eller det samme antal hver dag.
Medicinsk set er forstoppelse normalt defineret som færre end tre afføringer om ugen. Alvorlig forstoppelse er defineret som mindre end én afføring om ugen. Der er ingen medicinsk grund til at have én afføring hver dag. At gå uden en i to eller tre dage forårsager ikke fysisk ubehag, kun psykisk lidelse (hos nogle mennesker). I modsætning til hvad mange tror, er der ingen beviser for, at "toksiner" ophobes, når bevægelser er sjældne, eller at forstoppelse fører til kræft.
Det er vigtigt at skelne akut (nylig opstået) forstoppelse fra kronisk (langvarig) forstoppelse. Akut forstoppelse kræver akut vurdering, fordi en alvorlig medicinsk sygdom kan være den underliggende årsag (for eksempel tumorer i tyktarmen). Det kræver også en øjeblikkelig vurdering, hvis det er ledsaget af symptomer som rektal blødning, mavesmerter og kramper, kvalme og opkastning og ufrivilligt vægttab. Evalueringen af kronisk forstoppelse er muligvis ikke presserende, især hvis simple foranstaltninger bringer lindring.
 En læge undersøger en kvindelig patients underliv.
En læge undersøger en kvindelig patients underliv. Tegn og symptomer på forstoppelse omfatter
Hvis hovedproblemet er at anstrenge sig for at skubbe afføringen ud, bør kronisk forstoppelse sandsynligvis evalueres tidligt. Denne vanskelighed kan skyldes bækkenbundsdysfunktion, og den foretrukne behandling er biofeedback-træning, ikke afføringsmidler. Hvis det ikke reagerer på de simple foranstaltninger, der er diskuteret tidligere med tilsætning af hyperosmolære produkter eller mælk af magnesia, er det tid til at konsultere en læge for en evaluering. Hvis en primær læge ikke er tryg ved at udføre evalueringen eller ikke har tillid til at foretage en evaluering, bør han eller hun henvise patienten til en gastroenterolog. Gastroenterologer evaluerer ofte forstoppelse og er meget fortrolige med den tidligere beskrevne diagnostiske test.
Teoretisk set kan forstoppelse være forårsaget af den langsomme passage af fordøjende mad gennem enhver del af fordøjelsessystemet. Det meste af tiden sker opbremsningen dog i tyktarmen
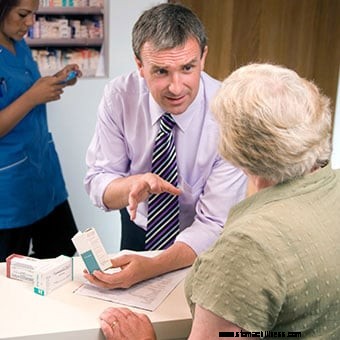 En farmaceut forklarer medicinbivirkninger til en patient.
En farmaceut forklarer medicinbivirkninger til en patient. Medicin overses ofte som årsag til forstoppelse. Almindelig medicin, der forårsager forstoppelse, omfatter narkotiske smertestillende medicin, for eksempel kodein (for eksempel (Tylenol #3), oxycodon (for eksempel Percocet) og hydromorfon (Dilaudid), antidepressiva som amitriptylin (Elavil, Endep) og imipramin (Tofranil) phenytoin (Dilantin) og carbamazepin (Tegretol), jerntilskud, calciumkanalblokerende lægemidler (CCB'er), for eksempel diltiazem (Cardizem) og nifedipin (Procardia). Aluminiumholdige antacida såsom aluminiumhydroxidsuspension ( Amphojel) og aluminiumcarbonat (Basaljel)
Mange andre lægemidler kan forårsage forstoppelse. Simple foranstaltninger kan bruges til at behandle forstoppelse, for eksempel øge fiber i din kost eller tage afføringsblødgøringsmidler. Hvis forstoppelse er forårsaget af en medicin, skal du tale med din læge om at seponere medicin, som måske ikke er nødvendige. Hvis simple foranstaltninger ikke virker, kan det være muligt at erstatte en mindre forstoppende medicin, for eksempel et ikke-steroidt antiinflammatorisk lægemiddel (NSAID), for eksempel ibuprofen (Advil, Motrin, Nuprin) og naproxen (Aleve, Anaprox, Naprelan og Naprosyn), eller en af de nyere og mindre forstoppende antidepressiva.
 En række løbere står i kø for at bruge bærbare toiletter.
En række løbere står i kø for at bruge bærbare toiletter. Vane: Tarmbevægelser er under frivillig kontrol. Det betyder, at den normale trang, du føler, når du skal have en, kan undertrykkes. Selvom det lejlighedsvis er passende at undertrykke en trang til at gøre afføring (f.eks. når et badeværelse ikke er tilgængeligt), kan dette for ofte føre til, at trangen forsvinder og resultere i forstoppelse.
Diæt: Fiber er vigtigt for at opretholde en blød, omfangsrig afføring. Derfor kan det at spise mad med lavt fiberindhold forårsage forstoppelse. De bedste naturlige kilder til fiber er frugt, grøntsager og fuldkorn.
Afføringsmidler: En formodet årsag til alvorlig forstoppelse er overforbrug af stimulerende afføringsmidler, for eksempel senna (Senokot), ricinusolie og mange urter. Der er påvist en sammenhæng mellem kronisk brug af disse produkter og skader på tyktarmens nerver og muskler, hvilket muligvis resulterer i tilstanden. Det er dog ikke klart, om produkterne har forårsaget skaden, eller om skaden eksisterede før brugen af dem. Ikke desto mindre, på grund af muligheden for, at stimulerende produkter kan beskadige tyktarmen, anbefaler de fleste eksperter, at de bruges som en sidste udvej, efter at ikke-stimulerende produkter har fejlet.
Hormonelle lidelser: Hormoner kan påvirke afføringen. For eksempel for lidt thyreoideahormon (hypothyroidisme) og for meget parathyreoideahormon (ved at hæve calciumniveauet i blodet). På tidspunktet for en kvindes menstruation er østrogen- og progesteronniveauet højt. Dette er dog sjældent en langvarig tilstand. Høje niveauer af østrogen og progesteron under graviditet forårsager også forstoppelse.
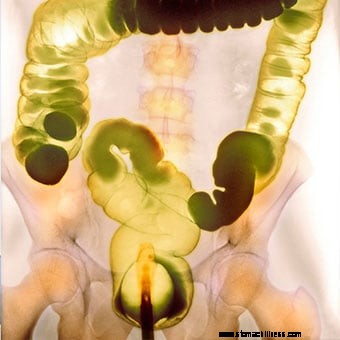 En farvet kontrast barium lavement røntgen.
En farvet kontrast barium lavement røntgen. Mange tests kan diagnosticere svær forstoppelse, og de fleste mennesker har kun brug for nogle få grundlæggende tests. Først vil lægen eller sundhedspersonalet tage en sygehistorie og en fysisk undersøgelse for at give lægen mulighed for at definere den type forstoppelse, der er til stede; afdække eventuelle kosttilskud eller receptpligtige produkter, du tager; eller sygdomme eller andre helbredsproblemer, du har. Dette styrer igen diagnosen og terapien. For eksempel, hvis afføring er smertefuldt, ved lægen at se efter anale problemer såsom en indsnævret anal lukkemuskel eller en analfissur. Hvis små afføringer er problemet, kan det være årsagen til at spise mad med lavt fiberindhold. Hvis patienten oplever betydelig belastning, er bækkenbundsdysfunktion sandsynlig.
En omhyggelig kosthistorie - som kan kræve at holde en maddagbog i en uge eller to - kan afsløre en kost, der er lav i fiber og kan bede lægen om at anbefale en kost med højt fiberindhold. En maddagbog giver også lægen mulighed for at vurdere, hvor godt et individ øger sine kostfibre under behandlingen.
Andre tests er tilgængelige for personer, der har svær forstoppelse, som ikke reagerer let på behandlingen.
En fysisk undersøgelse kan identificere sygdomme (for eksempel sklerodermi), der kan forårsage forstoppelse. En rektal undersøgelse med fingeren kan afdække en stram anal lukkemuskel, der kan vanskeliggøre afføringen, eller den kan konstatere, at bækkenbundens muskler ikke slapper normalt af. Hvis en materialefyldt tyktarm kan mærkes gennem bugvæggen, tyder det på, at den er alvorlig. Afføring i endetarmen tyder på et problem med anal-, rektal- eller bækkenbundsmusklerne.
Blodprøver kan være passende til at vurdere din tilstand. Mere specifikt kan blodprøver for thyreoideahormon (for at påvise hypothyroidisme) og for calcium (for at afdække overskydende parathyreoideahormon) være nyttige.
Store mængder materiale i tyktarmen kan sædvanligvis visualiseres på simple røntgenfilm af maven, og jo mere alvorlig forstoppelse, jo mere visualiseres på røntgen.
Et bariumklyster (nedre gastrointestinal [GI]-serie) er en røntgenundersøgelse, hvor flydende barium indsættes gennem anus for at fylde endetarmen og tyktarmen. Barium skitserer tyktarmen på røntgenbillederne og definerer den normale eller unormale anatomi i tarmen og endetarmen. Tumorer og forsnævringer (forsnævringer) er blandt de abnormiteter, der kan påvises med denne test.
Kolontransit (markør) undersøgelser
Kolontransitundersøgelser er simple røntgenundersøgelser, der bestemmer, hvor lang tid det tager for mad at rejse gennem tarmene. Til transitundersøgelser sluger individer kapsler i en eller flere dage. Inde i kapslerne er der mange små stykker plastik, som kan ses på røntgenbilleder. Gelatinekapslerne opløses og slipper plastikstykkerne ud i tyndtarmen. Plaststykkerne bevæger sig derefter (som fordøjelse af mad) gennem tyndtarmen og ind i tarmen. Efter 5 eller 7 dage tages et røntgenbillede af maven, og plastikstykkerne i de forskellige dele af tarmen tælles. Ud fra denne optælling er det muligt at bestemme, om og hvor der er en forsinkelse i tyktarmen.
Hos mennesker, der ikke er forstoppede, fjernes alle plastikstykkerne i afføringen, og ingen forbliver i tyktarmen. Når stykker er spredt ud over tyktarmen, tyder det på, at musklerne eller nerverne i hele tyktarmen ikke fungerer, hvilket er typisk for koloninerti. Når stykker samler sig i endetarmen, tyder det på bækkenbundsdysfunktion.
Defecography er en modifikation af bariumklysterundersøgelsen. Til denne procedure indsættes en tyk pasta af barium i endetarmen på en patient gennem anus. Derefter tages røntgenbilleder, mens patienten afføring af barium. Bariumet skitserer tydeligt endetarmen og anus og viser de ændringer, der finder sted i bækkenbundens muskler under afføring. Således undersøger afføringsprocessen processen med afføring og giver information om anatomiske abnormiteter i rektum og bækkenbundsmuskler under afføring.
Anorektale motilitetsundersøgelser, som supplerer afføringstests, giver en vurdering af funktionen af muskler og nerver i anus og endetarm. Til anorektale motilitetsundersøgelser indsættes et fleksibelt rør, cirka en ottendedel af en tomme i diameter, gennem anus og ind i endetarmen. Sensorer i røret måler trykket, der genereres af musklerne i anus og endetarm. Med røret på plads, udfører individet flere simple manøvrer såsom frivillig opstramning af analmusklerne. Anorektale motilitetsundersøgelser kan hjælpe med at afgøre, om musklerne i anus og rektum fungerer normalt. Når funktionen af disse muskler er svækket, er strømmen af materiale gennem mave-tarmkanalen blokeret, hvilket forårsager en tilstand, der ligner bækkenbundsdysfunktion.
Den nyeste test til evaluering af afføring og dens lidelser er magnetisk resonansbilleddannelse (MRI) defecography og ligner barium defecography. Men MR bruges i stedet for røntgen til at give billeder af endetarmen under afføring. MR-afføring ser ud til at være en glimrende måde at studere afføring på, men proceduren er dyr og noget besværlig. Som følge heraf bruges det kun i nogle få institutioner, der har en særlig interesse i forstoppelse og abnormiteter ved afføring.
Colonmotilitetsstudier ligner anorektale motilitetsstudier i mange aspekter. Et meget langt, smalt (en ottendedel tomme i diameter), fleksibelt rør indsættes gennem anus og føres gennem en del af eller hele tyktarmen under en procedure kaldet koloskopi. Sensorer i røret måler trykket, der genereres af sammentrækningerne af tyktarmsmusklerne. Disse sammentrækninger er resultatet af koordineret aktivitet af tyktarmens nerver og muskler. Hvis aktiviteten af nerver eller muskler er unormal, vil mønsteret af colontryk være unormalt. Kolonmotilitetsundersøgelser er mest nyttige til at definere coloninerti. Disse undersøgelser betragtes som forskningsværktøjer, men de kan hjælpe med at træffe beslutninger vedrørende behandling af personer med svær forstoppelse.
 En læge diskuterer forstoppelsesbehandlinger med en mandlig patient.
En læge diskuterer forstoppelsesbehandlinger med en mandlig patient. Der er flere principper i tilgangen til evaluering og behandling af forstoppelse. Det første princip er at skelne mellem akut (nylig opstået) og kronisk (langvarig) forstoppelse. Ved akut forstoppelse eller forstoppelse, der forværres, er det således nødvendigt at vurdere årsagen tidligt for ikke at overse en alvorlig sygdom, der bør behandles akut. 2) start behandling tidligt af forstoppelse og brug de behandlinger, der har det mindste potentiale for skade, hvilket vil forhindre forstoppelse i at forværres, og det vil forhindre potentielle skader på tyktarmen, der kan være forårsaget af hyppig brug af stimulerende produkter. 3) ved, hvornår det er tid til at vurdere årsagen til kronisk forstoppelse. Evaluering af årsagen til kronisk forstoppelse skal udføres, hvis der ikke er nogen respons på de simple behandlinger.
 En person holder afføringskapsler.
En person holder afføringskapsler. Undgå at undertrykke trang til at gøre afføring. Når trangen kommer, så find et toilet. Med hjælp fra din læge og apotek, afgør, om der er medicin, du tager, som kan bidrage til forstoppelse. Se om medicinen kan seponeres eller ændres.
Øg fiberindholdet i din kost ved at indtage mere frugt, grøntsager og fuldkorn. (Der er også andre sundhedsmæssige fordele ved denne anbefaling.) Det kan være svært at få nok fibre i kosten til effektivt at behandle forstoppelse, så tøv ikke med at tage fibertilskud, hvis det er nødvendigt (hvedeklid, psyllium osv.). Brug stigende mængder fiber og/eller skift fibertype, indtil der er et tilfredsstillende resultat. Forvent ikke, at fiber virker natten over. Tillad et par uger til tilstrækkelige forsøg.
Disse bestræbelser bør ikke afbrydes, men andre foranstaltninger bør tilføjes. Hvis det er sjældent, det vil sige med få ugers mellemrum (som det kan være, når det skyldes menstruationscyklus), er det sandsynligvis lige meget, hvilke andre foranstaltninger der er tilsat blødgørende, saltvand eller hyperosmolære afføringsmidler, lavementer og stikpiller. Selv stimulerende afføringsmidler hver fjerde til sjette uge vil næppe skade tyktarmen. Desværre er tendensen ved brug af stimulerende produkter ubevidst at øge hyppigheden af deres brug. Før du ved af det, tager du dem hver uge eller oftere, og der er en bekymring (men ingen beviser), at der kan opstå permanent tyktarmsskade.
Hvis forstoppelse er et kontinuerligt snarere end et intermitterende problem, er de hyperosmolære afføringsmidler sandsynligvis de sikreste produkter at tage regelmæssigt. Brugen af dem bør overvåges af en læge. Ligesom med fiber bør stigende doser af forskellige hyperosmolære produkter prøves over flere uger, indtil en tilfredsstillende type og dosis af afføringsmiddel er fundet. Hyperosmolære afføringsmidler kan dog være dyre. Magnesiamælk er det mildeste af saltopløsningsmidlerne, er billigt og giver et godt alternativ. De fleste patienter kan justere dosis af magnesiamælk for at blødgøre afføringen tilstrækkeligt uden at udvikle diarré eller lækage af afføring.
Svesker og sveskejuice er blevet brugt i mange år til behandling af mild forstoppelse. Der er ingen beviser for, at de milde stimulerende virkninger af svesker eller sveskejuice skader tyktarmen.
Stærkere stimulerende produkter anbefales normalt kun som en sidste udvej, efter at ikke-stimulerende behandlinger har slået fejl. Mange mennesker tager urter for at behandle problemet, fordi de føler sig mere trygge ved at bruge et "naturligt" produkt. Desværre indeholder de fleste af disse urtepræparater stimulerende produkter, og deres langvarige brug rejser muligheden for, at de også kan beskadige tyktarmen.
 En række sunde fiberfødevarer.
En række sunde fiberfødevarer. Den bedste måde at tilføje fibre til kosten er at øge mængden af frugt og grøntsager, der spises. Det betyder minimum fem portioner frugt eller grøntsager hver dag. For mange mennesker kan mængden af frugt og grøntsager, der er nødvendig, dog være ubelejligt stor eller måske ikke give tilstrækkelig lindring af tilstanden. I dette tilfælde kan fibertilskud være nyttige.
Fiber er defineret som materiale fremstillet af planter, som ikke fordøjes af den menneskelige mave-tarmkanal. Det er en af grundpillerne i behandlingen. Mange typer fibre i tarmen binder sig til vand og holder vandet i tarmen. Det tilføjer bulk (volumen) til afføringen, og vandet blødgør den.
Der er forskellige kilder til fiber, og typen varierer fra kilde til kilde. Typer kan kategoriseres på flere måder, for eksempel efter deres kilde.
De mest almindelige kilder omfatter frugt og grøntsager, hvede- eller havreklid, psylliumfrø (for eksempel Metamucil, Konsyl), syntetisk methylcellulose (for eksempel Citrucel) og polycarbophil (for eksempel Equalactin, Konsyl Fiber). Polycarbophil kombineres ofte med calcium (for eksempel Fibercon). I nogle undersøgelser var den calciumholdige polycarbofil imidlertid ikke så effektiv som polycarbofilen uden calcium. En mindre kendt kilde til fiber er et ekstrakt af malt (for eksempel Maltsupex). Dette ekstrakt kan dog blødgøre materialet på andre måder end at øge fiber.
Øget luftart (flatulens) er et almindeligt symptom og bivirkning af fiberrige diæter. Gassen opstår, fordi de bakterier, der normalt er til stede i tyktarmen, er i stand til at fordøje fiber i en lille grad. Bakterierne producerer gas som et biprodukt af deres fordøjelse. Alle fibre, uanset deres kilde, kan forårsage flatulens. Men da bakterier varierer i deres evne til at fordøje de forskellige typer fiber, kan de forskellige kilder til det producere forskellige mængder gas. For at komplicere situationen kan bakteriers evne til at fordøje en type variere fra individ til individ. Denne variation gør valget af den bedste fibertype for hver enkelt person vanskeligere.
Forskellige kilder til fiber bør prøves én efter én. Den bør startes med en lav dosis og øges hver til anden uge, indtil enten den ønskede effekt er opnået, eller generende flatulens forstyrrer. Fiber virker ikke natten over, så hvert produkt bør prøves over et par uger, hvis det er muligt. Hvis der opstår symptomer på flatulens, kan dosis reduceres i nogle uger, og den højere dosis kan derefter prøves igen. Det siges generelt, at mængden af gas, der produceres af fiber, falder, når den indtages i en længere periode, selvom dette aldrig er blevet undersøgt. Hvis flatulens forbliver et problem og forhindrer fiberdosis i at blive hævet til et niveau, der påvirker afføringen tilfredsstillende, er det tid til at gå videre til en anden fiberkilde.
Når der anvendes stigende mængder af fibre, anbefales det, at der indtages større mængder vand (f.eks. et helt glas med hver dosis). I teorien forhindrer vandet "hærdning" af fibrene og blokering (obstruktion) af tarmen. Det virker som et simpelt og fornuftigt råd. Indtagelse af større mængder vand har dog aldrig vist sig at have en gavnlig effekt på forstoppelse, med eller uden tilsætning af fibre. Der er allerede meget vand i tarmen og eventuelt ekstra indtaget vand vil blive optaget og udskilt i urinen. Ikke desto mindre er det rimeligt at drikke nok væske for at forhindre dehydrering, der ville forårsage reduceret tarmvand.
Der er grunde til ikke at tage fiber eller til at tage specifikke typer af dem. På grund af bekymring for obstruktion, hvis individer har forsnævrede tyktarm på grund af forsnævringer eller sammenvoksninger (arvæv fra tidligere operation), bør de tale med deres læge eller anden sundhedspersonale, før de foretager nogen kostændringer. Nogle produkter indeholder sukker, så personer med diabetes skal muligvis vælge sukkerfrie produkter. I nogle tilfælde vil gassen falde over tid.
 En bakke med lecithin afføringskapsler.
En bakke med lecithin afføringskapsler. Smøremiddel afføringsmidler indeholder mineralolie som enten den almindelige olie eller en emulsion (kombination med vand) af olien. Olien forbliver i tarmen, dækker partiklerne af afføring og forhindrer formentlig fjernelse af vand fra materialet. Denne tilbageholdelse af vand resulterer i den blødere afføring. Mineralolie bruges generelt kun til kortvarig behandling, da dens langvarige brug har flere potentielle ulemper. Olien kan absorbere fedtopløselige vitaminer fra tarmen og kan, hvis den bruges i længere perioder, føre til mangel på disse vitaminer. Dette er særligt problematisk under graviditet, hvor en tilstrækkelig forsyning af vitaminer er vigtig for fosteret. Hos de helt unge eller meget ældre, hvor synkemekanismen ikke er stærk eller er svækket af slagtilfælde, kan små mængder af den synkede olie trænge ind i lungerne og forårsage en type lungebetændelse kaldet lipidpneumoni. Mineralolie kan også nedsætte absorptionen af nogle lægemidler såsom warfarin (Coumadin) og orale præventionsmidler og derved mindske deres effektivitet. På trods af disse potentielle ulemper kan mineralolie være effektiv, når kortvarig behandling er nødvendig.
Blødgørende afføringsmidler er generelt kendt som afføringsblødgøringsmidler. De indeholder en forbindelse kaldet docusate (for eksempel Colace). Docusate er et befugtningsmiddel, der forbedrer vandets evne i tyktarmen til at trænge ind og blandes med materialet i tarmen. Dette øgede vand i det blødgør afføringen, selvom undersøgelser ikke har vist, at docusate konsekvent er effektiv til at lindre forstoppelse. Disse blødgøringsmidler bruges ofte i den langsigtede behandling af tilstanden. Det kan tage en uge eller mere, før Docusate er effektivt. Dosis bør øges efter en til to uger, hvis ingen effekt ses.
Selvom docusate generelt er sikkert, kan det øge absorptionen af mineralolie og nogle lægemidler fra tarmen. Absorberet mineralolie samler sig i kroppens væv, for eksempel lymfeknuderne og leveren, hvor det forårsager betændelse. Det er ikke klart, om denne betændelse har nogle vigtige konsekvenser, men det menes generelt, at langvarig optagelse af mineralolie ikke bør tillades. Brug af blødgørende produkter frarådes sammen med mineralolie eller med visse receptpligtige lægemidler. Blødgørende produkter bruges ofte, når der er behov for midlertidigt at blødgøre afføring og gøre afføring lettere (f.eks. efter operation, fødsel eller hjerteanfald). De bruges også til patienter med hæmorider eller analfissurer.
Hyperosmolære afføringsmidler
Hyperosmolære afføringsmidler er ufordøjelige, uabsorberbare forbindelser, der forbliver i tyktarmen og bevarer det vand, der allerede er i tyktarmen. Resultatet er blødgøring af det. De mest almindelige hyperosmolære produkter er lactulose (for eksempel Kristalose), sorbitol og polyethylenglycol (for eksempel MiraLax). Nogle fås kun på recept. Disse produkter er sikre til langtidsbrug og er forbundet med få bivirkninger.
Hyperosmolære afføringsmidler kan fordøjes af tarmbakterier og omdannes til gas, hvilket kan resultere i uønsket abdominal oppustethed og flatulens. Denne effekt er dosisrelateret og mindre med polyethylenglycol. Derfor kan gas reduceres ved at reducere dosis af
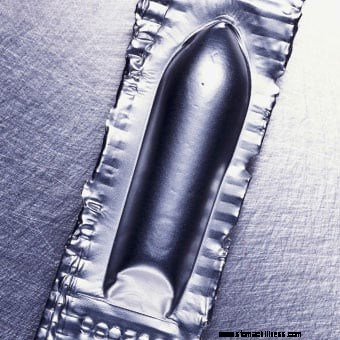 Et eksempel på et stikpille til at stimulere afføring.
Et eksempel på et stikpille til at stimulere afføring. Saltvandsafføringsmidler indeholder ikke-absorberbare ioner såsom magnesium, sulfat, fosfat og citrat [for eksempel magnesiumcitrat (Citroma), magnesiumhydroxid, natriumphosphat). Disse ioner forbliver i tyktarmen og får vand til at blive trukket ind i tyktarmen. Igen er effekten at blødgøre afføringen.
Magnesium kan også have milde stimulerende virkninger på tyktarmsmusklerne. Magnesiumet i magnesiumholdige produkter optages delvist fra tarmen og ind i kroppen. Magnesium elimineres fra kroppen af nyrerne. Derfor kan patienter med nedsat nyrefunktion udvikle toksiske niveauer af magnesium fra kronisk (langvarig) brug af magnesiumholdige produkter.
Saltvandslaksantia virker inden for et par timer. Generelt bør potente saltvandsprodukter ikke bruges regelmæssigt. Hvis der udvikles større diarré ved brug af saltvandsprodukter, og den tabte væske ikke erstattes af indtagelse af væsker, kan dehydrering resultere. Den hyppigst anvendte og mildeste af saltvandsprodukterne er mælken af magnesia. Epsom Salt er et mere potent saltvandsafføringsmiddel, der indeholder magnesiumsulfat.
Stimulerende afføringsmidler får musklerne i tyndtarmen og tyktarmen til at fremdrive deres indhold hurtigere. They also increase the amount of water in it, either by reducing the absorption of the water in the colon or by causing active secretion of water in the small intestine.
The most commonly-used stimulant products contain cascara (castor oil), senna (for example, Ex-Lax, Senokot), and aloe. Stimulant products are very effective, but they can cause severe diarrhea with resulting dehydration and loss of electrolytes (especially potassium). They also are more likely than other types of laxatives to cause intestinal cramping. There is concern that chronic use of stimulant laxatives may damage the colon and worsen the condition, as previously discussed. Bisacodyl (for example, Dulcolax, Correctol) is a stimulant laxative that affects the nerves of the colon which, in turn, stimulates the muscles of the colon to propel its contents. Prunes also contain a mild colonic stimulant.
There are many different types of enemas. By distending the rectum, all enemas (even the simplest type, the tap water enema) stimulate the colon to contract and eliminate the material. Other types of enemas have additional mechanisms of action. For example, saline enemas cause water to be drawn into the colon. Phosphate enemas (for example, Fleet phosphorous) stimulate the muscles of the colon. Mineral oil enemas lubricate and soften hard stool. Emollient enemas (for example, Colace, Microenema) contain agents that soften the stool.
Enemas are particularly useful when there is impaction when stool hardens in the rectum. In order to be effective, the instructions that come with the enema must be followed. This requires full application of the enema, appropriate positioning after the enema is instilled, and retention of the enema until cramps are felt. Defecation usually occurs between a few minutes and one hour after the enema is inserted.
Enemas are meant for occasional rather than regular use. The frequent use of enemas can cause disturbances of fluids and electrolytes in the body. This is especially true of tap water enemas. Soapsuds enemas are not recommended because they can seriously damage the rectum.
In enemas, different types of suppositories have different mechanisms of action. There are stimulant suppositories containing bisacodyl (for example, Dulcolax). Glycerin suppositories are believed to have their effect by irritating the rectum. The insertion of the finger into the rectum when the suppository is placed may itself stimulate a bowel movement.
There are many products that combine different laxatives. For example, there are oral products that combine senna and psyllium (Perdiem), senna and docusate (Senokot-S), and senna and glycerin (Fletcher's Castoria). One product even combines three laxatives, senna-like casanthranol, docusate, and glycerin (Sof-lax Overnight). These products may be convenient and effective, but they also contain stimulant products. Therefore, there is concern about permanent colonic damage with the use of these products, and they probably should not be used for long-term treatment unless non-stimulant treatment fails.
 A woman sits on the toilet while suffering from constipation.
A woman sits on the toilet while suffering from constipation. Saline laxatives contain non-absorbable ions such as magnesium, sulfate, phosphate, and citrate [for example, magnesium citrate (Citroma), magnesium hydroxide, sodium phosphate). These ions remain in the colon and cause water to be drawn into the colon. Again, the effect is softened feces.
Magnesium also may have mild stimulatory effects on the colonic muscles. The magnesium in magnesium-containing products is partially absorbed from the intestine and into the body. Magnesium is eliminated from the body by the kidneys. Therefore, patients with impaired kidney function may develop toxic levels of magnesium from chronic (long duration) use of magnesium-containing products.
Saline laxatives act within a few hours. In general, potent saline products should not be used on a regular basis. If major diarrhea develops with the use of saline products and the lost fluid is not replaced by the consumption of liquids, dehydration may result. The most frequently-used and mildest of the saline products is milk of magnesia. Epsom Salt is a more potent saline laxative that contains magnesium sulfate.
Stimulant laxatives cause the muscles of the small intestine and colon to propel their contents more rapidly. They also increase the amount of water in it, either by reducing the absorption of the water in the colon or by causing active secretion of water in the small intestine.3
The most commonly-used stimulant products contain cascara (castor oil), senna (for example, Ex-Lax, Senokot), and aloe. Stimulant products are very effective, but they can cause severe diarrhea with resulting dehydration and loss of electrolytes (especially potassium). They also are more likely than other types of laxatives to cause intestinal cramping. There is concern that chronic use of stimulant laxatives may damage the colon and worsen the condition, as previously discussed. Bisacodyl (for example, Dulcolax, Correctol) is a stimulant laxative that affects the nerves of the colon which, in turn, stimulate the muscles of the colon to propel its contents. Prunes also contain a mild colonic stimulant.
There are many different types of enemas. By distending the rectum, all enemas (even the simplest type, the tap water enema) stimulate the colon to contract and eliminate the material. Other types of enemas have additional mechanisms of action. For example, saline enemas cause water to be drawn into the colon. Phosphate enemas (for example, Fleet phosphosoda) stimulate the muscles of the colon. Mineral oil enemas lubricate and soften hard stool. Emollient enemas (for example, Colace, Microenema) contain agents that soften the stool.
Enemas are particularly useful when there is impaction, when stool hardens in the rectum. In order to be effective, the instructions that come with the enema must be followed. This requires full application of the enema, appropriate positioning after the enema is instilled, and retention of the enema until cramps are felt. Defecation usually occurs between a few minutes and one hour after the enema is inserted.
Enemas are meant for occasional rather than regular use. The frequent use of enemas can cause disturbances of fluids and electrolytes in the body. This is especially true of tap water enemas. Soapsuds enemas are not recommended because they can seriously damage the rectum.
As is the case with enemas, different types of suppositories have different mechanisms of action. There are stimulant suppositories containing bisacodyl (for example, Dulcolax). Glycerin suppositories are believed to have their effect by irritating the rectum. The insertion of the finger into the rectum when the suppository is placed may itself stimulate a bowel movement.
There are many products that combine different laxatives. For example, there are oral products that combine senna and psyllium (Perdiem), senna and docusate (Senokot-S), and senna and glycerin (Fletcher's Castoria). One product even combines three laxatives, senna-like casanthranol, docusate, and glycerin (Sof-lax Overnight). These products may be convenient and effective, but they also contain stimulant products. Therefore, there is concern about permanent colonic damage with the use of these products, and they probably should not be used for long-term treatment unless non-stimulant treatment fails.
 A pharmacist scans prescription medications.
A pharmacist scans prescription medications. Lubiprostone (Amitiza) is a selective chloride channel activator that increases secretion of chloride ions from the cells of the intestinal lining into the intestinal. Sodium ions and water then follow the chloride ions into the lumen, and the water softens the stool. At a dose of 24 micrograms twice a day, lubiprostone significantly and promptly increased bowel movements, improved stool consistency, and decreased straining. The most common side effect of initial clinical studies was mild to moderate nausea in 32% of patients treated with lubiprostone, compared to 3% of the controls.
Linaclotide (Linzess) is an oral drug that is not absorbed from the intestine. It stimulates the cells lining the small intestine to secrete fluid into the intestine. The increase in fluid secretion leads to an increased number of bowel movements. In addition, when it is associated with the abdominal pain of IBS, the pain also is reduced. Although the improvement in pain may be due to the improvement, linaclotide has been shown also to reduce the sensitivity of intestinal pain nerves, and this mechanism of action also may account for the decrease in pain.
Linaclotide is moderately effective, and its effectiveness depends on how a favorable response is defined. In the studies leading up to its approval, linaclotide was associated with an increase in bowel movements and a decrease in pain in approximately one-third of patients as compared with 17% of patients who received placebo. The response was better when pain and constipation were considered separately, with responses of approximately 50% for either.
The only common side effect of linaclotide is diarrhea. It should not be used in children below the age of six because of serious toxicity (death) to very young mice in animal studies, and should be avoided in children ages six through 17.
Several prescribed drugs that are used to treat medical diseases consistently cause (as a side effect) loose stools, even diarrhea. There actually are several small studies that have examined these drugs to treat the condition.
Colchicine is a drug that has been used for decades to treat gout. Most patients who take colchicine note a loosening of their stools. Colchicine has also been demonstrated to relieve constipation effectively in patients without gout.
Misoprostol (Cytotec) is a drug used primarily for preventing stomach ulcers caused by nonsteroidal anti-inflammatory drugs such as ibuprofen. Diarrhea is one of its consistent side-effects. Several studies have shown that misoprostol is effective in treating it short term. Misoprostol is expensive, and it is not clear if it will remain effective and safe with long-term use. Therefore, its role in treatment remains to be determined.
Orlistat (Xenical) is a drug that is used primarily for reducing weight. It works by blocking the enzymes within the intestine that digest fat. The undigested fat is not absorbed, which accounts for the weight loss. Undigested fat is digested by bacteria within the intestine and the products of this bacterial digestion promote the secretion of water. The products of digestion also may affect the intestine in other ways, for example, by stimulating the intestinal muscles. In fact, in studies, orlistat has been shown to be effective in treating constipation. Orlistat has few important side effects, which is consistent with the fact that only very small amounts of the drug are absorbed from the intestine.
It is unclear if these prescribed drugs should be used for to treat constipation. Although it is difficult to recommend them specifically just for the management it, they might be considered for patients who are constipated and are overweight, have gout, or need protection from nonsteroidal anti-inflammatory drugs.
Prucalopride (Resolor) is an oral drug. It is the only approved drug belonging to a new class of drugs, the dihydro-benzofuran-carboxamides. It attaches to receptors within the intestinal wall that promote intestinal motility, that is, contraction of the muscles of the wall that move stool through the intestine.
Prucalopride is effective in patients with chronic constipation. Randomized, placebo-controlled studies have shown that at maximum doses it increases the number of stools per week by one in approximately 50% of patients compared with approximately 25% of patients given placebo. It increases the number of stools per week to more than 3 in approximately 25% of patients compared with approximately 12% of patients given placebo. Most of the patients in the studies were having less than one stool per week before starting prucalopride.
The most common side effects of prucalopride are headache and gastrointestinal symptoms including nausea, diarrhea, and abdominal pain. These symptoms usually are mild, frequently resolve with continued treatment, and infrequently cause patients to discontinue treatment.
 Surgery
Surgery Most of the muscles of the pelvis surrounding the anus and rectum are under some degree of voluntary control. Thus, biofeedback training can teach patients with pelvic floor dysfunction how to make their muscles work more normally and improve their ability to defecate. During anorectal biofeedback training, a pressure-sensing catheter is placed through the anus and into the rectum. Each time a patient contracts the muscles, the muscles generate a pressure that is sensed by the catheter and recorded on a screen. By watching the pressures on the screen and attempting to modify them, patients learn how to relax and contract the muscles more normally.
People who lead sedentary lives are more frequently constipated than people who are active. Nevertheless, limited studies of exercise on bowel habits have shown that exercise has minimal or no effect on the frequency of how often you go to the bathroom. Thus, exercise can be recommended mostly for its many other health benefits, but not for its effect on constipation.
For patients with problematic constipation that is due to diseases of the colon or laxative abuse, surgery is the ultimate treatment. During surgery, most of the colon, except for the rectum (or the rectum and part of the sigmoid colon), is removed. The cut end of the small intestine is attached to the remaining rectum or sigmoid colon. In patients with colonic inertia, surgery is reserved for those who do not respond to all other therapies. If the surgery is to be done, there must be no disease of the small intestinal muscles. Normal small intestinal muscles are evidenced by normal motility studies of the small intestine itself.
Electrical pacing is still in its experimental phases. Electrical pacing may be done using electrodes implanted into the muscular wall of the colon. The electrodes exit the colon and are attached to an electrical stimulator. Alternatively, stimulation of the sacral skin can be used to stimulate nerves going to the colon. These techniques are promising, but much more work lies ahead before their role in treating the condition, if any, has been defined.
 A woman holds medication and a glass of water.
A woman holds medication and a glass of water. Each part of the intestine (stomach, small intestine, and colon) has a network of nerves that controls its muscles. A great deal of research is being done in order to gain an understanding of how these nerves control each other and ultimately the muscles. Much of this research involves the study of neurotransmitters. (Neurotransmitters are chemicals that nerves use to communicate with each other.) This research is allowing scientists to develop drugs that stimulate (and inhibit) the various nerves of the colon which, in turn, cause the muscles of the colon to contract and propel the colonic contents. Such drugs have great potential to treat constipation that is due to colonic inertia. The first of these drugs approved for use is prucalopride. These drugs are an exciting development because they offer a new treatment for a difficult-to-treat cause of constipation.
Nevertheless, there are many questions about these types of drugs that must be answered. How effective are they? Will they work in many or only a few patients? Will they work in patients who have damaged their nerves with stimulant products? Since these medications are likely to be used for a lifetime, how safe will they be with many years of use? Will they be used indiscriminately in situations for which simple treatments (for example, fiber) or more appropriate treatments (for example, biofeedback training) should be used?
 Hvordan ved du, om dit appendiks er sprængt?
Hvordan ved du, om dit appendiks er sprængt?
 Galdeblæresmerter:lindring, årsager og diæt
Galdeblæresmerter:lindring, årsager og diæt
 Scientific Symposium på LABVOLUTION fokuserer på centrale spørgsmål inden for biovidenskab
Scientific Symposium på LABVOLUTION fokuserer på centrale spørgsmål inden for biovidenskab
 Hvad forårsager smerter i den øvre mave?
Hvad forårsager smerter i den øvre mave?
 Hvordan ved jeg, om min fisk er forurenet med Ciguatera-toksin?
Hvordan ved jeg, om min fisk er forurenet med Ciguatera-toksin?
 Mastcellernes rolle i vores sundhed
Mastcellernes rolle i vores sundhed
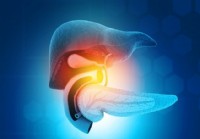 Hvad er galdefunktionen?
Hvad er funktionen af galde? Galle er fordøjelsesvæske lavet af leveren og opbevaret i galdeblæren. Det hjælper med fordøjelse, absorption, udskillelse, hormonstofskifte og andre funktioner. Gal
Hvad er galdefunktionen?
Hvad er funktionen af galde? Galle er fordøjelsesvæske lavet af leveren og opbevaret i galdeblæren. Det hjælper med fordøjelse, absorption, udskillelse, hormonstofskifte og andre funktioner. Gal
 Lav-FODMAP-etiketlæsning. Nemt.
Lav FODMAP etiketlæsning Low FODMAP etiketlæsning kan være alvorligt overvældende. For pokker! Selv uden at lede efter FODMAPer kan etiketlæsning være udfordrende! Men jeg fortæller altid mine kunde
Lav-FODMAP-etiketlæsning. Nemt.
Lav FODMAP etiketlæsning Low FODMAP etiketlæsning kan være alvorligt overvældende. For pokker! Selv uden at lede efter FODMAPer kan etiketlæsning være udfordrende! Men jeg fortæller altid mine kunde
 Er den glutenfri fad farlig?
Da jeg blev diagnosticeret med cøliaki i 2007, anede jeg ikke, hvad glutenfri mad var. Jeg havde aldrig hørt om det før, og jeg vidste bestemt ikke, hvor jeg skulle købe det. Men på det tidspunkt var
Er den glutenfri fad farlig?
Da jeg blev diagnosticeret med cøliaki i 2007, anede jeg ikke, hvad glutenfri mad var. Jeg havde aldrig hørt om det før, og jeg vidste bestemt ikke, hvor jeg skulle købe det. Men på det tidspunkt var