 Eine Frau sitzt auf der Toilette und leidet unter Verstopfung.
Eine Frau sitzt auf der Toilette und leidet unter Verstopfung. Verstopfung ist medizinisch definiert als weniger als drei Stuhlgänge pro Woche und schwere Verstopfung ist weniger als ein Stuhlgang pro Woche. Zu den Symptomen von Verstopfung gehören Unterbauchbeschwerden, das Gefühl einer unvollständigen Entleerung (das Gefühl, dass Sie noch „gehen“ müssen“) nach einem Stuhlgang, Anstrengung, einen Stuhlgang zu haben, harter oder kleiner Stuhlgang, rektale Blutungen und/ oder Analfissuren, die durch harten Stuhl, physiologischen Stress und/oder Besessenheit beim Stuhlgang verursacht werden.
Verstopfung wird normalerweise durch die langsame Bewegung von Material durch den Dickdarm (Dickdarm) verursacht. Zwei Störungen, die Verstopfung verursachen, sind
Es gibt viele Ursachen und Zusammenhänge mit Verstopfung, zum Beispiel Medikamente; schlechte Stuhlgewohnheiten; ballaststoffarme Diäten; möglicherweise Missbrauch von Abführmitteln; hormonelle Störungen; Erkrankungen hauptsächlich anderer Körperteile, die auch den Dickdarm betreffen; und hohe Östrogen- und Progesteronspiegel während der Schwangerschaft.
Anzeichen und Symptome von Verstopfung können rektale Blutungen und/oder Analfissuren sein, die durch harten oder kleinen Stuhlgang, Unterbauchbeschwerden und Anstrengung beim Stuhlgang verursacht werden.
Rufen Sie Ihren Arzt oder eine andere medizinische Fachkraft zur Behandlung von Verstopfung an, wenn Sie plötzlich auftretende Symptome haben, die plötzlich auftreten und starke Schmerzen sind, die sich verschlimmern und mit anderen besorgniserregenden Symptomen wie plötzlichem Gewichtsverlust einhergehen, oder wenn Sie nicht auf einfache, sichere und wirksame Behandlungen.
Welche Untersuchungen, Tests und Verfahren verursachen Verstopfung?
Tests zur Diagnose der Ursache der Verstopfung können eine Anamnese, eine körperliche Untersuchung, Blutuntersuchungen, Röntgenaufnahmen des Abdomens, einen Bariumeinlauf, Kolontransitstudien, Defäkographie, anorektale Motilitätsstudien und Studien zur Kolonmotilität umfassen.
Was sind die Ziele der Obstipationstherapie? Gibt es dafür einen speziellen Ernährungsplan? Wie wird es geheilt?
Das Therapieziel bei Verstopfung ist ein Stuhlgang alle zwei bis drei Tage ohne Anstrengung. Die Behandlung kann ballaststoffreiche Lebensmittel, nicht stimulierende Abführmittel, stimulierende Abführmittel, Einläufe, Zäpfchen, Biofeedback-Training, verschreibungspflichtige Medikamente und Operationen umfassen. Stimulierende Abführmittel, einschließlich pflanzlicher Produkte, sollten als letzter Ausweg verwendet werden, da sie den Dickdarm schädigen und Verstopfung verschlimmern können.

Glücklicherweise gibt es viele Lebensmittel, die Sie essen können, um Verstopfung zu lindern, und Lebensmittel, die Sie vermeiden sollten, die Verstopfung verschlimmern können. Hier ist eine Liste mit 12 Lebensmitteln, die Sie essen können, um Ihre Verstopfung zu lindern. Bei der Planung einer gesunden Ernährung ist es hilfreich, viele ballaststoffreiche Optionen einzubeziehen, damit Sie regelmäßig bleiben.
 Infografik, die besagt, dass weniger als 50 % der Erwachsenen einmal täglich Stuhlgang haben.
Infografik, die besagt, dass weniger als 50 % der Erwachsenen einmal täglich Stuhlgang haben. Verstopfung bedeutet für verschiedene Menschen unterschiedliche Dinge. Für viele Menschen bedeutet es einfach nur seltenen Stuhlgang (Fäkalien). Für andere bedeutet es jedoch harten Stuhlgang, Schwierigkeiten bei der Stuhlentleerung (Pressen) oder ein Gefühl der unvollständigen Entleerung nach dem Stuhlgang. Die Ursache für jedes dieser Verstopfungssymptome ist unterschiedlich, daher sollte der Ansatz für jeden einzelnen Patienten individuell angepasst werden.
Verstopfung kann sich auch mit Durchfall abwechseln. Dieses Muster tritt häufig als Teil des Reizdarmsyndroms (IBS) auf. Am äußersten Ende des Spektrums befindet sich die fäkale Impaktion, bei der der Stuhl im Rektum verhärtet und den Durchgang verhindert (obwohl gelegentlich trotz Obstruktion Durchfall auftreten kann, da Dickdarmflüssigkeit um den belasteten Stuhl herum austritt).
Die Anzahl der Stuhlgänge nimmt im Allgemeinen mit dem Alter ab. Die meisten Erwachsenen haben das, was als normal angesehen wird, zwischen drei und 21 Mal pro Woche. Das häufigste Muster ist ein Stuhlgang pro Tag, aber dieses Muster wird bei weniger als der Hälfte der Personen beobachtet. Darüber hinaus sind die meisten unregelmäßig und haben nicht jeden Tag Stuhlgang oder jeden Tag die gleiche Anzahl.
Medizinisch spricht man von Verstopfung, wenn man weniger als drei Stuhlgänge pro Woche hat. Schwere Verstopfung ist definiert als weniger als ein Stuhlgang pro Woche. Es gibt keinen medizinischen Grund, jeden Tag einen Stuhlgang zu haben. Zwei oder drei Tage ohne einen zu gehen, verursacht keine körperlichen Beschwerden, sondern nur psychischen Stress (bei manchen Menschen). Entgegen der landläufigen Meinung gibt es keine Beweise dafür, dass sich „Toxine“ ansammeln, wenn Bewegungen selten sind, oder dass Verstopfung zu Krebs führt.
Es ist wichtig, akute (kürzlich aufgetretene) Verstopfung von chronischer (lang andauernder) Verstopfung zu unterscheiden. Akute Verstopfung erfordert eine dringende Untersuchung, da eine schwere medizinische Erkrankung die zugrunde liegende Ursache sein kann (z. B. Tumore des Dickdarms). Es erfordert auch eine sofortige Beurteilung, wenn es mit Symptomen wie rektalen Blutungen, Bauchschmerzen und -krämpfen, Übelkeit und Erbrechen und unfreiwilligem Gewichtsverlust einhergeht. Die Bewertung einer chronischen Verstopfung ist möglicherweise nicht dringend, insbesondere wenn einfache Maßnahmen Linderung bringen.
 Ein Arzt untersucht den Bauch einer Patientin.
Ein Arzt untersucht den Bauch einer Patientin. Zu den Anzeichen und Symptomen von Verstopfung gehören
Wenn das Hauptproblem darin besteht, den Stuhl herauszudrücken, sollte eine chronische Verstopfung wahrscheinlich frühzeitig untersucht werden. Diese Schwierigkeit kann auf eine Funktionsstörung des Beckenbodens zurückzuführen sein, und die Behandlung der Wahl ist Biofeedback-Training, nicht Abführmittel. Wenn es auf die zuvor besprochenen einfachen Maßnahmen mit der Zugabe von hyperosmolaren Produkten oder Magnesiamilch nicht anspricht, ist es an der Zeit, einen Arzt zur Untersuchung zu konsultieren. Wenn ein Hausarzt die Untersuchung nicht durchführen möchte oder kein Vertrauen in die Durchführung einer Untersuchung hat, sollte er oder sie den Patienten an einen Gastroenterologen überweisen. Gastroenterologen untersuchen Verstopfung häufig und sind mit den zuvor beschriebenen diagnostischen Tests sehr vertraut.
Theoretisch kann Verstopfung durch den langsamen Durchgang der verdaulichen Nahrung durch jeden Teil des Verdauungssystems verursacht werden. Meistens erfolgt die Verlangsamung jedoch im Dickdarm
 Ein Apotheker erklärt einem Patienten die Nebenwirkungen von Medikamenten.
Ein Apotheker erklärt einem Patienten die Nebenwirkungen von Medikamenten. Medikamente werden häufig als Ursache für Verstopfung übersehen. Übliche Medikamente, die Verstopfung verursachen, umfassen narkotische Schmerzmittel, zum Beispiel Codein (zum Beispiel (Tylenol #3), Oxycodon (zum Beispiel Percocet) und Hydromorphon (Dilaudid), Antidepressiva wie Amitriptylin (Elavil, Endep) und Imipramin (Tofranil ), Antikonvulsiva, zum Beispiel Phenytoin (Dilantin) und Carbamazepin (Tegretol), Eisenpräparate, Kalziumkanalblocker (CCBs), zum Beispiel Diltiazem (Cardizem) und Nifedipin (Procardia), Aluminiumhaltige Antazida wie Aluminiumhydroxid-Suspension ( Amphojel) und Aluminiumcarbonat (Basaljel)
Viele andere Medikamente können Verstopfung verursachen. Verstopfung lässt sich mit einfachen Maßnahmen behandeln, zum Beispiel durch eine ballaststoffreichere Ernährung oder die Einnahme von Stuhlweichmachern. Wenn Verstopfung durch ein Medikament verursacht wird, sprechen Sie mit Ihrem Arzt über das Absetzen von Medikamenten, die möglicherweise unnötig sind. Wenn einfache Maßnahmen nicht wirken, kann es möglich sein, ein weniger verstopfendes Medikament zu ersetzen, zum Beispiel ein nichtsteroidales entzündungshemmendes Medikament (NSAIDs), zum Beispiel Ibuprofen (Advil, Motrin, Nuprin) und Naproxen (Aleve, Anaprox, Naprelan und Naprosyn) oder eines der neueren und weniger verstopfenden Antidepressiva.
 Eine Reihe von Läufern wartet darauf, tragbare Toiletten zu benutzen.
Eine Reihe von Läufern wartet darauf, tragbare Toiletten zu benutzen. Gewohnheit: Der Stuhlgang steht unter willkürlicher Kontrolle. Dies bedeutet, dass der normale Drang, den Sie verspüren, wenn Sie einen haben müssen, unterdrückt werden kann. Obwohl es gelegentlich angebracht ist, den Drang zur Stuhlentleerung zu unterdrücken (z. B. wenn keine Toilette verfügbar ist), kann dies zu häufig zu einem Verschwinden des Stuhldrangs und zu Verstopfung führen.
Ernährung: Ballaststoffe sind wichtig, um einen weichen, voluminösen Stuhl zu erhalten. Daher kann der Verzehr ballaststoffarmer Lebensmittel zu Verstopfung führen. Die besten natürlichen Ballaststoffquellen sind Obst, Gemüse und Vollkornprodukte.
Abführmittel: Eine vermutete Ursache für schwere Verstopfung ist der übermäßige Gebrauch von stimulierenden Abführmitteln, zum Beispiel Senna (Senokot), Rizinusöl und vielen Kräutern. Es wurde ein Zusammenhang zwischen der chronischen Anwendung dieser Produkte und einer Schädigung der Nerven und Muskeln des Dickdarms nachgewiesen, was möglicherweise zu dieser Erkrankung führt. Es ist jedoch nicht klar, ob die Produkte den Schaden verursacht haben oder ob der Schaden bereits vor der Verwendung bestanden hat. Aufgrund der Möglichkeit, dass Stimulanzien den Dickdarm schädigen können, empfehlen die meisten Experten jedoch, sie als letzten Ausweg zu verwenden, nachdem nicht-stimulierende Produkte versagt haben.
Hormonstörungen: Hormone können den Stuhlgang beeinflussen. Zum Beispiel zu wenig Schilddrüsenhormon (Hypothyreose) und zu viel Parathormon (durch Erhöhung des Calciumspiegels im Blut). Zum Zeitpunkt der Menstruation einer Frau sind die Östrogen- und Progesteronspiegel hoch. Dies ist jedoch selten ein längerer Zustand. Hohe Östrogen- und Progesteronspiegel während der Schwangerschaft verursachen auch Verstopfung.
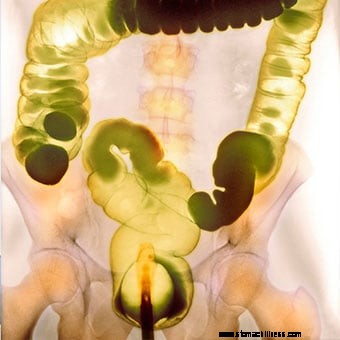 Eine farbige Barium-Einlauf-Kontrast-Röntgenaufnahme.
Eine farbige Barium-Einlauf-Kontrast-Röntgenaufnahme. Viele Tests können schwere Verstopfung diagnostizieren, und die meisten Menschen benötigen nur wenige grundlegende Tests. Zunächst wird der Arzt oder das medizinische Fachpersonal eine Anamnese und eine körperliche Untersuchung durchführen, damit der Arzt die Art der vorliegenden Verstopfung bestimmen kann. Aufdecken von Nahrungsergänzungsmitteln oder verschreibungspflichtigen Produkten, die Sie einnehmen; oder Krankheiten oder andere Gesundheitsprobleme, die Sie haben. Dies wiederum lenkt die Diagnose und Therapie. Wenn zum Beispiel der Stuhlgang schmerzhaft ist, weiß der Arzt, dass er nach Analproblemen wie einem verengten Analschließmuskel oder einer Analfissur suchen muss. Wenn kleine Stühle das Problem sind, kann der Verzehr von ballaststoffarmen Lebensmitteln die Ursache sein. Wenn der Patient erhebliche Belastungen erfährt, ist eine Funktionsstörung des Beckenbodens wahrscheinlich.
Eine sorgfältige Ernährungsanamnese – die möglicherweise das Führen eines Ernährungstagebuchs für ein oder zwei Wochen erfordert – kann eine ballaststoffarme Ernährung aufzeigen und den Arzt anweisen, eine ballaststoffreiche Ernährung zu empfehlen. Ein Ernährungstagebuch ermöglicht dem Arzt auch zu beurteilen, wie gut eine Person während der Behandlung ihre Ballaststoffe erhöht.
Andere Tests sind für Menschen mit schwerer Verstopfung verfügbar, die nicht leicht auf eine Behandlung anspricht.
Eine körperliche Untersuchung kann Krankheiten (z. B. Sklerodermie) identifizieren, die Verstopfung verursachen können. Eine rektale Untersuchung mit dem Finger kann einen engen Analsphinkter aufdecken, der den Stuhlgang erschweren kann, oder es kann festgestellt werden, dass sich die Muskeln des Beckenbodens nicht normal entspannen. Wenn ein mit Material gefüllter Dickdarm durch die Bauchdecke gefühlt werden kann, deutet dies auf eine schwere Erkrankung hin. Stuhl im Rektum deutet auf ein Problem mit den Anal-, Rektal- oder Beckenbodenmuskeln hin.
Blutuntersuchungen können bei der Beurteilung Ihres Zustands angebracht sein. Genauer gesagt können Blutuntersuchungen auf Schilddrüsenhormon (zum Nachweis einer Hypothyreose) und auf Kalzium (um überschüssiges Parathormon aufzudecken) hilfreich sein.
Große Mengen an Material im Dickdarm können normalerweise auf einfachen Röntgenfilmen des Abdomens sichtbar gemacht werden, und je schwerer die Verstopfung ist, desto besser ist sie auf Röntgenbildern sichtbar.
Ein Bariumeinlauf (untere gastrointestinale [GI]-Serie) ist eine Röntgenuntersuchung, bei der flüssiges Barium durch den Anus eingeführt wird, um das Rektum und den Dickdarm zu füllen. Das Barium umreißt den Dickdarm auf den Röntgenbildern und definiert die normale oder abnormale Anatomie des Darms und Rektums. Tumore und Verengungen (Strikturen) gehören zu den Anomalien, die mit diesem Test erkannt werden können.
Colon-Transit (Marker)-Studien
Kolontransitstudien sind einfache Röntgenuntersuchungen, die bestimmen, wie lange es dauert, bis Nahrung durch den Darm wandert. Für Transitstudien schlucken Einzelpersonen Kapseln für einen oder mehrere Tage. In den Kapseln befinden sich viele kleine Plastikteile, die auf Röntgenbildern zu sehen sind. Die Gelatinekapseln lösen sich auf und geben die Plastikstücke in den Dünndarm ab. Die Plastikstücke wandern dann (wie bei der Verdauung von Nahrung) durch den Dünndarm und in den Darm. Nach 5 oder 7 Tagen wird eine Röntgenaufnahme des Bauches gemacht und die Plastikstücke in den verschiedenen Darmabschnitten gezählt. Anhand dieser Zählung kann festgestellt werden, ob und wo eine Verzögerung im Doppelpunkt vorliegt.
Bei Menschen ohne Verstopfung werden alle Plastikteile mit dem Kot ausgeschieden und keine verbleiben im Dickdarm. Wenn sich Stücke im gesamten Dickdarm verteilen, deutet dies darauf hin, dass die Muskeln oder Nerven im gesamten Dickdarm nicht funktionieren, was typisch für die Trägheit des Dickdarms ist. Wenn sich Stücke im Rektum ansammeln, deutet dies auf eine Funktionsstörung des Beckenbodens hin.
Die Defäkographie ist eine Modifikation der Bariumeinlaufuntersuchung. Bei diesem Verfahren wird eine dicke Bariumpaste durch den Anus in das Rektum eines Patienten eingeführt. Dann werden Röntgenaufnahmen gemacht, während der Patient das Barium entleert. Das Barium umreißt deutlich Rektum und Anus und zeigt die Veränderungen der Beckenbodenmuskulatur während des Stuhlgangs. Die Defäkographie untersucht somit den Vorgang des Stuhlgangs und gibt Aufschluss über anatomische Anomalien des Mastdarms und der Beckenbodenmuskulatur während des Stuhlgangs.
Anorektale Motilitätsstudien, die die Defäkographietests ergänzen, liefern eine Beurteilung der Funktion der Muskeln und Nerven des Anus und Rektums. Für anorektale Motilitätsstudien wird ein flexibler Schlauch mit einem Durchmesser von etwa einem Achtel Zoll durch den Anus und in das Rektum eingeführt. Sensoren innerhalb des Schlauchs messen die Drücke, die von den Muskeln des Anus und Rektums erzeugt werden. Wenn der Schlauch an Ort und Stelle ist, führt die Person mehrere einfache Manöver aus, wie z. B. das freiwillige Anspannen der Analmuskeln. Studien zur anorektalen Motilität können helfen festzustellen, ob die Muskeln des Anus und des Rektums normal funktionieren. Wenn die Funktion dieser Muskeln beeinträchtigt ist, wird der Materialfluss durch den Magen-Darm-Trakt behindert, wodurch ein Zustand verursacht wird, der einer Funktionsstörung des Beckenbodens ähnelt.
Der neueste Test zur Beurteilung des Stuhlgangs und seiner Störungen ist die Magnetresonanztomographie (MRT)-Defäkographie und ähnelt der Barium-Defäkographie. Die MRT wird jedoch anstelle von Röntgenstrahlen verwendet, um Bilder des Rektums während des Stuhlgangs zu liefern. Die MRT-Defäkographie scheint eine hervorragende Möglichkeit zu sein, den Stuhlgang zu untersuchen, aber das Verfahren ist teuer und etwas umständlich. Infolgedessen wird es nur in wenigen Einrichtungen verwendet, die ein besonderes Interesse an Verstopfung und Anomalien des Stuhlgangs haben.
Kolonmotilitätsstudien ähneln in vielen Aspekten anorektalen Motilitätsstudien. Ein sehr langer, schmaler (ein Achtel Zoll Durchmesser) flexibler Schlauch wird durch den Anus eingeführt und während eines Verfahrens, das als Koloskopie bezeichnet wird, durch einen Teil oder den gesamten Dickdarm geführt. Sensoren innerhalb des Schlauchs messen die Drücke, die durch die Kontraktionen der Dickdarmmuskulatur erzeugt werden. Diese Kontraktionen sind das Ergebnis einer koordinierten Aktivität der Dickdarmnerven und -muskeln. Wenn die Aktivität der Nerven oder Muskeln anormal ist, wird das Muster des Dickdarmdrucks anormal sein. Kolonmotilitätsstudien sind am nützlichsten bei der Definition der Kolonträgheit. Diese Studien gelten als Forschungsinstrumente, können jedoch bei der Entscheidungsfindung bezüglich der Behandlung von Personen mit schwerer Verstopfung helfen.
 Ein Arzt bespricht Verstopfungsbehandlungen mit einem männlichen Patienten.
Ein Arzt bespricht Verstopfungsbehandlungen mit einem männlichen Patienten. Es gibt mehrere Prinzipien bei der Herangehensweise an die Bewertung und Behandlung von Verstopfung. Das erste Prinzip besteht darin, zwischen akuter (kürzlich aufgetretener) und chronischer (lang andauernder) Verstopfung zu unterscheiden. Bei akuter oder sich verschlimmernder Verstopfung ist daher eine frühzeitige Ursachenabklärung erforderlich, um nicht eine ernsthafte Erkrankung zu übersehen, die dringend behandelt werden sollte. 2) Beginnen Sie frühzeitig mit der Behandlung von Verstopfung und verwenden Sie die Behandlungen mit dem geringsten Schadenspotenzial, wodurch eine Verschlimmerung der Verstopfung und eine mögliche Schädigung des Dickdarms verhindert werden, die durch die häufige Verwendung von Stimulanzien verursacht werden kann. 3) wissen, wann es an der Zeit ist, die Ursache der chronischen Verstopfung zu ermitteln. Wenn die einfachen Behandlungen nicht ansprechen, muss die Ursache der chronischen Verstopfung untersucht werden.
 Eine Person hält abführende Kapseln in der Hand.
Eine Person hält abführende Kapseln in der Hand. Unterdrücke nicht den Drang zum Stuhlgang. Wenn der Drang kommt, suchen Sie eine Toilette. Stellen Sie mit Hilfe Ihres Arztes und Apothekers fest, ob Sie Medikamente einnehmen, die zu Verstopfung beitragen könnten. Prüfen Sie, ob die Medikamente abgesetzt oder geändert werden können.
Erhöhen Sie die Ballaststoffe in Ihrer Ernährung, indem Sie mehr Obst, Gemüse und Vollkornprodukte konsumieren. (Diese Empfehlung hat auch andere gesundheitliche Vorteile.) Es kann schwierig sein, genügend Ballaststoffe in die Ernährung aufzunehmen, um Verstopfung wirksam zu behandeln, also zögern Sie nicht, bei Bedarf Ballaststoffzusätze einzunehmen (Weizenkleie, Flohsamen usw.). Verwenden Sie zunehmende Ballaststoffmengen und/oder ändern Sie die Art der verbrauchten Ballaststoffe, bis ein zufriedenstellendes Ergebnis erzielt wird. Erwarten Sie nicht, dass Glasfaser über Nacht wirkt. Planen Sie einige Wochen für angemessene Tests ein.
Diese Bemühungen sollten nicht eingestellt, sondern durch andere Maßnahmen ergänzt werden. Wenn es selten vorkommt, das heißt alle paar Wochen (wie es aufgrund des Menstruationszyklus sein kann), spielt es wahrscheinlich keine Rolle, welche anderen Maßnahmen hinzugefügt werden – Weichmacher, Kochsalzlösung oder hyperosmolare Abführmittel, Einläufe und Zäpfchen. Selbst stimulierende Abführmittel alle vier bis sechs Wochen werden den Dickdarm wahrscheinlich nicht schädigen. Leider geht die Tendenz bei der Verwendung von Stimulanzien dahin, die Häufigkeit ihrer Verwendung unbewusst zu erhöhen. Bevor Sie es wissen, nehmen Sie sie jede Woche oder öfter ein, und es besteht die Sorge (obwohl es keinen Beweis gibt), dass dies zu dauerhaften Dickdarmschäden führen könnte.
Wenn Verstopfung eher ein kontinuierliches als ein intermittierendes Problem ist, sind hyperosmolare Abführmittel wahrscheinlich die sichersten Produkte, die regelmäßig eingenommen werden können. Ihre Anwendung sollte von einem Arzt überwacht werden. Wie bei Ballaststoffen sollten steigende Dosen verschiedener hyperosmolarer Produkte über mehrere Wochen ausprobiert werden, bis eine zufriedenstellende Art und Dosis des Abführmittels gefunden ist. Hyperosmolare Abführmittel können jedoch teuer sein. Magnesiamilch ist das mildeste der salzhaltigen Abführmittel, ist kostengünstig und bietet eine gute Alternative. Die meisten Patienten können die Dosis von Magnesiamilch anpassen, um den Stuhl ausreichend weicher zu machen, ohne Durchfall oder Stuhlaustritt zu entwickeln.
Pflaumen und Pflaumensaft werden seit vielen Jahren zur Behandlung leichter Verstopfung verwendet. Es gibt keine Hinweise darauf, dass die milde stimulierende Wirkung von Pflaumen oder Pflaumensaft den Dickdarm schädigt.
Stärkere stimulierende Produkte werden normalerweise nur als letzter Ausweg empfohlen, nachdem nicht stimulierende Behandlungen versagt haben. Viele Menschen nehmen Kräuter, um das Problem zu behandeln, weil sie sich wohler fühlen, wenn sie ein "natürliches" Produkt verwenden. Leider enthalten die meisten dieser Kräuterpräparate stimulierende Produkte, und ihre langfristige Anwendung erhöht die Möglichkeit, dass sie auch den Dickdarm schädigen können.
 Eine Reihe gesunder ballaststoffhaltiger Lebensmittel.
Eine Reihe gesunder ballaststoffhaltiger Lebensmittel. Der beste Weg, der Ernährung Ballaststoffe hinzuzufügen, besteht darin, die Menge an Obst und Gemüse zu erhöhen, die gegessen wird. Das bedeutet täglich mindestens fünf Portionen Obst oder Gemüse. Für viele Menschen ist die notwendige Menge an Obst und Gemüse jedoch möglicherweise unpraktisch groß oder bietet möglicherweise keine ausreichende Linderung der Erkrankung. In diesem Fall können Faserergänzungen sinnvoll sein.
Ballaststoffe werden als von Pflanzen hergestelltes Material definiert, das vom menschlichen Magen-Darm-Trakt nicht verdaut wird. Sie ist eine der tragenden Säulen der Behandlung. Viele Faserarten im Darm binden Wasser und halten das Wasser im Darm. Es fügt dem Stuhl Masse (Volumen) hinzu und das Wasser macht ihn weicher.
Es gibt verschiedene Ballaststoffquellen, und die Art variiert von Quelle zu Quelle. Typen können auf verschiedene Weise kategorisiert werden, zum Beispiel nach ihrer Quelle.
Zu den häufigsten Quellen gehören Obst und Gemüse, Weizen- oder Haferkleie, Flohsamen (z. B. Metamucil, Konsyl), synthetische Methylcellulose (z. B. Citrucel) und Polycarbophil (z. B. Equalactin, Konsyl Fiber). Polycarbophil wird oft mit Calcium kombiniert (z. B. Fibercon). In einigen Studien war das calciumhaltige Polycarbophil jedoch nicht so wirksam wie das Polycarbophil ohne Calcium. Eine weniger bekannte Ballaststoffquelle ist ein Malzextrakt (z. B. Maltsupex). Dieser Extrakt kann das Material jedoch auf andere Weise weicher machen als durch die Erhöhung der Faser.
Blähungen (Flatulenz) sind ein häufiges Symptom und eine Nebenwirkung einer ballaststoffreichen Ernährung. Das Gas tritt auf, weil die Bakterien, die normalerweise im Dickdarm vorhanden sind, in der Lage sind, Ballaststoffe in geringem Maße zu verdauen. Die Bakterien produzieren Gas als Nebenprodukt ihrer Verdauung. Alle Ballaststoffe, egal aus welcher Quelle, können Blähungen verursachen. Da Bakterien jedoch in ihrer Fähigkeit, die verschiedenen Arten von Ballaststoffen zu verdauen, unterschiedlich sind, können die verschiedenen Faserquellen unterschiedliche Mengen an Gas produzieren. Um die Situation noch komplizierter zu machen, kann die Fähigkeit von Bakterien, einen Typ zu verdauen, von Individuum zu Individuum variieren. Diese Variabilität erschwert die Auswahl des besten Fasertyps für jeden Einzelnen.
Verschiedene Ballaststoffquellen sollten nacheinander ausprobiert werden. Es sollte mit einer niedrigen Dosis begonnen und alle ein bis zwei Wochen gesteigert werden, bis entweder die gewünschte Wirkung eintritt oder störende Blähungen stören. Ballaststoffe wirken nicht über Nacht, daher sollte jedes Produkt nach Möglichkeit über ein paar Wochen ausprobiert werden. Treten Blähungssymptome auf, kann die Dosis für einige Wochen reduziert und dann erneut mit der höheren Dosis versucht werden. Es wird allgemein gesagt, dass die Menge an Gas, die von Ballaststoffen produziert wird, abnimmt, wenn sie über einen längeren Zeitraum eingenommen werden, obwohl dies nie untersucht wurde. Wenn Blähungen ein Problem bleiben und verhindern, dass die Ballaststoffdosis auf ein Niveau erhöht wird, das den Stuhl zufriedenstellend beeinflusst, ist es an der Zeit, zu einer anderen Ballaststoffquelle überzugehen.
Wenn zunehmende Mengen an Ballaststoffen verwendet werden, wird empfohlen, größere Mengen Wasser zu sich zu nehmen (z. B. ein volles Glas mit jeder Dosis). Theoretisch verhindert das Wasser ein "Verhärten" der Faser und eine Verstopfung (Obstruktion) des Darms. Dies scheint ein einfacher und vernünftiger Rat zu sein. Es hat sich jedoch nie gezeigt, dass die Einnahme größerer Wassermengen eine positive Wirkung auf Verstopfung hat, mit oder ohne Zusatz von Ballaststoffen. Es befindet sich bereits viel Wasser im Darm und jedes zusätzlich aufgenommene Wasser wird absorbiert und mit dem Urin ausgeschieden. Trotzdem ist es sinnvoll, genügend Flüssigkeit zu sich zu nehmen, um eine Dehydrierung zu vermeiden, die zu einer Verringerung des Darmwassers führen würde.
Es gibt Gründe, keine oder bestimmte Arten von Ballaststoffen zu sich zu nehmen. Aufgrund von Bedenken hinsichtlich einer Obstruktion sollten Personen, die aufgrund von Strikturen oder Adhäsionen (Narbengewebe von früheren Operationen) einen verengten Dickdarm haben, mit ihrem Arzt oder einer anderen medizinischen Fachkraft sprechen, bevor sie eine Ernährungsumstellung vornehmen. Einige Produkte enthalten Zucker, daher müssen Personen mit Diabetes möglicherweise zuckerfreie Produkte auswählen. In einigen Fällen nimmt das Gas mit der Zeit ab.
 Ein Tablett mit Lecithin-Abführkapseln.
Ein Tablett mit Lecithin-Abführkapseln. Schmiermittelabführmittel enthalten Mineralöl entweder als reines Öl oder als Emulsion (Kombination mit Wasser) des Öls. Das Öl verbleibt im Darm, umhüllt die Stuhlpartikel und verhindert vermutlich die Entfernung von Wasser aus dem Material. Diese Wasserretention führt zu einem weicheren Stuhlgang. Mineralöl wird im Allgemeinen nur zur Kurzzeitbehandlung verwendet, da seine Langzeitverwendung mehrere potenzielle Nachteile hat. Das Öl kann fettlösliche Vitamine aus dem Darm aufnehmen und bei längerer Anwendung zu einem Mangel an diesen Vitaminen führen. Dies ist besonders in der Schwangerschaft von Bedeutung, in der eine ausreichende Vitaminversorgung für den Fötus wichtig ist. Bei sehr jungen oder sehr alten Menschen, deren Schluckmechanismus schwach oder durch Schlaganfälle beeinträchtigt ist, können kleine Mengen des geschluckten Öls in die Lunge gelangen und eine Form der Lungenentzündung namens Lipid-Pneumonie verursachen. Mineralöl kann auch die Absorption einiger Medikamente wie Warfarin (Coumadin) und oraler Kontrazeptiva verringern, wodurch ihre Wirksamkeit verringert wird. Trotz dieser potenziellen Nachteile kann Mineralöl wirksam sein, wenn eine kurzfristige Behandlung erforderlich ist.
Erweichende Abführmittel sind allgemein als Stuhlweichmacher bekannt. Sie enthalten eine Verbindung namens Docusat (z. B. Colace). Docusate ist ein Benetzungsmittel, das die Fähigkeit des Wassers im Dickdarm verbessert, in das Material im Darm einzudringen und sich mit ihm zu vermischen. Dieses erhöhte Wasser darin macht den Stuhl weicher, obwohl Studien nicht gezeigt haben, dass Docusate bei der Linderung von Verstopfung durchgehend wirksam ist. Diese Weichmacher werden oft bei der langfristigen Behandlung der Erkrankung eingesetzt. Es kann eine Woche oder länger dauern, bis docusate wirksam wird. Die Dosis sollte nach ein bis zwei Wochen erhöht werden, wenn keine Wirkung zu sehen ist.
Obwohl Docusat im Allgemeinen sicher ist, kann es die Aufnahme von Mineralöl und einigen Medikamenten aus dem Darm erhöhen. Aufgenommenes Mineralöl sammelt sich in Geweben des Körpers, zum Beispiel den Lymphknoten und der Leber, wo es Entzündungen verursacht. Es ist nicht klar, ob diese Entzündung irgendwelche wichtigen Konsequenzen hat, aber es wird allgemein angenommen, dass eine längere Aufnahme von Mineralöl nicht zugelassen werden sollte. Die Verwendung von Weichmachern wird nicht zusammen mit Mineralöl oder bestimmten verschreibungspflichtigen Medikamenten empfohlen. Erweichende Produkte werden häufig verwendet, wenn es notwendig ist, den Stuhl vorübergehend aufzuweichen und den Stuhlgang zu erleichtern (z. B. nach Operationen, Geburten oder Herzinfarkten). Sie werden auch bei Patienten mit Hämorrhoiden oder Analfissuren eingesetzt.
Hyperosmolare Abführmittel
Hyperosmolare Abführmittel sind unverdauliche, nicht resorbierbare Verbindungen, die im Dickdarm verbleiben und das bereits im Dickdarm befindliche Wasser zurückhalten. Das Ergebnis ist eine Erweichung. Die häufigsten hyperosmolaren Produkte sind Lactulose (z. B. Kristalose), Sorbitol und Polyethylenglykol (z. B. MiraLax). Einige sind nur auf Rezept erhältlich. Diese Produkte sind sicher für den Langzeitgebrauch und mit wenigen Nebenwirkungen verbunden.
Hyperosmolare Abführmittel können von Dickdarmbakterien verdaut und in Gas umgewandelt werden, was zu unerwünschten Blähungen und Blähungen führen kann. Dieser Effekt ist dosisabhängig und bei Polyethylenglykol geringer. Daher kann Gas reduziert werden, indem die Dosis von
reduziert wird
 Ein Beispiel für ein Zäpfchen zur Stimulierung des Stuhlgangs.
Ein Beispiel für ein Zäpfchen zur Stimulierung des Stuhlgangs. Kochsalzhaltige Abführmittel enthalten nicht resorbierbare Ionen wie Magnesium, Sulfat, Phosphat und Citrat [zum Beispiel Magnesiumcitrat (Citroma), Magnesiumhydroxid, Natriumphosphat). Diese Ionen verbleiben im Dickdarm und bewirken, dass Wasser in den Dickdarm gezogen wird. Auch hier besteht die Wirkung darin, den Kot weicher zu machen.
Magnesium kann auch eine milde stimulierende Wirkung auf die Dickdarmmuskulatur haben. Das Magnesium in magnesiumhaltigen Produkten wird teilweise aus dem Darm in den Körper aufgenommen. Magnesium wird über die Nieren aus dem Körper ausgeschieden. Daher können Patienten mit eingeschränkter Nierenfunktion durch die chronische (lang andauernde) Anwendung von magnesiumhaltigen Produkten toxische Magnesiumspiegel entwickeln.
Kochsalzhaltige Abführmittel wirken innerhalb weniger Stunden. Im Allgemeinen sollten starke Salzprodukte nicht regelmäßig verwendet werden. Wenn sich bei der Verwendung von Kochsalzprodukten ein schwerer Durchfall entwickelt und die verlorene Flüssigkeit nicht durch die Einnahme von Flüssigkeiten ersetzt wird, kann dies zu einer Dehydrierung führen. Das am häufigsten verwendete und mildeste Salzprodukt ist die Magnesiamilch. Bittersalz ist ein stärkeres salzhaltiges Abführmittel, das Magnesiumsulfat enthält.
Stimulierende Abführmittel bewirken, dass die Muskeln des Dünndarms und Dickdarms ihren Inhalt schneller ausstoßen. They also increase the amount of water in it, either by reducing the absorption of the water in the colon or by causing active secretion of water in the small intestine.
The most commonly-used stimulant products contain cascara (castor oil), senna (for example, Ex-Lax, Senokot), and aloe. Stimulant products are very effective, but they can cause severe diarrhea with resulting dehydration and loss of electrolytes (especially potassium). They also are more likely than other types of laxatives to cause intestinal cramping. There is concern that chronic use of stimulant laxatives may damage the colon and worsen the condition, as previously discussed. Bisacodyl (for example, Dulcolax, Correctol) is a stimulant laxative that affects the nerves of the colon which, in turn, stimulates the muscles of the colon to propel its contents. Prunes also contain a mild colonic stimulant.
There are many different types of enemas. By distending the rectum, all enemas (even the simplest type, the tap water enema) stimulate the colon to contract and eliminate the material. Other types of enemas have additional mechanisms of action. For example, saline enemas cause water to be drawn into the colon. Phosphate enemas (for example, Fleet phosphorous) stimulate the muscles of the colon. Mineral oil enemas lubricate and soften hard stool. Emollient enemas (for example, Colace, Microenema) contain agents that soften the stool.
Enemas are particularly useful when there is impaction when stool hardens in the rectum. In order to be effective, the instructions that come with the enema must be followed. This requires full application of the enema, appropriate positioning after the enema is instilled, and retention of the enema until cramps are felt. Defecation usually occurs between a few minutes and one hour after the enema is inserted.
Enemas are meant for occasional rather than regular use. The frequent use of enemas can cause disturbances of fluids and electrolytes in the body. This is especially true of tap water enemas. Soapsuds enemas are not recommended because they can seriously damage the rectum.
In enemas, different types of suppositories have different mechanisms of action. There are stimulant suppositories containing bisacodyl (for example, Dulcolax). Glycerin suppositories are believed to have their effect by irritating the rectum. The insertion of the finger into the rectum when the suppository is placed may itself stimulate a bowel movement.
There are many products that combine different laxatives. For example, there are oral products that combine senna and psyllium (Perdiem), senna and docusate (Senokot-S), and senna and glycerin (Fletcher's Castoria). One product even combines three laxatives, senna-like casanthranol, docusate, and glycerin (Sof-lax Overnight). These products may be convenient and effective, but they also contain stimulant products. Therefore, there is concern about permanent colonic damage with the use of these products, and they probably should not be used for long-term treatment unless non-stimulant treatment fails.
 A woman sits on the toilet while suffering from constipation.
A woman sits on the toilet while suffering from constipation. Saline laxatives contain non-absorbable ions such as magnesium, sulfate, phosphate, and citrate [for example, magnesium citrate (Citroma), magnesium hydroxide, sodium phosphate). These ions remain in the colon and cause water to be drawn into the colon. Again, the effect is softened feces.
Magnesium also may have mild stimulatory effects on the colonic muscles. The magnesium in magnesium-containing products is partially absorbed from the intestine and into the body. Magnesium is eliminated from the body by the kidneys. Therefore, patients with impaired kidney function may develop toxic levels of magnesium from chronic (long duration) use of magnesium-containing products.
Saline laxatives act within a few hours. In general, potent saline products should not be used on a regular basis. If major diarrhea develops with the use of saline products and the lost fluid is not replaced by the consumption of liquids, dehydration may result. The most frequently-used and mildest of the saline products is milk of magnesia. Epsom Salt is a more potent saline laxative that contains magnesium sulfate.
Stimulant laxatives cause the muscles of the small intestine and colon to propel their contents more rapidly. They also increase the amount of water in it, either by reducing the absorption of the water in the colon or by causing active secretion of water in the small intestine.3
The most commonly-used stimulant products contain cascara (castor oil), senna (for example, Ex-Lax, Senokot), and aloe. Stimulant products are very effective, but they can cause severe diarrhea with resulting dehydration and loss of electrolytes (especially potassium). They also are more likely than other types of laxatives to cause intestinal cramping. There is concern that chronic use of stimulant laxatives may damage the colon and worsen the condition, as previously discussed. Bisacodyl (for example, Dulcolax, Correctol) is a stimulant laxative that affects the nerves of the colon which, in turn, stimulate the muscles of the colon to propel its contents. Prunes also contain a mild colonic stimulant.
There are many different types of enemas. By distending the rectum, all enemas (even the simplest type, the tap water enema) stimulate the colon to contract and eliminate the material. Other types of enemas have additional mechanisms of action. For example, saline enemas cause water to be drawn into the colon. Phosphate enemas (for example, Fleet phosphosoda) stimulate the muscles of the colon. Mineral oil enemas lubricate and soften hard stool. Emollient enemas (for example, Colace, Microenema) contain agents that soften the stool.
Enemas are particularly useful when there is impaction, when stool hardens in the rectum. In order to be effective, the instructions that come with the enema must be followed. This requires full application of the enema, appropriate positioning after the enema is instilled, and retention of the enema until cramps are felt. Defecation usually occurs between a few minutes and one hour after the enema is inserted.
Enemas are meant for occasional rather than regular use. The frequent use of enemas can cause disturbances of fluids and electrolytes in the body. This is especially true of tap water enemas. Soapsuds enemas are not recommended because they can seriously damage the rectum.
As is the case with enemas, different types of suppositories have different mechanisms of action. There are stimulant suppositories containing bisacodyl (for example, Dulcolax). Glycerin suppositories are believed to have their effect by irritating the rectum. The insertion of the finger into the rectum when the suppository is placed may itself stimulate a bowel movement.
There are many products that combine different laxatives. For example, there are oral products that combine senna and psyllium (Perdiem), senna and docusate (Senokot-S), and senna and glycerin (Fletcher's Castoria). One product even combines three laxatives, senna-like casanthranol, docusate, and glycerin (Sof-lax Overnight). These products may be convenient and effective, but they also contain stimulant products. Therefore, there is concern about permanent colonic damage with the use of these products, and they probably should not be used for long-term treatment unless non-stimulant treatment fails.
 A pharmacist scans prescription medications.
A pharmacist scans prescription medications. Lubiprostone (Amitiza) is a selective chloride channel activator that increases secretion of chloride ions from the cells of the intestinal lining into the intestinal. Sodium ions and water then follow the chloride ions into the lumen, and the water softens the stool. At a dose of 24 micrograms twice a day, lubiprostone significantly and promptly increased bowel movements, improved stool consistency, and decreased straining. The most common side effect of initial clinical studies was mild to moderate nausea in 32% of patients treated with lubiprostone, compared to 3% of the controls.
Linaclotide (Linzess) is an oral drug that is not absorbed from the intestine. It stimulates the cells lining the small intestine to secrete fluid into the intestine. The increase in fluid secretion leads to an increased number of bowel movements. In addition, when it is associated with the abdominal pain of IBS, the pain also is reduced. Although the improvement in pain may be due to the improvement, linaclotide has been shown also to reduce the sensitivity of intestinal pain nerves, and this mechanism of action also may account for the decrease in pain.
Linaclotide is moderately effective, and its effectiveness depends on how a favorable response is defined. In the studies leading up to its approval, linaclotide was associated with an increase in bowel movements and a decrease in pain in approximately one-third of patients as compared with 17% of patients who received placebo. The response was better when pain and constipation were considered separately, with responses of approximately 50% for either.
The only common side effect of linaclotide is diarrhea. It should not be used in children below the age of six because of serious toxicity (death) to very young mice in animal studies, and should be avoided in children ages six through 17.
Several prescribed drugs that are used to treat medical diseases consistently cause (as a side effect) loose stools, even diarrhea. There actually are several small studies that have examined these drugs to treat the condition.
Colchicine is a drug that has been used for decades to treat gout. Most patients who take colchicine note a loosening of their stools. Colchicine has also been demonstrated to relieve constipation effectively in patients without gout.
Misoprostol (Cytotec) is a drug used primarily for preventing stomach ulcers caused by nonsteroidal anti-inflammatory drugs such as ibuprofen. Diarrhea is one of its consistent side-effects. Several studies have shown that misoprostol is effective in treating it short term. Misoprostol is expensive, and it is not clear if it will remain effective and safe with long-term use. Therefore, its role in treatment remains to be determined.
Orlistat (Xenical) is a drug that is used primarily for reducing weight. It works by blocking the enzymes within the intestine that digest fat. The undigested fat is not absorbed, which accounts for the weight loss. Undigested fat is digested by bacteria within the intestine and the products of this bacterial digestion promote the secretion of water. The products of digestion also may affect the intestine in other ways, for example, by stimulating the intestinal muscles. In fact, in studies, orlistat has been shown to be effective in treating constipation. Orlistat has few important side effects, which is consistent with the fact that only very small amounts of the drug are absorbed from the intestine.
It is unclear if these prescribed drugs should be used for to treat constipation. Although it is difficult to recommend them specifically just for the management it, they might be considered for patients who are constipated and are overweight, have gout, or need protection from nonsteroidal anti-inflammatory drugs.
Prucalopride (Resolor) is an oral drug. It is the only approved drug belonging to a new class of drugs, the dihydro-benzofuran-carboxamides. It attaches to receptors within the intestinal wall that promote intestinal motility, that is, contraction of the muscles of the wall that move stool through the intestine.
Prucalopride is effective in patients with chronic constipation. Randomized, placebo-controlled studies have shown that at maximum doses it increases the number of stools per week by one in approximately 50% of patients compared with approximately 25% of patients given placebo. It increases the number of stools per week to more than 3 in approximately 25% of patients compared with approximately 12% of patients given placebo. Most of the patients in the studies were having less than one stool per week before starting prucalopride.
The most common side effects of prucalopride are headache and gastrointestinal symptoms including nausea, diarrhea, and abdominal pain. These symptoms usually are mild, frequently resolve with continued treatment, and infrequently cause patients to discontinue treatment.
 Surgery
Surgery Most of the muscles of the pelvis surrounding the anus and rectum are under some degree of voluntary control. Thus, biofeedback training can teach patients with pelvic floor dysfunction how to make their muscles work more normally and improve their ability to defecate. During anorectal biofeedback training, a pressure-sensing catheter is placed through the anus and into the rectum. Each time a patient contracts the muscles, the muscles generate a pressure that is sensed by the catheter and recorded on a screen. By watching the pressures on the screen and attempting to modify them, patients learn how to relax and contract the muscles more normally.
People who lead sedentary lives are more frequently constipated than people who are active. Nevertheless, limited studies of exercise on bowel habits have shown that exercise has minimal or no effect on the frequency of how often you go to the bathroom. Thus, exercise can be recommended mostly for its many other health benefits, but not for its effect on constipation.
For patients with problematic constipation that is due to diseases of the colon or laxative abuse, surgery is the ultimate treatment. During surgery, most of the colon, except for the rectum (or the rectum and part of the sigmoid colon), is removed. The cut end of the small intestine is attached to the remaining rectum or sigmoid colon. In patients with colonic inertia, surgery is reserved for those who do not respond to all other therapies. If the surgery is to be done, there must be no disease of the small intestinal muscles. Normal small intestinal muscles are evidenced by normal motility studies of the small intestine itself.
Electrical pacing is still in its experimental phases. Electrical pacing may be done using electrodes implanted into the muscular wall of the colon. The electrodes exit the colon and are attached to an electrical stimulator. Alternatively, stimulation of the sacral skin can be used to stimulate nerves going to the colon. These techniques are promising, but much more work lies ahead before their role in treating the condition, if any, has been defined.
 A woman holds medication and a glass of water.
A woman holds medication and a glass of water. Each part of the intestine (stomach, small intestine, and colon) has a network of nerves that controls its muscles. A great deal of research is being done in order to gain an understanding of how these nerves control each other and ultimately the muscles. Much of this research involves the study of neurotransmitters. (Neurotransmitters are chemicals that nerves use to communicate with each other.) This research is allowing scientists to develop drugs that stimulate (and inhibit) the various nerves of the colon which, in turn, cause the muscles of the colon to contract and propel the colonic contents. Such drugs have great potential to treat constipation that is due to colonic inertia. The first of these drugs approved for use is prucalopride. These drugs are an exciting development because they offer a new treatment for a difficult-to-treat cause of constipation.
Nevertheless, there are many questions about these types of drugs that must be answered. How effective are they? Will they work in many or only a few patients? Will they work in patients who have damaged their nerves with stimulant products? Since these medications are likely to be used for a lifetime, how safe will they be with many years of use? Will they be used indiscriminately in situations for which simple treatments (for example, fiber) or more appropriate treatments (for example, biofeedback training) should be used?
 Können Sie sich von CKD im Stadium II erholen?
Da sich die Nieren nie selbst heilen können, gibt es keine vollständige Genesung von einer chronischen Nierenerkrankung (CNE). ). Einmal geschädigte Nieren können nie vollständig wiederhergestellt
Können Sie sich von CKD im Stadium II erholen?
Da sich die Nieren nie selbst heilen können, gibt es keine vollständige Genesung von einer chronischen Nierenerkrankung (CNE). ). Einmal geschädigte Nieren können nie vollständig wiederhergestellt
 Risiken, Vorbereitung und Ergebnisse des Verfahrens der oberen Endoskopie (EGD)
Obere Endoskopie (EGD) Verfahrensrisiken, Vorbereitung und Ergebniszentrum Diashow zu Sodbrennen:Lebensmittel, die man essen sollte, Lebensmittel, die man vermeiden sollte Mythen zu Verdauungskrankhei
Risiken, Vorbereitung und Ergebnisse des Verfahrens der oberen Endoskopie (EGD)
Obere Endoskopie (EGD) Verfahrensrisiken, Vorbereitung und Ergebniszentrum Diashow zu Sodbrennen:Lebensmittel, die man essen sollte, Lebensmittel, die man vermeiden sollte Mythen zu Verdauungskrankhei
 Aufklärung über Speiseröhrenkrebs mit Dr. Jaganmohan
Der April ist der Monat der Sensibilisierung für Speiseröhrenkrebs, der dieser oft tödlichen Krankheit die dringend benötigte Aufmerksamkeit schenkt. Die American Cancer Society schätzt, dass im Jahr
Aufklärung über Speiseröhrenkrebs mit Dr. Jaganmohan
Der April ist der Monat der Sensibilisierung für Speiseröhrenkrebs, der dieser oft tödlichen Krankheit die dringend benötigte Aufmerksamkeit schenkt. Die American Cancer Society schätzt, dass im Jahr