Pozadina pregled
prognostički značaj veličine tumora kod raka želuca nije dobro definiran. Cilj ovog istraživanja bio je utvrditi prognostičku vrijednost veličine tumora u bolesnika s karcinomom želuca. Pregled
Metode
Retrospektivno smo pregledali ukupno 1800 bolesnika s karcinomom želuca primljen u našu bolnicu između 1997 i 2007. Ovi pacijenti su bili podijeljeni u dvije skupine prema veličini tumora: mala veličina grupe (SSG, tumor ≤5 cm) i veći skupina (JLS, tumor > 5 cm). Usporedili smo kliničko-patološka obilježja dviju skupina i istražio prognostički čimbenici izvođenjem Univarijatnom, multivarijatne i stage- stratificirani analize prema veličini tumora. pregled
Rezultati
JLS imao agresivniji clinico- patološke značajke od SSG. Veličina tumora je bila samostalna prognostički pokazatelj u bolesnika s karcinomom želuca. U slojevite-PT, Pn i pTNM analize, preživljavanje pacijenata s JLS bila je značajno lošija od bolesnika s SSG i poodmakloj fazi. Veličina tumora nije bio značajan prediktor preživljenja u bolesnika s ranim tumorima stage. Velika veličina tumora je povezana s kraćim preživljavanje u bolesnika s fazama N0, N1, N2, i N3, te faze I, II, III, i IV. Pregled
Zaključci
Veličina tumora je jednostavan i praktična prognostički faktor u bolesnika s karcinomom želuca. Veličina tumora može dopuniti kliničku inscenacije u budućnosti pregled
Izvor:. Zu H, Wang F, Ma Y, Xue Y (2013.) Stage-Slojevito Analiza Prognostički značaj veličine tumora u bolesnika s rakom želuca. PLoS ONE 8 (1): e54502. doi: 10,1371 /journal.pone.0054502 pregled
Urednik: Nikki Pui-yue Lee, The University of Hong Kong, Hong Kong pregled
Primljeno: 16. kolovoz 2012; Prihvaćeno: 12. prosinca 2012; Objavljeno: 30 siječanj 2013 pregled
Copyright: © 2013 Zu et al. Ovo je otvorenog pristupa članak distribuirati pod uvjetima Creative Commons Imenovanje License, koja omogućuje neograničeno korištenje, distribuciju i reprodukciju u bilo kojem mediju, pod uvjetom da je izvorni autor i izvor su zaslužan
financiranja. Ova studija pomoglo je pokrajini Heilongjiang od Natural Science Foundation velike projekte. U financijeri nisu imali ulogu u studiju dizajna, prikupljanja i analize podataka, Odluka o objavi, ili pripremu rukopisa pregled
U konkurenciji interese.. Autori su izjavili da ne postoje suprotstavljeni interesi pregled
Uvod pregled
Iako je incidencija stopa stalno je pala u posljednjih nekoliko desetljeća, raka želuca (GC) (želudac adenokarcinom) ostaje globalni zdravstveni problem. Želučani karcinom je četvrti najčešći zloćudni tumor u svijetu, a procjenjuje 989,000 novih slučajeva i 738,000 smrtnih slučajeva prijavljenih u 2008. godini više od 70% novih slučajeva i smrtnih slučajeva dogodio se u zemljama u razvoju, u usporedbi s procijenjenih 21.500 novih slučajeva i 10,880 novih smrtnih slučajeva u Sjedinjenih Američkih iste godine [1], [2]. Identifikacija prognostički čimbenici za rak želuca je izuzetno važno. Pre-operativna ili intra-operativne prognostički čimbenici mogu doprinijeti planiranju terapije. Dubina invazije i prisutnost metastaza u limfnim čvorovima su najvažniji prognostički faktori u rak želuca, [3], [4], [5], [6]. Ovaj podatak je obično nije dostupna tijekom operacije. Veličina tumora se odnosi na maksimalni promjer tumora koji se može izmjeriti prije ili tijekom operacije. To se koristi za predviđanje sigurne kirurške maržu i potreban opseg extragastric resekcije. Iako je veličina tumora ima učinak na pacijenta kirurškom zbrinjavanju, prognostičku vrijednost veličine tumora u bolesnika s karcinomom želuca ostaje nije dobro definirano. Neki autori [7], [8] su pokazala da je tumor samostalna prognostički pokazatelj kod raka želuca, dok druge studije [9], [10] izvijestio je da je tumor nije bila samostalna prognostički čimbenik u preživljavanju bolesnika. Istraživali smo prognostički značaj veličine tumora u bolesnika s želučanim karcinoma. Izvršili smo slojevitu-PT, Pn i pTNM prognostičku analizu pružiti uvid u vrijednosti od veličine tumora u bolesnika s karcinomom želuca pregled
Bolesnici i metode:. A, B pregled
Ispitanici i metode: pregled
u razdoblju od 1997. do 2007. godine, 1800 bolesnika s histološki dokazano primarnom želučanog adenokarcinoma prošao gastrektomije na odjelu za kirurgiju Gastroenterology, pridružena tumora bolnice u Harbin Medical University, Harbin, Kina. Ovo retrospektivno istraživanje je odobrilo etičkog povjerenstva Bolesnici i metode:. B, praćenje i statistička analiza pregled Pacijent slijedi pregled - do pregled je trajao do smrti ili cut Netlogu - off datum pregled od 7. prosinca 2011. Za pacijente koji su ostali živi, podaci su cenzurirani na datum zadnjeg kontakta. Samo su pacijenti koji su umrli od raka želuca su kao smrtnog slučaja vezana za tumor. Hi-kvadrat i Fisher-ov egzaktni test korišteni su za analizu povezanosti kategoričke varijable. Preživljavanje podaci procijenjeni pomoću Kaplan-Meier metodi. Test log-rank je korišten za usporedbu razlika u postotku preživljavanja između različitih veličina tumora podskupine. Multivarijantna analiza prognostičkih čimbenika vezanih uz ukupno preživljenje su provedena uporabom Cox xx step-wise proporcionalnih rizika test. Stratificirani univarijantna i multivarijatna analiza veličine tumora, stadiju PT, Pn i pTNM izvršena je procijeniti utjecaj stadija na prognozu. Kriterij za statističke značajnosti bila je p < 0.05. Sve analiza podataka provedena je pomoću SPSS (SPSS Inc., Chicago, IL, USA) za Windows, verzija 17,0 pregled Rezultati Rezultat 1:. Kliničko Značajke pregled Među 1800 bolesnika identificirani, bilo je 1327 ljudi (73,7%) i 473 žena (26,3%). Srednja dob je 56,3 godina (raspon: 24-80 godina). Tablica 2 prikazuje kliničko-patološka obilježja 1044 (58%) bolesnika u SSG i 756 (42%) bolesnika u JLS. Tu su statistički značajne razlike u položaju tumora, bruto izgled, histološki tip, dubina invazije, prisutnost metastaza u limfnim čvorovima, kurativne resekcije i TMN fazi. JLS su tumori češće nalazi u cijelom trbuhu (18,5% vs 1,9%), imali su veći udio Borrmann tipa IV (12,4% vs 4,0%) tumora, i imao je više mucinozni vrsta stanica karcinoma (9,4% vs 4,7 %) od SSG tumora. SSG tumori su češće Borrmann tipa I ili II, koji se nalazi u distalnom želucu, i dobro diferencirane. veličina tumora je značajno povezana s dubinom invazije i prisutnost metastaza u limfnim čvorovima. LsG imala veći udio T3 (55,3% naspram 48,3%), T4 (32,4% u odnosu na 8,3%), N3a (23.9% naspram 11.6%), i N3b (9,0% prema 2,7%) tumora. SSG imao veću posto T1 (12,6% vs 0,8%), T2 (30,8% vs 11,5%) i N0 (43,8% naspram 20,1%) tumora. Jetrene metastaze su češća kod LsG nego SSG bolesnika (p 0,01). Bolesnici s JLS tumora dobila više ukupne gastrectomies (42,7% vs 11,0%), a kombinirani resekcija (9,0% vs 2,3%) nego bolesnika s SSG. Spol i dob nisu bile značajno različite između dvije skupine pregled Rezultat 2:. Jednosmjerna i multivarijatna opstanak analiza pregled Srednja praćenja bio je 35 mjeseci (raspon: 1-176 mjeseci). Slike 2 i 3 prikazuju krivulje preživljavanja pacijenata koji su se podvrgnuli ljekovito gastrektomije ili gastrektomije. Stopa preživljavanja s 5 godina je bila značajno niža u JLS bolesnika nego u SSG pacijenata. Značajne prognostički čimbenici uključuju dob, spol, histološki tip, vrstu Borrmann, mjesto tumora, Pt i PN fazu, TNM stadij i izlječivost. Cox proporcionalnih rizika test pokazao da je tumor, dob, metastaze u limfne čvorove i dubina invazije bili neovisni prognostički čimbenici u bolesnika podvrgnutih ljekovito gastrektomije (tablica 3) ili gastrektomije (Tablica 4) pregled Rezultat 3.: Stage-stratificirani analiza prognostičkih čimbenika, prema veličine tumora pregled kako bi se spriječio utjecaj stadija na prognozu, proveli smo u fazu-stratificirani analize svih bolesnika prema veličini tumora. Od 1800 pacijenata, 318 bolesnika (17,6%) imalo Faza I bolest, 387 bolesnika (21,5%) su imale Faza II bolest, 831 bolesnika (46,2%) imalo stadij III bolesti, a 264 bolesnika (14,7%) imalo je fazi IV bolesti. Otkrili smo da je tumor znatno utjecala na preživljavanje u bolesnika s pozornice I, II, III i IV bolesti (slike 4, 5, 6 i 7). Petogodišnje preživljenje za svaku fazu u bolesnika s SSG bili značajno bolji nego u bolesnika s JLS. Veličina tumora također utječe preživljavanje u bolesnika s fazama T2, T3 i T4 i inscenira N0, N1, N2 i N3. Bolesnici s JLS imao značajno lošiji opstanak od onih s SSG i istu dubinu invazije tumora (osim za pacijente s pozornice T1 bolesti). Prognoza JLS bila lošija od SSG, u bolesnika sa sličnim brojem metastaza u limfnim čvorovima. U cilju usklađivanja utjecaj razlika u stupnju diferencijacije, vrsti Borrmann, mjesto, pozornice, dob ili izlječivost, proveli smo PT, Pn i pTNM stage-stratificirani analizu u skladu s veličinom tumora, koristeći multivarijatnih Cox postepeno proporcionalnih rizika testa , Veličina tumora je bila samostalna prognostički faktor u bolesnika s fazama T2, T3, T4; stadija N0, N1, N2 i N3; i faze I, II, III i IV (tablice S1, S2 i S3). pregled Rasprava pregled usvojila cut-off vrijednosti 5 cm za veličinu tumora i otkrili da pacijenti s JLS imala agresivniji mogućnosti od bolesnika s SSG. Veličina tumora je bila samostalna prognostički pokazatelj u bolesnika s karcinomom želuca, bez obzira na vrstu operacije. Značajne razlike u preživljavanju su identificirani između SSG i JLS bolesnika u stadijima I, II, III i IV. Bolesnici s JLS raka želuca imali više napretka bolesti i lošiju prognozu. veličina tumora je ne samo bio pokazatelj tumora razredu ili lokalne invazije, ali je također bio prognostički pokazatelj preživljavanja bolesnika. pregled Promjer tumora lako se mjeri tijekom operacije. Veličina tumora je bio korišten kao kriterij inscenacije u dojke, štitnjače i raka pluća. UICC (Međunarodna unija protiv raka) i GRGCS (Opća pravila za rak želuca studije Japanu) nisu uključeni veličinu tumora kao prognostički faktor u skele raka želuca. Prognostičku vrijednost veličine tumora kod raka želuca je već ranije izvješteno. Porama veličine tumora je bio korišten od strane različitih istraživača. Saito i suradnici [11] objavio je tumor od 8 cm daje najbolji Kontrolna točka za predviđanje prognoze i multivarijatna analiza pokazala je da je tumor samostalna prognostički čimbenik. Adachi sur [7] bolesnici podijeljeni u tri skupine: < 4 cm, 4-10 cm, a do 10 cm u promjeru. Stope preživljavanja smanjen s povećanjem veličine tumora. U nizu 273 pT3 pacijenata oboljelih od raka želuca, Xiaowen Liu Yu Xu et al [12] izvijestio je da je tumor samostalna prognostički čimbenik kada klasificiraju na granice od 6 cm. Nakon univarijantne i multivarijatne analize, usvojili smo cut-off vrijednosti 5 cm za veličinu tumora i utvrdili da se veličina tumora je značajno povezana s prognozom želučanog karcinoma. Jednosmjerna analiza je pokazala da je prognoza bolesnika s veličine tumora ≤5 cm bio je znatno bolja od bolesnika s veličinom tumora > 5 cm. Ovi rezultati u skladu s prethodnim istraživanjima [8], [9], [13]. Siromašni ishodi povezani s JLS mogu pripisati svoje agresivne mogućnosti i više naprednih stadija. JLS su pacijenti karakterizira češće lokaciji u cijelom želuca (18,5% vs 1,9%), velik udio Borrmann tipa IV (12,4% vs 4,0%), te tipa više mucinozni stanice karcinoma (9,4% vs 4,7 %). Kao što smo ranije izvijestili [14], ukupna 5-godišnje preživljenje bolesnika s mucinozni karcinoma želuca bila je 27,2%, u odnosu na 42,8% u bolesnika bez mucinozni komponenta u njihovom raka želuca. Kitamura K i Maehara Y et al [15], [16] je utvrdio da Borrmann tipa IV pacijenata oboljelih od raka želuca su dijagnosticirana u poodmakloj fazi, i imao je vrlo lošu prognozu. Otkrili smo da JLS su sklonije metastazira u jetru od SSG. To može biti zbog sposobnosti JLS da lakše od širenja po limfe ili izravnim napadom. Naše je istraživanje pokazalo da je veći tumori su značajno povezane s dubljim dubini invazije i veće učestalosti metastaza u limfnim čvorovima (p 0,0001), u skladu s drugim izvješćima [17], [18], [19]. Agresivna značajke JLS (viši stupanj i povećana stopa lokalne invazije) rezultira većem postotku bolesnika s stadiju IV bolesti (25,8% vs 6,6%), te veći udio u ukupnoj gastrektomije i kombiniranih organskih resekcija izvodi. Dubina invazije je važan prognostički pokazatelj u bolesnika s karcinomom želuca. Kao odgovor na zapanjujuće utjecaj T pozornici, Izvršili smo T-stratificiranog analizu u skladu s veličinom tumora. Za tumora ograničene na istoj dubini invazije (T2, T3 i T4), prognoza za JLS bolesnika bila je značajno lošija od SSG pacijenata. Multivarijatna analiza je pokazala da je prisutnost metastaza u limfnim čvorovima bio jedini nezavisni prognostički čimbenik koji utječe na preživljavanje u bolesnika s pozornice T1 (tablica S1). Pacijenti smo vidjeli s pozornice T1 nisu imali nezavisnu odnos između veličine tumora i preživljavanja, slično Kikuchi et al [20]. U svom izvješću, su metastaze limfnih čvorova neovisni prognostički pokazatelj. Vrlo je vjerojatno da su metastaze limfnih čvorova su važnije od veličine tumora u predviđanju prognoze početkom raka želuca. Limfni čvor resekcija je važno u ovih bolesnika. Chen Li i sur [21] je izvijestio da je prognoza bolesnika s velikim tumorima bila je značajno lošija od bolesnika s malim tumorima u uznapredovalim rakom želuca. Imali smo slične rezultate. Opstanak JLS bila lošija od SSG u bolesnika s uznapredovalim karcinomom želuca. U bolesnika s ranim karcinomom želuca, opstanak pacijenata je manje pod utjecajem veličine tumora. Veličina tumora treba biti uključen u T fazi kako bi se bolje predvidjeti prognozu bolesti. pregled statusa Limfni čvor je važan prognostički pokazatelj u bolesnika s karcinomom želuca. U našoj N stadiju analize, stratificiran prema veličini tumora, veličina tumora je značajno povezana s pacijenta opstanak u onima s pozornice N0, N1, N2 i N3. Petogodišnje preživljenje u bolesnika s JLS su znatno lošiji nego u bolesnika s SSG. Multivarijatna analiza otkrila je da je tumor samostalna prognostički faktor u bolesnika s pozornice N0, N1, N2 i N3 (Tablica S2). Veličina tumora pogođeni opstanak u oba čvora negativne i čvorova pozitivnih pacijenata. Dong Yi Kim et al [22] utvrdili da je tumor bio jedini neovisni, značajan čimbenik za predviđanje dugoročni opstanak u bolesnika s karcinomom želuca čvorova pozitivnih nakon kurativne resekcije. Veličina tumora također je izvijestila da se značajan prognostički faktor za preživljavanje u bolesnika s karcinomom želuca čvor-negativnim [23], [24], [25]. To je potvrđeno u našim pacijentima. Youichi Kikuchi et al [26] izvijestio je da je tumor bio je povezan s učestalošću limfnih čvorova mikrometastaza u klinički čvorova negativnih pacijenata. Limfni čvorovi seciranje u bolesnika s tumorima većim od 5 cm može poboljšati njihov opstanak. Pregled Pacijent ishod nakon ljekovito operacije bio je znatno bolje nego nakon ne-ljekovito operacije. JLS pacijenti smo radile na imali veći udio ne-ljekovito operacije (39,3% vs 17,9%). Smanjena relativna opstanak JLS može se pripisati višoj posto ne-ljekovitim pacijenata. Izvršili smo izlječivost-stratificirani i stage-stratificirani analize kako bi bolje procijenili na to pitanje. Opstanak JLS bolesnika bila je lošija od SSG pacijenata nakon ljekovito operacije. U TNM stadij-stratificirani analize prognostičkih čimbenika, stratificiran prema veličini tumora, otkrili smo da veličina tumora je značajno povezana s preživljavanje u bolesnika s fazama I, II, III i IV. Pet godina stope preživljavanja za ove faze u bolesnika s SSG znatno su bolji nego kod pacijenata s LsG (Slike 4, 5, 6 i 7). To je potvrdio da je prognoza bolesnika nakon operacije ljekovito (faze I, II i III) i ne-ljekovito operacije (stadij IV) također je utjecala na veličinu tumora. Multivarijatna analiza otkrila je da je tumor neovisan prognostički faktor u bolesnika s fazama I, II, III i IV bolesti (Tablica S3). Pregled Moglo bi se pitanje da li su mjerenja dugotrajne primjeraka predstavlja stvarnu veličinu tumora. Skupljanje događa za vrijeme fiksacije, te je izraženije u okolno normalnom tkivu nego u sam tumor. Za veći dio, maksimalni promjer tumora izmjerenih nakon fiksacije točno predstavlja intraoperativna procjena [8]. Pregled Jedno ograničenje ove studije bio je nedostatak podataka o adjuvantne kemoterapije. Zbog tog nedostatka, nismo procijeniti potencijalnu opstanak korist koja bi mogla biti u vezi s adjuvantne kemoterapije. Adjuvantna kemoterapija potencijalno može smanjiti limfnog čvora mikrometastaza i poboljšati preživljenje bez bolesti. Toru Aoyama i suradnici [27] su izvijestili da promjer tumora bio je najvažniji prognostički čimbenik za preživljavanje u bolesnika s stadiju II /III rak želuca koji su bili podvrgnuti D2 gastrektomije zatim adjuvantna S-1 kemoterapije. Prospektivno kliničko ispitivanje treba obaviti za procjenu preživljavanje korist od kemo-terapije u bolesnika s većim veličine tumora i uznapredovalim rakom želuca. Pregled Na kraju, kada smo usvojili veličine tumora gušeći od 5 cm, imali smo sljedeće rezultate: (1). JLS su bolesnici imali agresivnije kliničko-patološka mogućnosti od SSG pacijenti i tumor veličine bila samostalna prognostički pokazatelj za pacijente s rakom želuca; (2). veličina tumora je značajno povezana s dubinom invazije i prisutnost metastaza u limfnim čvorovima. PT i pN faza-stratificirani analiza pokazala je opstanak JLS bilo gore nego što je SSG u bolesnika s uznapredovalim karcinomom želuca. U bolesnika s ranim karcinomom želuca, opstanak pacijenata je manje pod utjecajem veličine tumora. Prognoza bolesnika s JLS bila lošija od SSG, u bolesnika sa sličnim brojem metastaza u limfnim čvorovima. (3). U TNM stadij-stratificirani analize prognostičkih čimbenika, veličina tumora je značajno utjecalo preživljavanje u bolesnika s fazama I, II, III i IV. Veličina tumora može biti od koristi u procjeni prognoze želučanog karcinoma. Veličina tumora može pomoći dopuniti kliničke izvedbe i vodič poboljšanja u liječenju bolesnika sa želučanim karcinoma. pregled popratne podatke pregled Tablica S1. pregled, Multivarijatna Ispitivanje cox postepeno razmjerna opasnosti za ukupno preživljenje u bolesnika od strane T pozornici pregled doi:. 10,1371 /journal.pone.0054502.s001 pregled (DOC) pregled Tablica S2. pregled, Multivarijatna Ispitivanje cox postepeno razmjerna opasnosti za ukupno preživljenje u bolesnika s N fazi pregled doi:. 10,1371 /journal.pone.0054502.s002 pregled (DOC) pregled Tablica S3. pregled, Multivarijatna cox postepeno Test razmjerna opasnosti za ukupno preživljenje u bolesnika po TNM stadiju pregled doi:. 10,1371 /journal.pone.0054502.s003 pregled (DOC) pregled
od Harbin Medicinskom fakultetu Sveučilišta i svi pacijenti potpisali informirani pristanak. Svi bolesnici nisu primali pre-operativna kemoterapija ili radioterapija. veličina tumora je izmjerena prema japanskom klasifikaciji rak želuca. Izrezanim želuca primjerak bio fiksiran na ravnoj ploči, a maksimalni promjer tumora je određena. Raspodjela veličine tumora prikazan je na slici. 1. Tumori mjereno od 0,5 do 25 cm (znači: 5,68 cm). Da bi se odredila prag optimalnu veličinu tumora, stope preživljenja su procijenjeni u intervalima od 1 cm. Stope preživljavanja su tada u odnosu na utvrđene granične vrijednosti pomoću log-rank testa i te Cox postepeno testni proporcionalna opasnost. Prag vrijednosti za veličinu tumora je identificiran kao veličinu test s maksimalnom X2 vrijednosti (Tablica 1). Najveći hi-kvadrat vrijednost bila je povezana s preživljavanjem specifičan za bolest od 278.1 ((P < 0.001,) 95% CI = (39,274 - 58,726)) u log-rank testa i 60.3 ((P < 0.001,) 95% CI = (1,557-2,101)) u testu postepeno proporcionalna opasnosti od Cox, respektivno. I utvrdili 5 cm u veličini tumora kao optimalno cut-off vrijednosti. Na temelju ovog rezultata, 1800 bolesnici su podijeljeni u dvije skupine: male veličine grupe (SSG, veličinu tumora ≤5 cm, n = 1044) i velika skupina veličine (JLS, veličina tumora > 5 cm, n = 756). U kliničko-patološka obilježja i prognostički razlike između bolesnika s SSG i JLS pregledani su. Podaci kliničko-patološki su dobiveni od bolesnika operativnih i patološkim izvješćima. Podaci uključuju spol, dob (≤60 godina ili do 60 godina), mjesto tumora (gornji, srednji, donji, cijeli, X), bruto izgled (Borrmann I, II, III, IV, X), kirurško rezultat (ljekovito, non-ljekovito), stupanj diferencijacije (dobro diferencirani, umjereno diferencirani, slabo diferencirani, mucinozni karcinom, karcinom pečatni prsten: ako su dvije ili više histoloških tipova, histološka tipa definiran je prevladavajuće vrste), jetrene metastaze (da vs ne), u kombinaciji organ resekcija (da ili ne), ukupna gastrektomije (da ili ne), dubina invazije tumora (T1: tumor je provalila na sluznicu ili submukoza sloj; T2: tumor je provalila mišićni sloj ili subserosa; T3: tumor napao serosa ili probijanje serosa, T4: tumor zahvatio susjedne organe), 7. američki Zajedničko povjerenstvo za rak (AJCC) limfnog čvora statusa (N0, N1, N2, N3a, N3b) i TNM stadiju (i, II, III, IV). Kirurgija se smatralo ljekovito kada nije bilo bruto rezidualni tumor (uključujući negativne resekcija margine i bez dokaza o udaljenim metastazama). Operacija se smatra ne-ljekovito kada je tumor prisutan u svakom margini. Laparotomija i zaobići procedure su isključeni iz opsega ove studije pregled
 Istraživanja se bave aerobiomima,
Istraživanja se bave aerobiomima,
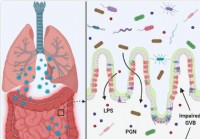 Propuštena crijeva i mikrobna disbioza mogli bi pridonijeti oluji citokina u teško bolesnim slučajevima COVID-19
Propuštena crijeva i mikrobna disbioza mogli bi pridonijeti oluji citokina u teško bolesnim slučajevima COVID-19
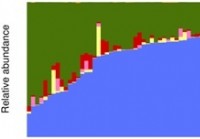 Studija opisuje početnu bazu zdravih crijevnih mikrobioma i profil obilja
Studija opisuje početnu bazu zdravih crijevnih mikrobioma i profil obilja
 Ne bojte se kolonoskopije
Ne bojte se kolonoskopije
 Pacijenti na imunoterapiji trebali bi konzumirati više vlakana,
Pacijenti na imunoterapiji trebali bi konzumirati više vlakana,
 Znanstvenici razvijaju pristup cijepljenju protiv upale crijeva
Znanstvenici razvijaju pristup cijepljenju protiv upale crijeva
 Mikrobiom pluća predviđa ozbiljnost bolesti COVID-19
Novi istraživački rad pretiska objavljen u medRxiv * poslužitelj je otkrio promjene u mikrobiomu pluća tijekom ozbiljnog akutnog respiratornog sindroma koronavirusa 2 (SARS-CoV-2) koji utječe na ozb
Mikrobiom pluća predviđa ozbiljnost bolesti COVID-19
Novi istraživački rad pretiska objavljen u medRxiv * poslužitelj je otkrio promjene u mikrobiomu pluća tijekom ozbiljnog akutnog respiratornog sindroma koronavirusa 2 (SARS-CoV-2) koji utječe na ozb
 PENTAX Medical prikuplja 125 USD,
000 za Svjetski fond za istraživanje raka kroz svoju kampanju MILES FOR HEALTH PENTAX Medical, vodeći dobavljač endo-slikovnih rješenja, slavi 100 th obljetnica osnutka optičkog dioničkog društva As
PENTAX Medical prikuplja 125 USD,
000 za Svjetski fond za istraživanje raka kroz svoju kampanju MILES FOR HEALTH PENTAX Medical, vodeći dobavljač endo-slikovnih rješenja, slavi 100 th obljetnica osnutka optičkog dioničkog društva As
 Pankreatitis
Gušterača je duga, ravna žlijezda koja se nalazi iza trbuha u gornjem dijelu trbuha. Njegov glavni posao je proizvodnja enzima koji pomažu u probavi osobe i hormona koji pomažu redovitoj razini šećera
Pankreatitis
Gušterača je duga, ravna žlijezda koja se nalazi iza trbuha u gornjem dijelu trbuha. Njegov glavni posao je proizvodnja enzima koji pomažu u probavi osobe i hormona koji pomažu redovitoj razini šećera