Abstract
Bakgrunn
prognostisk betydning av tumorstørrelse i magekreft er ikke godt definert. Målet med denne studien var å identifisere prognostiske verdien av tumorstørrelse hos pasienter med magekreft.
Vi ettertid anmeldt totalt 1800 pasienter med magekreft innlagt på sykehuset vårt mellom 1997 og 2007. Disse pasientene ble delt i to grupper etter tumorstørrelse: liten størrelse gruppe (SSG, tumor ≤5 cm) og stor størrelse gruppe (LSG, tumor > 5 cm). Vi sammenlignet klinisk-patologiske trekk ved de to gruppene og undersøkt prognostiske faktorer ved å utføre univariate, multivariat, og scenografiske stratifiserte analyser i henhold til tumorstørrelse.
LSG hadde mer aggressiv clinico- patologiske funksjoner enn SSG. Tumorstørrelse var en selvstendig prognostisk indikator hos pasienter med magekreft. I en lagdelt-pt, pn, og pTNM analyse, overlevelse av pasienter med LSG var vesentlig dårligere enn for pasienter med SSG og avansert stadium. Tumorstørrelse var ikke en signifikant prediktor for overlevelse hos pasienter med tidlig stadium svulster. Stort tumorstørrelse var assosiert med kortere overlevelse hos pasienter med trinn N0, N1, N2, N3 og, og stadiene I, II, III, og IV.
Tumor størrelse er en enkel og praktisk prognostisk faktor i pasienter med magekreft. Tumorstørrelse kan supplere klinisk staging i fremtiden
Citation. Zu H, Wang F, Ma Y, Xue Y (2013) Stage-Stratifisert Analyse av prognostisk betydning av tumorstørrelse hos pasienter med magekreft. PLoS ONE 8 (1): e54502. doi: 10,1371 /journal.pone.0054502
Redaktør: Nikki Pui Yue Lee, The University of Hong Kong, Hong Kong
mottatt: 16 august 2012; Akseptert: 12. desember 2012; Publisert: 30 januar 2013
Copyright: © 2013 Zu et al. Dette er en åpen-tilgang artikkelen distribueres under betingelsene i Creative Commons Attribution License, som tillater ubegrenset bruk, distribusjon og reproduksjon i ethvert medium, forutsatt den opprinnelige forfatteren og kilden krediteres
Finansiering:. Denne studien ble hjulpet av Heilongjiang provinsen Natural Science Foundation store prosjekter. Finansiører hadde ingen rolle i studiedesign, datainnsamling og analyse, beslutning om å publisere, eller utarbeidelse av manuskriptet
Konkurrerende interesser:.. Forfatterne har erklært at ingen konkurrerende interesser eksisterer
Innledning
Selv om forekomsten har stadig redusert de siste tiårene, magekreft (GC) (mage adenokarsinom) forblir et globalt helseproblem. Gastric Kreft er den fjerde vanligste kreftformen i verden, med anslagsvis 989,000 nye tilfeller og 738,000 dødsfall rapportert i 2008. Over 70% av nye tilfeller og dødsfall skjedde i utviklingsland, sammenlignet med anslagsvis 21.500 nye tilfeller og 10,880 nye dødsfall i USA USA USA i samme år [1], [2]. Identifiseringen av prognostiske faktorer for magekreft er ekstremt viktig. Pre-operative eller intra-operative prognostiske faktorer kan bidra til behandling planlegging. Dybden av invasjon og tilstedeværelsen av lymfeknutemetastaser er de viktigste prognostiske faktorer i magekreft [3], [4], [5], [6]. Denne informasjonen er vanligvis ikke tilgjengelig under operasjonen. Tumorstørrelse refererer til den maksimale diameter av tumoren som kan måles før eller under operasjonen. Den brukes til å forutsi en trygg kirurgisk margin og den ønskede grad av extragastric reseksjon. Selv om tumorstørrelse har en effekt på pasientens kirurgiske inngrep, forblir den prognostiske verdi av tumorstørrelse hos pasienter med magekreft er ikke godt definert. Noen forfattere [7], [8] har vist at tumorstørrelse var en selvstendig prognostisk indikator i magekreft, mens andre studier [9], [10] rapporterte at tumorstørrelse var ikke en uavhengig prognostisk faktor i pasientens overlevelse. Vi evaluerte prognostisk betydning av tumorstørrelse hos pasienter med gastrisk karsinom. Vi utførte en lagdelt-pt, pn og pTNM prognostisk analyse for å gi innsikt i verdien av tumorstørrelse hos pasienter med magekreft
Pasienter og metoder: a., B
Pasienter og metoder: En
Mellom 1997 og 2007, 1800 pasienter med histologisk påvist primær adenokarsinom i ventrikkel gikk gastrektomi ved institutt for kirurgiske Gastroenterology, Tilknyttet Tumor Hospital i Harbin Medical University, Harbin, Kina. Denne retrospektive studien ble godkjent av etiske komité Pasienter og metoder:. B, Oppfølging og statistisk analyse Pasient følge Anmeldelser - opp Resultater Resultat 1. Clinicopathologic Funksjoner Blant 1800 pasienter identifisert, var det 1327 menn (73,7%) og 473 kvinner (26,3%). Gjennomsnittsalderen var 56,3 år (spredning: 24-80 år). Tabell 2 viser klinisk-patologisk karakteristikk av 1044 (58%) pasienter i SSG og 756 (42%) pasienter i LSG. Det var statistisk signifikante forskjeller i tumor stedet, brutto utseende, histologisk type, dybde av invasjonen, tilstedeværelse av lymfeknutemetastaser, kurativ reseksjon og TMN scenen. LSG tumorer ble oftere plassert i hele magen (18,5% vs. 1,9%), hadde en høyere andel av Borrmann type IV (12,4% vs. 4,0%) tumorer, og hadde mer mucinkjertler carcinoma celletyper (9,4% vs. 4,7 %) enn SSG svulster. SSG tumorer var oftere Borrmann type I eller II, som ligger i den distale magen, og godt differensiert. Tumorstørrelse var signifikant relatert til dybden av invasjon og nærvær av lymfeknutemetastaser. LSG hadde en større andel av T3 (55,3% vs. 48,3%), T4 (32,4% vs. 8,3%), N3a (23,9% vs. 11,6%), og N3B (9,0% vs. 2,7%) svulster. SSG hadde en større prosent av T1 (12,6% vs. 0,8%), T2 (30,8% vs. 11,5%) og N0 (43,8% vs. 20,1%) svulster. Levermetastaser ble observert hyppigere hos LSG enn i SSG pasienter (P < 0,01). Pasienter med LSG svulster mottatt mer totalt gastrectomies (42,7% vs 11,0%) og kombinerte resections (9,0% vs. 2,3%) enn pasienter med SSG. Kjønn og alder var ikke signifikant forskjellig mellom de to gruppene Resultat 2:. Univariat og multivariat Survival Analysis Den gjennomsnittlig oppfølgingstid var 35 måneder (variasjon: 1-176 måneder). Figurene 2 og 3 viser overlevelseskurver for pasienter som gjennomgikk kurativ gastrektomi eller gastrektomi. Den 5-års overlevelse var signifikant lavere i LSG pasienter enn i SSG pasienter. Vesentlige prognostiske faktorer inkludert alder, kjønn, histologisk type Borrmann type svulst beliggenhet, PT og pN scenen, TNM stadium, og curability. Den Cox test viste at svulsten størrelse, alder, lymfeknutemetastaser og dybden av invasjonen var uavhengige prognostiske faktorer i pasienter som gjennomgikk kurativ gastrektomi (tabell 3) eller gastrektomi (tabell 4) Resultat 3.: Stage-stratifisert analyse av prognostiske faktorer, i henhold til tumorstørrelsen for å eliminere innvirkningen av scenen på prognose, utførte vi et scene-lagdelt analyse av alle pasienter i henhold til tumorstørrelsen. Av de 1800 pasientene, 318 pasienter (17,6%) hadde stadium I sykdom, 387 pasienter (21,5%) hadde stadium II sykdom, 831 pasienter (46,2%) hadde stadium III sykdom, og 264 pasienter (14,7%) hadde stadium IV sykdom. Vi fant at tumorstørrelse vesentlig påvirket overlevelsen hos pasienter med stadium I, II, III og IV sykdom (figurene 4, 5, 6 og 7). Fem års overlevelse for hvert trinn i pasienter med SSG var betydelig bedre enn hos pasienter med LSG. Tumorstørrelse også påvirket overlevelse hos pasienter med etapper T2, T3 og T4 og iscenesetter N0, N1, N2 og N3. Pasienter med LSG hadde en vesentlig dårligere overlevelsen enn de med SSG og samme dybde av tumor invasjon (unntatt for pasienter med stadium T1 sykdom). Prognosen fra LSG var verre enn for SSG, hos pasienter med et tilsvarende antall lymfeknutemetastaser. For å balansere effekten av forskjeller i grad av differensiering, Borrmann type, plassering, scene, alder eller curability, gjennomførte vi en pt, pn og pTNM scene-stratifisert analyse i henhold til tumorstørrelse, ved hjelp av en multivariat Cox trinnvis proporsjonale farer test . Tumorstørrelse var et uavhengig prognostisk faktor i pasienter med trinn T2, T3, T4; stadier N0, N1, N2 og N3; og stadiene I, II, III og IV (tabell S1, S2 og S3). Diskusjoner Vi har vedtatt en 5 cm cut-off verdi for tumorstørrelse og fant at pasienter med LSG hadde mer aggressiv funksjoner enn pasienter med SSG. Tumorstørrelse ble en uavhengig prognostisk indikator hos pasienter med magekreft, uavhengig av type kirurgi. ble identifisert signifikante forskjeller i overlevelse mellom SSG og LSG pasienter i stadium I, II, III og IV. Pasienter med LSG magekreft hadde mer sykdomsprogresjon og en dårligere prognose. Tumorstørrelse var ikke bare var en indikator på svulst klasse eller lokal invasjon, men også var en prognostisk indikator på pasientens overlevelse. Tumor diameter måles enkelt under operasjonen. Tumorstørrelse har blitt brukt som en iscenesettelse kriterium i bryst, skjoldbruskkjertelen og lungekreft. Den UICC (International Union mot kreft) og GRGCS (Generelle regler for Gastric Cancer Study of Japan) har ikke tatt svulst størrelse som en prognostisk faktor i iscenesettelsen magekreft. Den prognostiske verdien av tumorstørrelse i magekreft har vært rapportert tidligere. En cutoff av tumorstørrelse har blitt brukt av ulike forskere. Saito et al [11] rapporterte en tumorstørrelse på 8 cm ga de beste bruddpunkt for å forutsi prognose, og en multivariat analyse viste at svulststørrelsen var et uavhengig prognostisk faktor. Adachi et al [7] fordelt pasientene inn i tre grupper: < 4 cm, 4-10 cm, og > 10 cm i diameter. Overlevelse avtok med økende tumorstørrelse. I en serie av 273 PT3 magekreftpasienter, Xiaowen Liu og Yu Xu et al [12] rapporterte at tumorstørrelse var et uavhengig prognostisk faktor når klassifisert med en grenseverdi på 6 cm. Etter univariat og multivariat analyse, vedtok vi en 5 cm cut-off verdi for tumorstørrelse og funnet at tumorstørrelse var signifikant relatert til prognose av magekreft. Univariat analyse viste at prognosen for pasienter med tumorstørrelsen ≤5 cm var signifikant bedre enn den til pasienter med tumorstørrelsen > 5 cm. Disse resultatene er enig med tidligere studier [8], [9], [13]. De fattige utfall assosiert med LSG kan tilskrives deres aggressive funksjoner og mer avanserte stadier. LSG pasienter ble karakterisert ved hyppigere plassering i hele av magesekken (18,5% vs. 1,9%), stor andel av Borrmann type IV (12,4% vs. 4,0%), og mer mucinous karsinom celletype (9,4% vs. 4,7 %). Som vi tidligere har rapportert [14], den samlede fem års overlevelse for pasienter med mucinous magekreft var 27,2%, sammenlignet med 42,8% hos pasienter uten mucinous komponent i deres magekreft. Kitamura K og Maehara Y et al [15], [16] fant at Borrmann type IV magekreftpasienter ble diagnostisert på et avansert stadium, og hadde en svært dårlig prognose. Vi fant at LSG var mer tilbøyelig til å metastasere til leveren enn SSG. Dette kan være på grunn av evnen til LSG til en enklere måte ved spredning av lymfekar eller direkte invasjon. Vår studie viste at større svulster var signifikant assosiert med dypere dybden av invasjonen, og høyere forekomst av lymfeknutemetastaser (P < 0,0001), i samsvar med andre rapporter [17], [18], [19]. Den aggressive trekk ved LSG (høyere kvalitet og økt forekomst av lokal invasjon) resulterer i en større prosentandel av pasienter med stadium IV sykdom (25,8% vs. 6,6%), og en høyere andel av total gastrektomi og kombinert orgel resections utført. Dybde invasjonen er en viktig prognostisk prediktor hos pasienter med magekreft. For å møte den forvirrende påvirkning av T scenen, utførte vi en T-stratifisert analyse i henhold til tumorstørrelse. For svulster begrenset til den samme dybden av invasjonen (T2, T3 og T4), prognosen for LSG pasienter var vesentlig dårligere enn for SSG pasienter. Multivariat analyse viste at tilstedeværelsen av lymfeknutemetastaser var den eneste uavhengige prognostisk faktor som påvirker overlevelsen hos pasienter med stadium T1 (tabell S1). Pasienter som vi så med stadium T1 ikke har en uavhengig sammenheng mellom tumorstørrelse og overlevelse, lik Kikuchi et al [20]. I sin rapport, lymfeknutemetastaser var en uavhengig prognostisk indikator. Det er sannsynlig at lymfeknutemetastaser er viktigere enn tumorstørrelse forutsi prognose i begynnelsen av magekreft. Lymfeknute reseksjon er viktig for disse pasientene. Chen Li et al [21] rapporterte at prognosen for pasienter med store svulster var vesentlig dårligere enn for pasienter med små svulster i avansert magekreft. Vi hadde lignende funn. Overlevelsen av LSG var verre enn for SSG hos pasienter med avansert magekreft. Hos pasienter med tidlig magekreft, ble overlevelse av pasienter mindre påvirket av tumorstørrelse. Tumorstørrelse bør inkluderes i T scenen for å bedre forutsi pasientens prognose. lymfeknutestatus er en viktig prognostisk indikator hos pasienter med magekreft. I vår N scene analyse, stratifisert i henhold til tumorstørrelse, ble tumorstørrelse signifikant relatert til pasient overlevelse hos pasienter med stadium N0, N1, N2 og N3. Fem-års overlevelse hos pasienter med LSG var betydelig dårligere enn hos pasienter med SSG. Multivariat analyse viste at tumorstørrelse var en uavhengig prognostisk faktor hos pasienter med stadium N0, N1, N2 og N3 (tabell S2). Tumorstørrelse påvirket overlevelse i begge node-negative og node-positive pasienter. Dong Yi Kim et al [22] fant at tumorstørrelse var den eneste uavhengige, vesentlig faktor for prediksjon av langsiktig overlevelse i node-positiv magekreft pasienter etter kurativ reseksjon. Størrelsen på tumoren har også blitt rapportert å være en betydelig prognostisk faktor for overlevelse i node-negativ magekreftpasienter [23], [24], [25]. Dette ble bekreftet i våre pasienter. Youichi Kikuchi et al [26] rapporterte at tumorstørrelse var knyttet til forekomst av lymfeknutemikrometastaser i klinisk node negative pasienter. Lymfeknuter disseksjon hos pasienter med svulster som er større enn 5 cm kan forbedre sin overlevelse. Pasient utfallet etter kurativ kirurgi var betydelig bedre enn etter ikke-kurativ kirurgi. LSG pasienter vi operert på hadde en høyere andel av ikke-kurativ kirurgi (39,3% vs. 17,9%). Den reduserte relativ overlevelse av LSG kan tilskrives den høyere prosent av ikke-kurativ pasienter. Vi utførte curability-lagdelt og scene-stratifisert analysene for å bedre evaluere dette spørsmålet. Overlevelsen av LSG pasienter var verre enn for SSG pasienter etter kurativ kirurgi. I TNM stadium-stratifisert analyse av prognostiske faktorer, stratifisert etter tumor størrelse, fant vi at tumorstørrelse var signifikant assosiert med overlevelse hos pasienter med etapper I, II, III og IV. Fem års overlevelse for disse stadiene hos pasienter med SSG var betydelig bedre enn hos pasienter med LSG (figur 4, 5, 6 og 7). Dette bekreftet at prognosen for pasienter etter kurativ kirurgi (stadiene I, II og III) og ikke-kurativ kirurgi (stadium IV) ble likeledes påvirket av tumorstørrelsen. Multivariat analyse viste at tumorstørrelse var en uavhengig prognostisk faktor hos pasienter med stadium I, II, III og IV sykdom (tabell S3). Det kan stilles spørsmål ved om målinger av faste prøver representerer den faktiske størrelsen på svulster. Krymping oppstår under fiksering, og er mer tydelig i det omgivende normale vev enn i selve svulsten. For det meste, maksimum diameter på svulster målt etter fiksering representerer nøyaktig en intraoperativ evaluering [8]. En begrensning med denne studien var mangelen på data om adjuvant kjemoterapi. På grunn av denne mangelen, kan vi ikke vurdere potensialet overlevelsesgevinst som kan være relatert til adjuvant kjemoterapi. Adjuvant kjemoterapi kan potensielt redusere lymfeknutemikrometastaser og bedre sykdomsfri overlevelse. Toru Aoyama et al [27] rapporterte at svulsten diameter var den viktigste prognostiske faktoren for overlevelse hos pasienter med stadium II /III magekreft som gjennomgikk D2 gastrektomi fulgt av adjuvant S-1 kjemoterapi. En prospektiv klinisk undersøkelse bør utføres for å vurdere overlevelsesgevinst fra chemo-terapi hos pasienter med større tumorstørrelse og avansert magekreft. I konklusjonen, når vi vedtatt en svulst størrelse cutoff på 5 cm, vi hadde følgende resultater: (1). LSG pasientene hadde mer aggressive klinisk-patologisk funksjoner enn SSG pasienter og tumorstørrelse var en uavhengig prognostisk indikator for pasienter med magekreft; (2). tumorstørrelse ble signifikant assosiert med dybden av invasjon og nærvær av lymfeknutemetastaser. PT og pN scene-stratifisert analyse viste at overlevelsen av LSG var verre enn den SSG hos pasienter med avansert magekreft. Hos pasienter med tidlig magekreft, ble overlevelse av pasienter mindre påvirket av tumorstørrelse. Prognosen for pasienter med LSG var verre enn for SSG, hos pasienter med et tilsvarende antall lymfeknutemetastaser. (3). I TNM-fasen lagdelt analyse av prognostiske faktorer, tumorstørrelsen i betydelig grad påvirket overlevelsen hos pasienter med trinn I, II, III og IV. Tumorstørrelse kan være av verdi i å vurdere prognose av gastrisk karsinom. Tumorstørrelse kan bidra til å supplere kliniske staging og guide forbedringer i behandlingen av pasienter med magekreft.
av Harbin Medical University og alle pasientene undertegnet et informert samtykke. Alle pasientene fikk ikke preoperativ kjemoterapi eller strålebehandling. Tumorstørrelse ble målt i henhold til den japanske Klassifisering av magekreft. De dissekert mage prøven ble løst på en flat bord, og den maksimale svulst diameter ble bestemt. Fordelingen av tumorstørrelse er vist i fig. 1. Svulster målt fra 0,5 til 25 cm (gjennomsnitt: 5.68 cm). For å bestemme en optimal tumorstørrelse terskel, ble overlevelse evaluert ved en cm mellomrom. Overlevelse ble deretter sammenlignet med den etablerte terskelen ved hjelp av en log-rank test og og Cox trinnvis proporsjonal hazard test. Terskelverdien for tumorstørrelse ble identifisert som prøvestørrelsen med den maksimale verdi X2 (tabell 1). Den største chi-kvadrat verdien var assosiert med en sykdomsspesifikk overlevelse av 278,1 ((P < 0,001,) 95% KI = (39,274 til 58,726)) i log-rank test og 60,3 ((P < 0,001,) 95% KI = (1,557 til 2,101)) i Cox trinnvis proporsjonal hazard test, henholdsvis. Og bestemmes de 5 cm i tumorstørrelse som optimal cut-off verdi. Basert på dette resultatet, ble 1800 pasienter delt inn i to grupper: en liten størrelse gruppe (SSG, tumor størrelse ≤5 cm, n = 1044) og en stor størrelse gruppe (LSG, tumorstørrelse > 5 cm, n = 756). De klinisk-patologisk funksjoner og prognostiske forskjeller mellom pasienter med SSG og LSG ble anmeldt. De klinisk-patologisk data ble hentet fra pasientens operative og patologiske rapporter. Data inkludert kjønn, alder (≤60 år eller > 60 år), tumor plassering (øvre, midtre, nedre, hele, X), brutto utseende (Borrmann I, II, III, IV, X), kirurgisk resultat (kurativ, ikke-kurativ), grad av differensiering (vel differensiert, moderat differensiert, dårlig differensiert, mucinous karsinom, signetring cellekreft: hvis det var to eller flere histologiske typer, den histologiske typen ble definert av den dominerende type), levermetastaser (ja vs. nei), kombinert organ reseksjon (ja eller nei), total gastrektomi (ja eller nei), dybde av tumorinvasjon (T1: svulst har invadert slimhinnen eller submucosa lag, T2: svulst har invadert den muskulære laget eller subserosa; T3: svulst har invadert serosa eller penetrerende serøse hinnen, T4: svulst invadert tilstøtende organer), 7. amerikanske Joint Committee on Cancer (AJCC) lymfeknute status (N0, N1, N2, N3a, N3B) og TNM stadium (i, II, III, IV). Kirurgi ble ansett kurativ da var det ingen brutto resttumor (inkludert negative reseksjonskanten og ingen bevis for fjernmetastaser). Kirurgi ble ansett som ikke-kurativ når tumoren var til stede ved en hvilken som helst margin. Laparotomi og bypassoperasjoner ble ekskludert fra omfanget av denne studien
varte til død eller kuttet Anmeldelser - off date
av 7. desember 2011. for pasienter som fort live, data ble sensurert på datoen for den siste kontakten. Bare de pasientene som døde av magekreft ble ansett som kreftrelatert død tilfeller. Chi-squared og Fisher nøyaktige tester ble benyttet for å analysere assosiasjoner mellom kategoriske variabler. Overlevelsesdata ble beregnet ved hjelp av Kaplan-Meier metoden. Den log-rank test ble brukt for å sammenligne forskjeller i overlevelse mellom ulike tumor størrelse undergrupper. Multivariate analyser av prognostiske faktorer relatert til total overlevelse ble utført ved hjelp av Cox trinnvis proporsjonale farer test. En stratifisert univariat og multivariat analyse av tumorstørrelse, scene pt, pn og pTNM ble utført for å evaluere virkningen av scenen på prognose. Kriteriet for statistisk signifikans var p < 0,05. All data analyse ble utført ved hjelp av SPSS (SPSS Inc., Chicago, IL, USA) for Windows, versjon 17.0
Hjelpemiddel Informasjon
Tabell S1.
multivariat Cox trinnvis proporsjonal hazard test for total overlevelse hos pasienter med T scenen
doi:. 10,1371 /journal.pone.0054502.s001 plakater (DOC)
Tabell S2.
multivariat Cox trinnvis proporsjonal hazard test for total overlevelse hos pasienter med N stadium
doi:. 10,1371 /journal.pone.0054502.s002 plakater (DOC)
tabell S3.
multivariat Cox trinnvis proporsjonal hazard test for total overlevelse hos pasienter med TNM stadium
doi:. 10,1371 /journal.pone.0054502.s003 plakater (DOC)
 Halvparten av stoffene i bruk skader tarmbakterier,
Halvparten av stoffene i bruk skader tarmbakterier,
 Rotavirus -vaksinasjon er ikke knyttet til risiko for type 1 diabetes mellitus
Rotavirus -vaksinasjon er ikke knyttet til risiko for type 1 diabetes mellitus
 Ny studie kan bidra til å forhindre dødelige infeksjoner hos babyer
Ny studie kan bidra til å forhindre dødelige infeksjoner hos babyer
 Forskere identifiserer en bakterie med anti-SARS-CoV-2-aktivitet in vitro:Dolosigranulum pigrum
Forskere identifiserer en bakterie med anti-SARS-CoV-2-aktivitet in vitro:Dolosigranulum pigrum
 Begrenset tarmbetennelse ved COVID-19
Begrenset tarmbetennelse ved COVID-19
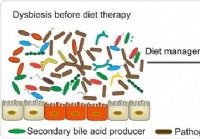 Tarmmikrobiom og IBD - sammenhengen kanskje i dietten sier studie
Tarmmikrobiom og IBD - sammenhengen kanskje i dietten sier studie
 Middelhavsdiett fremmer sunn aldring med et sunnere tarmmikrobiom
En ny studie publisert online i tidsskriftet Mage i februar 2020 rapporterer de slående helsefremmende effektene av å bytte til et middelhavsdiett i bare ett år. Resultatene skyldtes en økning i hel
Middelhavsdiett fremmer sunn aldring med et sunnere tarmmikrobiom
En ny studie publisert online i tidsskriftet Mage i februar 2020 rapporterer de slående helsefremmende effektene av å bytte til et middelhavsdiett i bare ett år. Resultatene skyldtes en økning i hel
 Tarmbakterielle endringer påvirker resultatene av lupusbehandling under graviditet
Graviditetsforløpet, som ekte kjærlighet, går ikke alltid jevnt når du har lupus, kalles korrekt systemisk lupus erythematosus (SLE). Denne autoimmune sykdommen er noen ganger voldelig, tidvis dempet,
Tarmbakterielle endringer påvirker resultatene av lupusbehandling under graviditet
Graviditetsforløpet, som ekte kjærlighet, går ikke alltid jevnt når du har lupus, kalles korrekt systemisk lupus erythematosus (SLE). Denne autoimmune sykdommen er noen ganger voldelig, tidvis dempet,
 Kvinner født med keisersnitt har større risiko for fedme og diabetes
En ny studie publisert i open-access journal JAMA Network Open i april 2020 antyder at kvinner født ved keisersnitt har større risiko for å utvikle fedme så vel som diabetes mellitus type 2 i voksen
Kvinner født med keisersnitt har større risiko for fedme og diabetes
En ny studie publisert i open-access journal JAMA Network Open i april 2020 antyder at kvinner født ved keisersnitt har større risiko for å utvikle fedme så vel som diabetes mellitus type 2 i voksen