abstraktné
Cieľ
Ak chcete zistiť, či je odporúčanie odobrať 15 lymfatických uzlín, ktorý sa používa v inscenácii systému je potrebné posúdiť, žalúdočné progresiu rakoviny, a posúdiť, či naše metastatické lymfatické metóda pomer uzol deliace, prevzaté z AJCC je (Spoločný výbor amerického rakoviny) 7 th TNM predstavovať systém , je užitočné pre pacientov s menej ako 15 zozbieraného lymfatických uzlín. Metódy Vykonali sme retrospektívnej štúdie 1101 pacientov s histologicky diagnostikovaná rakovina žalúdka, ktorí podstúpili D2 gastrektómii na Sun Yat- boli použité sen University Cancer Center v období od januára 2001 do decembra 2010. Kappa a Chi-kvadrát testy pre porovnanie klinicko-premenné. Boli použité metódy Kaplan-Meier a Cox regresné pre jednorozmerné a viacrozmerné analýzy prežitie. V štúdii, 346, 601 a 154 pacientov malo 0-14, 15-30 a viac ako 30 lymfatických uzlín nazbierané, resp. Stredná doba prežitia pacientov s rôznymi lymfatických uzlín zozbieraného v N0, N1, N2 a N3a skupinami boli 45,43, 54,28 a 66,95 mesiacov (p = 0,068); 49.22, 44.25 a 56.72 mesiacov (p < 0,001), 43,94, 47,97 a 35,19 mesiacov (p = 0,042); 32,88, 42,76 a 23.50 mesiacov (p = 0,016). Deliť pacientov, ktorí mali menej ako 15 lymfatické uzliny zozbieranej pomerom metastatické lymfatické uzliny na 0, 0,13 a 0,40, medián doby prežitia týchto 4 skupín boli 70,6, 50,5, 53,5 a 30,7 mesiaca (p < 0,001). Po opätovnom kategorizáciu tieto 4 skupín do N0, N1, N2 N3a skupinami, histologického stupňa, T stagingu, premier N staging a restaged N staging boli nezávislé prognostické faktory. Veľké množstvo lymfatických uzlín dopestovaného v radikálnom gastrektómii nespôsobujú migráciu pódií. U pacientov s malým počtom zozbieraných lymfatických uzlín, malo by byť ich stupeň vydelí metastatické pomerom lymfatických uzlín, uvedené v staging TNM systéme, priradiť im presné etapu Citácia :. Chen S, Zhao BW, Li YF, Feng XY, Sun XW, Li W, et al. (2012) prognosticky význam zozbieraných lymfatických uzlín a pomer Metastázy lymfatických uzlín u karcinómu žalúdka pacientov Výsledky štúdie o 1.101 pacientov. PLoS ONE 7 (11): e49424. doi: 10,1371 /journal.pone.0049424 Editor: Kazuaki Takabe, Virginia Commonwealth University School of Medicine, United States of America prijatá: May 17, 2012; Prijaté: 07.10.2012; Publikované: 15. novembra 2012 Copyright: © 2012 Chen et al. Toto je článok o otvorený prístup distribuovaný pod podmienkami Creative Commons Attribution licencie, ktorá umožňuje neobmedzené použitie, distribúciu a reprodukciu v nejakom médiu, za predpokladu, že pôvodný autor a zdroj sú pripísané Financovanie :. Toto dielo opieralo o výskumný grant z programu pôdorysu vedy a techniky Katedra provincii Kuang-tung (2011B061300052). Platcovia mal žiadnu úlohu v dizajne štúdie, zber a analýzu dát, rozhodnutie publikovať, alebo prípravu rukopisu Konkurenčné záujmy: .. Autori vyhlásili, že žiadne konkurenčné záujmy neexistujú Úvod Približne jeden milión ľudí s diagnózou rakoviny žalúdka každý rok, čo je štvrtou najčastejšou typ rakoviny a druhou najčastejšou príčinou úmrtí na nádorové ochorenie na celom svete s odhadovaným 800.000 úmrtí spôsobených týmto ochorením [1] , Ďalšie novo diagnostikovaných v Číne než v iných krajinách po celom svete [2], a väčšina z týchto pacientov je diagnostikovaná v pokročilom štádiu ochorenia [3], [4]. Chirurgia je jediný spôsob, ako vyliečiť rakovinu žalúdka u týchto pacientov. Resekcia žalúdka môže byť rozdelené do rozsahu lymfadenektómia v chirurgii. D2 radikálnej gastrektómia je považované za štandardný chirurgický zákrok v ázijských krajinách, najmä Japonsko, Južná Kórea a Čína, hoci západné vyšetrovatelia nenašli výhodu pre prežitie, keď je rozsiahly lymfadenektómia v porovnaní s D1 resekciou [5] - [8]. Prognóza pre pacientov s rakovinou žalúdka podstupujúci resekcii D2 naďalej veľmi nízka, čo môže byť v dôsledku nepresného po chirurgickom stagingu pre pacientov a následné nevhodné výberu adjuvantnej liečby. V roku 2010 (American Joint v AJCC je Výbor pre rakovine), 7. vydanie TNM klasifikácie zhubných nádorov rakoviny žalúdka bol uverejnený [9]. Primárne nádory (T), regionálnych lymfatických uzlín (n) a metastázy (M) sú tri najdôležitejšie nezávislé prognostické faktory pre pacientov s rakovinou žalúdka. Medzi týmito faktormi, regionálne lymfatické uzliny sú veľmi ťažké presne vymedzenú plochu. Počet lymfatických uzlín, ktoré majú byť odstránené v chirurgii nie je jasne definovaná v D2 resekcii. Resekcia 15 uzlov sa odporúča TNM staging systému AJCC je. Ďalšou otázkou je, či presnejšie staging môže byť dosiahnutý tým, že odstráni viac lymfatických uzlín. Schwarz et al. [10] zistili, že predikcia prežitie stupeň báze závisí na celkovom počte lymfatických uzlín a počtom negatívnych lymfatických uzlín. Iní bádatelia sa domnievajú, že 20 alebo dokonca 30, lymfatických uzlín je lepšou voľbou ako 15 rokov [11], [12]. Niektorí výskumníci navrhujú použitie pomere metastatického lymfatických uzlín eliminovať variabilitu generovaného odstránenie rôzneho počtu lymfatických uzlín. Navyše zistili, že pomer metastatické lymfatických uzlín je nezávislý prognostický faktor [13] - [15]. Pomer metastatické lymfatické uzliny nebol predtým prijatý ako štandard pre staging karcinómu žalúdka. Dôvody pre tento nedostatok prijatie môže byť, že rôzne vyšetrovatelia používajú rôzne delenia metód pre určenie metastatické pomery lymfatických uzlín, a je potrebný silnejší dôkazy, ktoré podporujú metastatického pomer lymfatických uzlín ako štandard pre stanovenie N časť TNM predstavovať systém pre rakovinu žalúdka ako náhrada za obvyklú posúdenie počtu regionálnych lymfatických uzlín. v našej štúdii sme skúmali, či odporúča 15 lymfatických uzlín na použitie v systéme pracovnej TMN je dostatočná pre hodnotenie karcinómu žalúdka a to, či 30 lymfatických uzlín by bolo presnejšie. Ďalej sme hodnotili, či naše metastatické lymfatické metóda pomer uzol deliace, prevzaté z AJCC je 7 th TNM predstavovať systém, je užitočné pre pacientov s menej ako 15 zozbieraného lymfatických uzlín. Ethics vyhlásenie u všetkých pacientov bola za predpokladu, písomný informovaný súhlas k ich informácie, ktoré majú byť uložené v databáze nemocnice. Schválenie štúdie boli získané z nezávislých etických komisií v Cancer Center Sun Yat-Sen University. Štúdia bola vykonaná v súlade s etickými štandardami Svetovej lekárskej asociácie Helsinskej deklarácie o Kritériá oprávnenosti požiadavky na spôsobilosť zahrnuté nasledujúce: (1). Pacienti mali karcinómu žalúdka možno identifikovať podľa histopatologické preskúmanie (2) podstúpil gastrektómia, (3) predstavila absenciu identifikovateľného vzdialenej metastázy, napríklad pečene, pľúc a distálnej lymfatických uzlín, (4) predstavila žiadnu históriu iného synchrónneho malignity, (5) nevykazovali žiadne opakujúce sa žalúdočné rakoviny alebo zvyšky rakovina žalúdka, (6) nedostala žiadne neoadjuvantná terapiu (7) prežilo v perioperačnom období a (7) došlo ku kompletnej údaje sa zbierajú nadväzujúce. Postupy resekcie nádoru a D2 lymfadenektómia vykonávať skúsení chirurgovia boli podobné u všetkých pacientov, ktorí podstúpili radikálnu resekciu. Podľa pokynov japonskej žalúdočné rakovinové asociácie (JGCA), žalúdok bola rozdelená anatomicky do hornej, strednej a spodnej časti. Tieto tri časti boli definované rozdelením obe menšie a väčšie zakrivenie na tri rovnaké dĺžky [16]. Typ gastrektómii a rozsahu D2 disekcia boli stanovené podľa miesta nádoru (Obrázok 1) [16]. Cieľom každého onkologickej resekcie bolo dosiahnuť en-bloc resekcia žalúdka segmentu a okolitých lymfatických uzlín získať dostatočnú onkologickú vôle. Štyridsať osem pacientov dostávalo súčasne splenektómiu ako súčasť ich chirurgického zákroku, a 23 z nich tiež podstúpila resekciu pankreasu telo a chvost. Je dobre známe, že v staging TNM systéme v AJCC to, že limitné hodnoty rozdeliť pacientov do rôznych skupín N 0, 2 a 6 regionálnych lymfatických uzlín. Preto sme vyhodnotili N staging pacientov pomerom metastatické lymfatické uzliny 0, 0,13 (2/15) a 0,40 (6/15) ako naše limitných hodnôt. Podľa pomeru metastázujúce lymfatické uzliny, sme sa rozišli pacientmi, ktorí mali menej ako 15 lymfatické uzliny zozbierané do 4 skupín [0, 0 až 0,13 (2/15), 0,13-0,40 (6/15) a väčšie ako 0,40] a re -categorised tieto 4 skupín do skupín N0, N1, N2 a N3a. Tieto skupiny potom boli kombinované s inými pacientmi, ktorí mali väčší než 15 lymfatických uzlín obrané vytvoriť revidovaný N staging. sme zahrnuli 1.101 pacientov, ktorí podstúpili gastrektómii na Sunjatsen univerzita Cancer Center v období od januára 2001 do decembra 2010. pooperačné patologické výsledky zahŕňajú veľkosť tumorov, histologický typ, marže, okolité tkanivá a susedné orgány, načítané lymfatické uzliny, metastatické lymfatické uzliny a pTNM staging. Kritériá oprávnenosti patrí histologicky potvrdené R0 resekciu, ktorý bol definovaný ako bez zvyškového makroskopické alebo mikroskopické nádoru. Pacienti s vzdialených metastáz alebo karcinómom žalúdka pni po resekcii žalúdka pre benígne ochorenie boli zo štúdie vylúčení. Po ošetrení boli sledované u pacientov s pokročilou rakovinou žalúdka každý 2-3 týždne po dobu šiestich mesiacov po operácii a následne každé 3 mesiace po dobu prvých 2 rokov. Pacienti s skorých štádií rakoviny žalúdka museli mať ďalšie konzultácie s lekárom každé 3 mesiace po dobu prvých 2 rokov. Všetci pacienti boli sledovaní potom každých 6 mesiacov. Telefónne hovory a listy boli použité na posúdenie pacientov, ktorí nemohli byť fyzicky prítomný pre sledovanie. Kompletné údaje boli zhromaždené zo všetkých 1101 pacientov z doby po liečbe až do júla 2011. follow-up období pohybovala v rozmedzí od 6 do 120 mesiacov (medián 41 mesiacov). kappa a Chi-kvadrát testy boli použité pre porovnanie klinicko premenné medzi skupinami s rôznym počtom zozbieraného lymfatických uzlín. Jednorozmerné analýza prežitia bola vykonaná za použitia metódy Kaplan-Meierovej. Krivky prežitia boli porovnané s log-rank testu. Multivariačný štatistické analýzy prežitia sa vykonáva za použitia Cox regresie. Analýzy boli vykonané s SPSS verzie softvéru 20.0 pre Windows (SPSS Inc., Chicago, IL). Štatistická významnosť bola definovaná ako P. ≪ 0,05 Výsledky Demografické údaje o pacientoch V celkom, 2 pacienti zomreli v perioperačnom období, sekundárne anastomózy úniku a zlyhanie obličiek. Tam bolo ďalších 94 pacientov vylúčené z našej štúdie kvôli neúplným nadväzujúcich údajov. Celkový počet pacientov zaradených do našej štúdie je 1101. Medián veku z nich bol 59 rokov (rozmedzie 18-83). Z týchto pacientov boli muži 752 a 349 boli ženy. 5-ročné prežitie celej skupiny pacientov bolo 41,0%, s mediánom prežitia 61,2 mesiacov. Pacient klinicko-patologické charakteristiky sú uvedené v tabuľke 1. Priemerný počet lymfatických uzlín zozbieranej bol 21,51 ± 12,42 (priemer ± štandardná odchýlka) a mediánom 20 (rozsah: 1-68). Priemerný počet metastatických lymfatických uzlín boli zozbierané bola 4,26 ± 6,04 (rozsah: 0-56). Podľa 7. th TNM predstavovať systém AJCC je pre rakovinu žalúdka, bolo ich tam 351, 219, 224, 233 a 74 pacientov v skupine N0, N1, N2, N3a a N3b, resp. Bolo 93, 65, 41, 773 a 129 pacientov v T0, T1, T2, T3, T4a a T4b skupín, resp. V klinicko-patologické faktory pre všetky 1101 pacientov sú uvedené v tabuľke 1. významnosti rôznym počtom zozbieraného lymfatických uzlín na prognózu rozdielnych N Staging Tam boli 346, 601 a 154 pacientov, ktorí mal 0-14, 15-30 a viac ako 30 lymfatické uzliny nazbierané, resp. Ich medián doby prežitia bolo 44,94, 46,62 a 42,82 mesiacov (p = 0,003). Výsledky sú uvedené na obrázku 2A. V skupine N0, boli 133, 186 a 32 pacientov s 0-14, 15-30 a viac ako 30 lymfatických uzlín zozbieranej, resp. Ich medián doby prežitia bolo 45,43, 54,28 a 66,95 mesiacov (p = 0,068). Tieto výsledky sú uvedené na obrázku 2B. V skupine N1, boli 79, 119 a 21 pacientov s 0-14, 15-30 a viac ako 30 lymfatických uzlín zozbieranej, resp. Ich medián doby prežitia boli 49.22, 44.25 a 56.72 mesiacov, respektíve (P 0,001). Tieto výsledky sú uvedené na obrázku 2C. V skupine N2, boli 94, 87 a 43 pacientov s 0-14, 15-30 a viac ako 30 lymfatických uzlín zozbieranej, resp. Ich medián doby prežitia boli 43.94, 47,97 a 35,19 mesiacov (p = 0,042). Tieto výsledky sú uvedené na obrázku 2D. V skupine N3a, boli 40, 156 a 37 pacientov s 0-14, 15-30 a viac ako 30 lymfatických uzlín zozbieranej, resp. Ich medián doby prežitia bolo 32,88, 42,76 a 23.50 mesiacov (p = 0,016). Tieto výsledky sú uvedené na obrázku 2E. V skupine N3b, boli 53 a 21 pacientov s 15-30 a viac ako 30 lymfatických uzlín zozbieranej, resp. Ich medián prežitia boli 22,48 a 36,0 mesiacov (p = 0,199). Výsledky sú uvedené na obrázku 2F. rozdelené do kategórií sme pacientmi v tomto štúdie metastatický pomery lymfatických uzlín: 0, 0 až 0,13 (2/15), 0,13-0,40 (6/15) a väčší ako 0,40; bolo 351, 195, 270 a 285 pacientov v týchto skupinách 4, resp. Ich medián doby prežitia boli 75,0, 62,5, 51,4 a 31,6 mesiaca, v uvedenom poradí (p 0,001). Krivka prežitia je znázornené na obrázku 3A. Pre pacientov s menej ako 15 zozbieraných lymfatických uzlín, boli 133, 21, 89 a 103 pacientov v 4 skupinách, v danom poradí. Ich Stredná doba prežitia týchto 4 skupín boli 70,6, 50,5, 53,5 a 30,7 mesiaca, v uvedenom poradí (p 0,001). Krivka prežitia je znázornené na obrázku 3B. sme sa zamerali na pacientov, ktorí mali menej ako 15 lymfatických uzlín zozbierané a bolo zistené, že má aspoň jeden metastatické lymfatické uzliny. Tam bolo 213 pacientov v tejto kategórii. Podľa TNM staging systém AJCC to bolo 79, 94 a 40 pacientov v N1, N2 a N3a skupín, v uvedenom poradí; ich medián doby prežitia bol 46,2, 41,8 a 30,9 mesiacov (p = 0,131). Krivka prežitia je znázornené na obrázku 3C. V závislosti na pomere metastatického lymfatických uzlín, boli 21, 89 a 103 pacientov v každej skupine; ich medián doby prežitia boli 53,5, 53,5 a 30,7 mesiaca, v uvedenom poradí (p 0,001). Krivka prežitia je znázornená na Obrázok 3D. Podľa pomere metastatické lymfatické uzliny, sme sa rozišli pacientmi, ktorí mali menej ako 15 lymfatické uzliny zozbierané do 4 skupín [0, 0 až 0,13 (2/15), 0,13-0,40 (6/15) a viac ako 0,40], a tieto pacientov znovu rozdelené do skupín N0, N1, N2 a N3a , Tam bolo 351, 161, 219, 296 a 74 pacientov v skupinách N0, N1, N2, N3a a N3b, resp. Ich medián doby prežitia boli 74,6, 64,9, 54,5 37,7 a 31,6 mesiaca, v uvedenom poradí (p 0,001). Krivka prežitia je znázornené na obrázku 4. V jednorozmerné analýze, veľkosť nádoru, nádor polohy, histologického stupňa, typu Borrmann, T staging, predné N pracovné a restaged N staging významne koreluje s celkovým prežitím (Tabuľka 2). V viacnásobnej analýzy počtu lymfatických uzlín zozbierané, T staging a predné N staging boli nezávislé faktory (tabuľka 3). Keď sme zahŕňali restaged N zastávok v regresie modelu Cox, histologický stupeň, T staging, Premier N staging a restaged N inscenácie boli nezávislé faktory (tabuľka 4). Hodnota pomer rizika (HR) na restaged staging systém N bol vyšší ako premier N inscenácie. lymfatických uzlín je jedným z najdôležitejších prognostických faktorov u karcinómu žalúdka , AJCC je 7 th TNM predstavovať systém pre rakovinu žalúdka sa bežne používa v klinickej praxi. Tento systém však odporúča pitvu viac ako 15 lymfatických uzlín pre N staging, s výnimkou N0 pacientmi. Nie je jasné, či sa 15 uzly môžu byť štandardné pre D2 radikálne gastrektómii, alebo či 30 by bolo lepšie. Ďalším argumentom je voľná definícia pitvy D2 [17]. Odporúčaný počet lymfatických uzlín pitvať intrao- môže pomôcť normalizovať chirurgický zákrok. Pacienti môžu mať menej než 15 lymfatických uzlín zozbierané z mnohých dôvodov. Dva hlavné dôvody, že počet lymfatických uzlín zozbieraného je závislá ako na lekára techniky, rovnako ako patológa skúsenosti a že niektoré lymfatické uzliny boli príliš malé, aby sa nachádzajú chirurgmi a patológmi. Hlavnými problémami boli metóda pre staging tieto pacientov, typ terapie spravovať a prognóza prežitia. V našej štúdii bolo 346 pacientov s menej než 15 lymfatických uzlín boli zozbierané a 154 pacientov s viac ako 30 lymfatických uzlín zozbierané. Niektorí výskumníci zistili, že v prípade, že počet zozbieraných lymfatických uzlín je menšia, môže dôjsť k down-migrácie fáze N a naopak, ak je číslo väčšie, up-migrácia fáze N môže dôjsť [18] - [20]. Zistili sme, že prognóza pacientov s 15-29 zozbieraného lymfatických uzlín nebolo významne odlišné od tých, s viac ako 30 uzlov zberu v každej kategórii N staging (N0: 67.2 vs. 65,1 mo; N1: 65.0 vs. 61,5 mo; N2: 50,3 vs. 55,7 mo; N3a: 40,1 vs. 43,6 mo; N3b: 25,8 vs. 23,8 mo). Domnievame sa, že N staging by byť presné pre veľký počet zozbieraných lymfatických uzlín. Prostredníctvom našej analýzy sme zistili, že prognóza pacientov s viac ako 30 lymfatických uzlín boli zozbierané je lepšie ako tie, ktoré majú menej ako 15 lymfatických uzlín zozbierané, v každom N fáze. Tam bol štatistická významnosť všetkých fázach N (N0: 59.7 vs. 66,6 Mo, p = 0,027; N1: 60.5 vs. 63,5 mo, p < 0,001; N2: 41.8 vs. 52,8 MO, p = 0,033; N3a: 30,9 vs. 41,5 mo; p = 0,028). Tam boli down-migrácia pozorované u pacientov, ktorí mali menej ako 15 lymfatické uzliny zozbierané, ktorý podporuje odporúčanie AJCC, že minimálne 15 lymfatických uzlín by mali byť zozbierané pre adekvátnu stagingu. Druhou otázkou je, ako inscenovať pacientov s rakovinou žalúdka, ktoré majú menej ako 15 lymfatických uzlín zozbierané, a to najmä u pacientov s metastázami do lymfatických uzlín. Empirické procedúry z rôznych onkológov žiadny podstatný rozdiel, na terapiu a prognózu týchto pacientov. Pomer lymfatických uzlín je široko označená ako nezávislý prognostický faktor u rakoviny žalúdka [13], [14], [21] - [23]. Avšak, rôzne vyšetrovatelia používajú rôzne limity pre pomer metastatické lymfatické uzliny na stupeň pacientov s rakovinou žalúdka. Napríklad niektorí výskumníci použiť 20% ako hodnotu cut-off, zatiaľ čo iní používajú 50% ako hodnota cut-off. Až doteraz nedošlo k žiadnemu jednotný štandard pre metastatických pomerových lymfatických uzlín limitných hodnôt, ktoré by zabezpečili univerzálne kritériá pre rozdelenie pacientov do rôznych kategórií fázy. doteraz nebol považovaný za Kombinácia metastatické pomeru lymfatických uzlín a TNM staging systém AJCC je. V našej štúdii sme rozdelili tých pacientov, ktorí mali menej ako 15 lymfatické uzliny zozbieranej hodnotami cut-off definované 7 st TNM predstavovať systém AJCC ako 0, 0,13 (2/15) a 0,40 (6/15) , Potom sme roztriedené tie pacientov do predchádzajúceho N pracovnej skupiny s pacientmi, ktorí mali viac ako 15 lymfatické uzliny vyťaženého (0: N0; 0-0,13: N1; 0,13-0,40: N2; 0.40-: N3). Jednorozmerné a viacrozmerné analýzy boli použité na detekciu účinku tejto metódy pracovné. Zistili sme, naša metóda má výhody v porovnaní s predchádzajúcim N staging, a to by sa malo považovať za metódu na zníženie migrácie fáze a presnejšie prognózu pacienta. sme zistili, že počet lymfatických uzlín zozbieranej nebol nezávislý prediktor. Dôvodom môže byť to, že prediktívne funkcie lymfatických uzlín zozbieraného sa vzťahuje na novo zaradený do kategórie N stagingu v viacrozmerné analýzy. V prípade, že re-kategórií N staging je odstránený z regresnej analýzy Cox, počet lymfatických uzlín zozbieraného je nezávislý prognostický faktor. To tiež ukazuje tú výhodu, že re-kategorizované staging systém N v porovnaní s pôvodným staging systém N. Funkcia pôvodné N inscenácie je udržiavaný v re-N do kategórií stagingu. V retrospektívnej štúdii, tam bolo ďalších faktorov, ktoré ovplyvnili štatistické analýzy a závery. Lymfatických uzlín, je jedným z najdôležitejších prognostických faktorov u pacientov s karcinómom žalúdka. Staging ochorenia môže byť zlepšená tým, že spozná mikrometastáz v lymfatických uzlinách a identifikácia extranodálního metastáz ochorenia. Hoci naše štúdia ukázala, že re-zaradený do kategórie N predstavovať systém je presnejší ako tradičný N predstavovať systém, ďalšie perspektívne štúdie by poskytnúť ďalšie dôkazy podporujúce použitie nášho preradená do novej kategórie N staging systém a pomer metastatický lymfatické uzliny ako štandard pre N staging rakoviny žalúdka. uzavretie Sklízecí veľký počet lymfatických uzlín (viac ako 30), v radikálu gastrektómii by nespôsobila migráciu N-fáze. Naviac u tých pacientov, ktorí mali menej ako 15 lymfatické uzliny zozbierané, presný staging by bolo najlepšie dosiahnuť vydelením pomere metastatické lymfatických uzlín, ktorý je uvedený v TNM predstavovať systém. ďakujeme Dr. Jia-feng Fang pridruženého nemocnice za tretie, Sun Yat-sen University a Chen Chen z National University of Singapore za ich kritické čítanie.
Výsledky
Závery
Materiály a metódy
Chirurgické výkony
Spôsob recategorising N staging.
Charakteristika pacientov
sledovanie pacienta
Štatistická analýza
Význam Ratio metastatické lymfatické uzliny na prognóze pacientov s rôznymi N inscenáciou, ktorí mali menej ako 15 lymfatických uzlín zozbieraného
Jednorozmerné a viacrozmerné Analýzy pre restagingu N inscenáciu tieto rakovinou žalúdka Pacienti
Diskusia
Poďakovanie
 Transplantácia vaginálnej tekutiny by mohla pomôcť pri liečbe opakujúcej sa bakteriálnej vaginózy
Transplantácia vaginálnej tekutiny by mohla pomôcť pri liečbe opakujúcej sa bakteriálnej vaginózy
 Kvalita spánku by mohla byť indikátorom neskoršej štúdie o Alzheimerovej chorobe
Kvalita spánku by mohla byť indikátorom neskoršej štúdie o Alzheimerovej chorobe
 Superbug E. coli šíriaca sa zlou hygienou toalety,
Superbug E. coli šíriaca sa zlou hygienou toalety,
 Črevná mikroflóra môže predpovedať závažnosť ochorenia COVID-19
Črevná mikroflóra môže predpovedať závažnosť ochorenia COVID-19
 Plasty sa dnes bežne nachádzajú v ľudskej stolici
Plasty sa dnes bežne nachádzajú v ľudskej stolici
 Závažné komplikácie COVID-19 súvisiace s poruchou črevnej bariéry
Závažné komplikácie COVID-19 súvisiace s poruchou črevnej bariéry
 Cukrovka 1. typu spojená s črevným mikrobiómom a genetickými faktormi
Nová štúdia z Lingköping University vo Švédsku a z Floridskej univerzity odhalila, že črevný mikrobióm detí s vysokým genetickým rizikom vzniku cukrovky 1. typu sa výrazne líši od detí, ktoré majú níz
Cukrovka 1. typu spojená s črevným mikrobiómom a genetickými faktormi
Nová štúdia z Lingköping University vo Švédsku a z Floridskej univerzity odhalila, že črevný mikrobióm detí s vysokým genetickým rizikom vzniku cukrovky 1. typu sa výrazne líši od detí, ktoré majú níz
 Ochorenie dráždivého čreva zvyšuje riziko demencie
Vedci dlho skúmali spojenie medzi črevom a mozgom. Teraz, nová štúdia ukazuje, že starší dospelí s chronickým zápalom tráviaceho traktu môžu vyvinúť demenciu o viac ako sedem rokov skôr ako tí, ktorí
Ochorenie dráždivého čreva zvyšuje riziko demencie
Vedci dlho skúmali spojenie medzi črevom a mozgom. Teraz, nová štúdia ukazuje, že starší dospelí s chronickým zápalom tráviaceho traktu môžu vyvinúť demenciu o viac ako sedem rokov skôr ako tí, ktorí
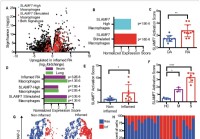 Nový superaktivujúci makrofágový receptor by mohol vysvetliť hyperzápal pri závažnom ochorení COVID-19
Imunita je zaujímavá vec. Aj keď sú nevyhnutné pri ochrane tela pred napadnutím patogénmi a cudzími antigénmi, môže sa tiež obrátiť proti telu a spustiť deštruktívne imunologické procesy. Nová štúdia
Nový superaktivujúci makrofágový receptor by mohol vysvetliť hyperzápal pri závažnom ochorení COVID-19
Imunita je zaujímavá vec. Aj keď sú nevyhnutné pri ochrane tela pred napadnutím patogénmi a cudzími antigénmi, môže sa tiež obrátiť proti telu a spustiť deštruktívne imunologické procesy. Nová štúdia