Cilj
Za vrednotenje kirurških rezultate in prognostičnih dejavnikov za raka T4 želodca, zdravljenih s kurativno resekcijo.
Med januarjem 1994 in decembra 2008 je bilo zaposlenih 94 bolnikov z diagnozo histološko karcinomom T4 želodca in se zdravijo z kurativno resekcijo. smo analizirali značilnosti bolnikov, kirurški zapleti, preživetje in napovedni dejavniki.
Rezultati
Pooperativna obolevnost in smrtnost je bila 18,1% in 2,1%, v tem zaporedju. Multivariatna analiza je pokazala limfnega vozla metastaze (razmerje ogroženosti 2,496; 95% interval zaupanja 1,218-5,115; p = 0,012). Bil neodvisen napovedni dejavnik
Sklepi
Pri bolnikih z rakom T4 želodca, bezgavka metastaze je bila povezana s slabšim preživetjem. Neoadjuvantnem kemoterapijo ali agresivne adjuvans kemoterapijo po radikalni resekciji je močno priporočljiva pri teh pacientih
Navedba. Li M-Z, Deng L Wang J-j, Xiao L-b Wu W-h Yang S-b, et al. (2014) Kirurške Rezultati in napovedni dejavniki za T4 Rak želodca pri bolnikih brez daljnih metastaze. PLoS ONE 9 (9): e107061. doi: 10,1371 /journal.pone.0107061
Urednik: Domenico Coppola, H. Lee Moffitt Cancer Center & Research Institute, Združene države Amerike
Prejeto: 7. maj 2014; Sprejeto: 5. avgust 2014; Objavljeno: 11. september 2014
Copyright: © 2014 Li et al. To je odprtega dostopa članek razširja pod pogoji Creative Commons Attribution License, ki omogoča neomejeno uporabo, distribucijo in razmnoževanje v katerem koli mediju, pod pogojem, da prvotni avtor in vir knjižijo
Data Zaloga:. avtorji potrjujejo, da so v celoti na voljo brez omejitev vse podatke, na katerih temeljijo ugotovitve. Vsi pomembni podatki so v dokumentu
Financiranje:.. Avtorji nimajo podpore ali sredstva za sporočanje
nasprotujočimi si interesi. Avtorji so izjavili, da ne obstajajo konkurenčni interesi
Predstavitev
Čeprav je bila radikalna resekcija izkazalo, da je najbolj pomemben kazalec dolgoročnega preživetja bolnikov z rakom želodca, kurativne resekcijo za lokalno napredovalega raka želodca, ki je opredeljena kot T4, v katerem tumor preluknja korena (T4A ) ali napade sosednje strukture (T4b), je bila povezana s povečano pooperativne obolevnosti in umrljivosti. [1] Z izboljšano kirurške tehnike in zgodnje odkrivanje raka želodca, je prognoza bolnikov z rakom želodca je postopoma izboljšalo. Vendar pa je prognoza bolnikov z rakom T4 želodca ostala slaba. Zato je nujno, da se pojasni pojavnost pooperativne obolevnosti in smrtnosti pri T4 bolnikih z rakom želodca, ki opravijo kurativne dejavnosti, ter za določitev prognostičnih dejavnikov v takih populacij. V tej študiji smo naknadno oceniti kirurške izide in napovednih dejavnikov pri raku T4 želodca, zdravljenih z kurativno resekcijo.
Ta študija je odobrila etični odbor prve odvisnimi bolnišnici Sun Yat-sen University. Podatki o bolniku so anonimni in de-ugotovljene pred analizo. Med januarjem 1994 in decembrom 2008, skupno 1249 bolnikov z rakom želodca doživel želodca s kurativno-nameri na Oddelku prebavil in trebušne slinavke kirurgijo pridružena bolnišnica prve, Sun Yat-sen University. Od tega je bilo 132 bolnikov diagnosticiran kot histološko karcinoma T4 želodca, vključno z 94 bolnikih (71,2%), zdravljenih s kurativno resekcijo in 38 zdravljenih bolnikov (28,8%), z ne-kurativno resekcijo (R1 in R2 resekciji). Standardna D2 bezgavko seciranje ali D2 plus para-aortno bezgavko seciranje smo opravili pri teh bolnikih kurativno nameri. Distalni vmesnega seštevka želodca (GS) ali skupaj želodca (TG) smo izvedli v odvisnosti od lokacije primarnega tumorja. Kurativno (R0) resekcija je bila opredeljena kot popolna odstranitev raka tkiva brez ostanka tumorja mikroskopom in mikroskopom in brez dokazov o daljni metastaz. Bolniki z metastazami, ki so prestali paliativno resekcijo so bili izključeni. Zdravnik, specializirano za kemoterapijo v naši ustanovi ugotoviti, katere bolniki prejeli adjuvantno zdravljenje in protokole zdravljenja. Bolniki v tej seriji ni prejela novi dopolnilni zdravljenja.
Pooperativna smrtnost je bila opredeljena kot smrti v 30 dneh po operaciji. Kirurški obolevnost je bila opredeljena kot vsak zaplet, ki je nastal v 30-dnevnem pooperativnem obdobju. Zapleti so bili razvrščeni glede na klasifikacijo Clavien-Dindo. [2] za razred I zaplet so morali Osnovna spremljanje, peroralni antibiotiki, črevesja počitek ali podporno zdravljenje. za razred II zaplet so morali intravensko samozdravljenje (antibiotiki), transfuzije, cevi prsih, podaljšana cev krmljenja ali skupno parenteralno prehrano. Interventne radiologije, reoperacijo, intenzivna enota skrb sprejem, intubacija ali bronhoskopijo so bili za razred III zaplet potrebno. Razred IV zaplet povzročila trajne invalidnosti (ledvična odpoved, ki zahteva dializno) ali resekcijo organov. Razred V zaplet povzročil smrti bolnika.
Clinicopathological podatki so bili pridobljeni iz predvidoma zgrajeni medicinsko bazo podatkov. Podatki o preživetju so bili pridobljeni iz kliničnih obiskih ambulantnih, pisemske intervjujev ali telefonskih razgovorov. Trajanje preživetje je bil izračunan v času od kirurgije do smrti ali zadnje nadaljnje dan.
Statistična analiza je bila opravljena s pomočjo SPSS programa različica 13.0 za Windows (SPSS Inc., Chicago, IL, ZDA). Vse kategorične podatki so bili predstavljeni kot hitrostjo in stalno podatki so izražene kot povprečne ± standardni odklon (SD). Preživetje je bila izračunana po metodi Kaplan-Meier. Statistično značilnost smo ocenili s testom log-ranga. Dejavniki, ki so se zdele potencialnega pomena na univariatno analizo (p < 0,05), so bili vključeni v multivariatno analizo Cox regresije. razmerja ogroženosti (HR) z 95% intervali zaupanja (CI) so bili pridobljeni kot merilo združevanja. P vrednost < 0.05 smo imeli statistično značilno
Rezultati
Clinicopathologic značilnosti
Devetdeset štirje bolniki diagnosticirani kot histološko karcinoma T4 želodca in se zdravijo z kurativno resekcijo so bili izbrani za to študijo. . Clinicopathological značilnosti bolnikov so povzeti v tabeli 1. Bolniki so sestavljena iz 67 moških (71,3%) in 17 žensk (28,7%), starih od 31 do 75 let (povprečje ± SD, 58,6 ± 13,3 let). Srednji premer tumorja je bila 73 mm (SD, 41 mm). Najpogostejši mesto primarnega lezije je bil postavljen v proksimalnem želodcu (36,2%). Sedemindvajset bolnikov (28,7%) je doživel distalni vmesnega seštevka želodca in sedeminšestdeset (71,3%) doživela celotnega želodca. Večina rakov (78,7%) je bilo slabo diferenciran. Večina bolnikov (85,1%) je pokazala, prizadetostjo bezgavk.
Devetintrideset bolnikov je bilo vključenih v skupini fazi T4A in 55 primerov v T4b skupini fazi, po klasifikaciji TNM. [3] Na histološko preiskavo, je bilo ugotovljeno, da T4b želodčni karcinomi razstavljene invazije na trebušni slinavki pri 25 bolnikih, prečni kolona pri 17 bolnikih, vranica 9 bolnikov, jetra pri 5 bolnikih, membrana pri 3 bolnikih in žolčnika v 2. pacientu. Šest bolnikov je dva organa napadel. Štirideset-one bolnikov (43,6%), po operaciji prejel CapeOX kemoterapijo (kapecitabin 1.000 mg /m 2 dvakrat na dan 1-14 in oksaliplatina 130 mg /m 2 na dan 1), 34 bolnikov (36,2%) prejela FOLFOX kemoterapijo (oksaliplatin 85 mg /m 2 na dan 1, L-levkovorinu 200 mg /m 2 na 1. dan, 400 mg /m 2 bolus fluorouracil in 2400 mg /m 2 infundiranimi fluorouracil na dan 1-2) in 19 bolnikov (20,2%) je prejela SOX kemoterapijo (S-1 40 mg /m 2 dvakrat na dan 1-14 in oksaliplatina 130 mg /m 2 na dan 1). Bolniki v tej seriji ni prejela novi dopolnilni zdravljenja. Mediana dolžina bivanja je 26 dni (razpon, 18-71days). Skupno 17 bolnikov (18,1%) je bilo pooperativne zaplete. Ti zapleti so bili navedeni v tabeli 2. okužbe rane je bil najpogostejši zaplet, ki se pojavlja pri 5 bolnikih (5,3%). Ko so zapleti razvrščeni po klasifikaciji Clavien-Dindo, so razred I zapletov videl v 5 (5,3%) bolnikov, so bili razred zapletov II videli v 8 (8,5%), so bile razred zapletov III videti v 1 (1,1%), razred IV zapleti so bili opaženi pri 1 (1,1%), in razred v zapleti (smrtnost), so opazili v 2 (2,1%) bolnikov. Survival analiza celokupno preživetje od 94 bolnikov s kurativno resekcijo (R0) je bila 56,4% po 1 letu, 22,9% na 3 leta in 13,8% po 5 letih. Vendar pa je za 38 bolnikih z noncurative resekcijo (R1 in R2), je bilo celotno preživetje 39,5% po 1 letu, 7,9% na 3 leta in 5,3% po 5 letih. Zato je bilo treba kurativno resekcijo statistično značilno vplivala na preživetje (p = 0,018; sl. 1). Pri 94 bolnikih s kurativno resekcijo, krivulji preživetja pri bolnikih z pT4a in pT4b ni pokazala pomembne razlike med skupinami (p = 0,156; slika 2.). V clinicopathologic spremenljivke, ocenjene v univariantne analize so bili navedeni v tabeli 3. vrsti histološke (p = 0,027;. Slika 3) in na bezgavkah metastaze (p = 0,003; Slika 4.) So bili povezani s preživetjem, ki ga univariantne analizo. Medtem ko le bezgavka metastaze je (razmerje ogroženosti 2,496; 95% interval zaupanja 1,218-5,115 p = 0,012), opredeljen kot neodvisnih napovednih dejavnikov za dolgoročno preživetje po multivariatne analize (tabela 4) Razprava. rak želodca je drugi najpogostejši vzrok smrti zaradi raka po vsem svetu. Čeprav so bili kirurški rezultati za rakom želodca v zgodnji fazi zadovoljiva, lokalno napredovalega raka želodca vedno imel slabo prognozo zaradi hkratne oddaljenih metastaz kot peritonealno setve ali metastaz jeter. Določeno število bolnikov s T4 raka želodca brez oddaljenih metastaz bi mogli preživeti kurativno resekcijo in napredek zadovoljivo brez tumorja ponovitve. Vendar pa je obolevnost in umrljivost po kurativno resekcijo znatno povečal. Poročali o obolevnosti in umrljivosti v razponu od 11,8% na 90,5% in od 0 do 15%, v tem zaporedju. [4] - [7] V tej študiji so kirurški obolevnosti in umrljivosti je bila 18,1% in 2,1%, oziroma, ki so bili primerljivi s prejšnjimi poročili. Različne stopnje zaplet se lahko zaradi različnih prebivalstva in opredelitve zapletov. V tej študiji smo ocenjena zapletov po klasifikaciji Clavien-Dindo, tako da so bili rezultati bolj točni. Večina teh zapletov je bilo razred I in II, ki v glavnem potrebna le kratkoročno enostavno zdravljenje. Na podlagi naših podatkih so bile povečane pooperativni zapleti sprejemljiva in večina od njih niso bili resni. Zato je vedno priporočljivo, agresivni kirurški pristop, vključno z več organov resekcijo za T4 želodčnih tumorjev. Incidenca zakasnelo praznjenje želodca (DGE) po odstranitvi želodca gibala od 3,2 do 6,9%. [8] - [10] V tej študiji, postoperativni DGE ni bil najden pri 94 bolnikih z kurativno resekcijo. To je lahko posledica številnih razlogov. Prvič, večina bolnikov (67 bolnikov) je doživel celotnega želodca, in le nekaj bolnikov (27 bolnikov) doživel delne vsote želodca. Drugič, je definicija DGE različnih v literaturi. Bar-Natan et al DGE opredeljena kot nezmožnost, da bi jedli redno prehrano po 10 postoperativne dni. [8] Kim KH opredeljena DGE simptomi bolnikov iz želodca polnosti, slabost, bruhanje in preproste trebuha X-ray. [10] V našem oddelku je DGE opredeljena kot nezmožnost, da bi jedli dieto tekočine po 7 operaciji dni, s simptomi želodčne polnosti, slabost, bruhanje. Ta opredelitev je bila relativno strog in zato lahko zamudil nekateri bolniki z blago DGE. Tretjič, podhranjenost šteje, da je povezana z razvojem pooperativne DGE. V našem oddelku, je bila uporabljena zdravljenje podpora prehrana za vsakega bolnika s podhranjenostjo, da bi njihovo ustrezno prehranskega stanja pred operacijo. Mediana dolžina bivanja je bil 26 dni v naši seriji. Bilo je več kot druge mednarodne serije poročali. To bi bilo lahko povezano s kitajskim dostave modelov zdravstvenega sistema in zdravstvenega varstva. Na Kitajskem je bila skupnost medicinske nerazvit. Pred operacijo so bolniki potrebno ostati v bolnišnici več dni za zdravljenje osnovne bolezni, kot so visok krvni tlak, sladkorna bolezen, podhranjenost, itd Na drugi strani, ne da bi zdravniki družinske medicine, da zagotovi nadaljnje zdravljenje bolnikov, je bil standard izcedek iz Kitajske strožji kot na drugih mestih. Zato je dolžina bivanje podaljša. V naši seriji, je bil 1-, 3- in 5-letno splošno preživetje 56,4%, 22,9% in 13,8% oz. Celokupno preživetje je zapleteno vprašanje, ki bi lahko vplivali številni dejavniki. Kunisaki našel curability, mall premer tumorja in število bezgavkah je bilo napovednih dejavnikov in predlagal, da bi bilo treba kurativno resekcijo izvesti za raka T4 želodca z relativno majhnimi tumorji in nekaj bezgavkah. niso poročali o [11] histološke vrste kot neodvisni prognostični dejavnik za dolgoročno preživetje. Teoretično je imel slabe diferencirane rakave celice bolj agresivno biološke lastnosti, ki je privedla do slabo prognozo. Univariatne analize v naši raziskavi so pokazali, da je bila histološka vrsta neodvisen napovedni dejavnik za raka T4 želodca. Vendar pa ta rezultat ni bil potrjen v multivariatno analizo. Nezadostna velikost vzorca lahko pomemben razlog za ta rezultat. Starost in tumor velikosti so poročali tudi kot neodvisne slabih prognostičnih dejavnikov. [12] - [16] Vendar niso bili potrjena v tej študiji. je bilo potrebnih več študij visokokakovostnih za razjasnitev teh napovednih dejavnikov. limfnega vozla metastaze so poročali tudi kot pomemben kazalnik prognozo raka T4 želodca. [17] [18] V tej študiji so bezgavko metastaze opredeljena kot neodvisni prognostični dejavnik, ki ga univariantne analize in analize multivariatno. Čeprav je bila standardna D2 bezgavk seciranju izvaja v naši seriji, ne bi bili odstranjeni morebitni bezgavkah. Dikken sod. pokazale, da pooperativna kemoterapija bi izboljšali preživetje. [19] Zato je za rakom T4 želodca z bezgavkah metastaze, agresivna kemoterapija je po kurativno resekcijo priporočljivo. Če bi bezgavko metastaze diagnosticirali z računalniško tomografijo ali endoskopskim ultrazvokom pred operacijo, je bil novi dopolnilni kemoterapiji tudi dobra izbira. Teoretično bi lahko novi dopolnilni kemoterapiji boljša od pooperativno kemoterapijo. Prvič, novi dopolnilni kemoterapiji lahko pripeljala do downstaging tumorja in bi zato znatno olajšali njeno popolno resekcijo. Drugič, novi dopolnilni kemoterapiji odpraviti sistemske micrometastases in zmanjšanje razdalje ponovitve. Tretjič, novi dopolnilni kemoterapiji se uporabijo za oceno tumorja chemosensitivity za citotoksična zdravila. Rezultati MAGIC preskušanja so pokazali, da perioperativne kemoterapija podeljenih veliko koristi za preživetje, ki razširja 5-letno preživetje od 23to 36%. [20] Lordick tudi navedel, da bi neoadjuvantnem zdravilo izboljšalo stopnjo R0 resekcijo in celokupnega preživetja. [21] V zadnjem času je bilo še vedno več dokazov, da bi bolniki z rakom T4 želodca koristi od neoadjuvantno kemoterapijo. Več multicentrični faza študije II iz vzhodne Azije raziskovali učinkovitost in varnost neoadjuvantno kemoterapijo za (T4A /b) raka želodca klinično seroza-pozitiven. [22] [23] Yoshikawa pokazala, da novi dopolnilni kemoterapiji sledi D2 ali več razširjenega želodca povzročila stopnjo R0 resekcijo 78%, s patološki odziv pri 39%. Pooperativne obolevnosti in umrljivosti je bila 10,2 in 0%, v tem zaporedju. [22] Hirakawo M poročali, da novi dopolnilni kemoterapiji za lokalno napredovalim odstranljivega raka želodca za posledico visoko stopnjo R0 resekcijo za 90,7%, s patološkim odziv 65,9%. Ni bilo smrtnih primerov, povezanih z zdravljenjem in brez večjih kirurških zapletov. [23] Zato neoadjuvantnem zdravljenje pri T4 bolnikih z rakom želodca z bezgavkah metastaze je zelo priporočljivo. Pri bolnikih z rakom T4 želodca, bezgavko metastaze je bila povezana s slabšim preživetjem. Novi dopolnilni kemoterapiji ali agresiven adjuvantno kemoterapijo po radikalni resekciji je zelo priporočljivo za te bolnike.
Pooperativni zapleti
Sklepi
 Nov model za presaditev vaginalnega mikrobioma
Nov model za presaditev vaginalnega mikrobioma
 Bele krvne celice in njihova vloga v možganih
Bele krvne celice in njihova vloga v možganih
 Črevesne bakterije, povezane s presnovnimi spremembami in avtizmom v novi študiji
Črevesne bakterije, povezane s presnovnimi spremembami in avtizmom v novi študiji
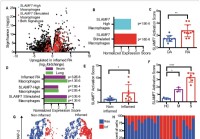 Novi super aktivacijski makrofagni receptor bi lahko razložil hipervnetje pri hudem COVID-19
Novi super aktivacijski makrofagni receptor bi lahko razložil hipervnetje pri hudem COVID-19
 Črevesne bakterije, povezane z močnejšimi mišicami pri starejših
Črevesne bakterije, povezane z močnejšimi mišicami pri starejših
 Najbolj črevesne bakterije z rastlinsko ali sredozemsko prehrano
Najbolj črevesne bakterije z rastlinsko ali sredozemsko prehrano
 Črevesni in oralni mikrobiomi napovedujejo resnost COVID-19
Eno vprašanje, ki v času pandemije koronavirusa 2019 (COVID-19) še vedno ostaja neodgovorjeno, je bilo, zakaj obstaja poseben vzorec zadetka, ko gre za hudo bolezen? Zanimiva nova študija, ki se pojav
Črevesni in oralni mikrobiomi napovedujejo resnost COVID-19
Eno vprašanje, ki v času pandemije koronavirusa 2019 (COVID-19) še vedno ostaja neodgovorjeno, je bilo, zakaj obstaja poseben vzorec zadetka, ko gre za hudo bolezen? Zanimiva nova študija, ki se pojav
 Ustvarjanje fizičnega in genetskega zemljevida Cannabis sativa
The Cannabis sativa rastlina se pogosto uporablja za različne zdravilne namene, kmetijski, industrijske in rekreacijske namene po vsem svetu. Kljub široki uporabi, ostaja le malo genetskih podatkov,
Ustvarjanje fizičnega in genetskega zemljevida Cannabis sativa
The Cannabis sativa rastlina se pogosto uporablja za različne zdravilne namene, kmetijski, industrijske in rekreacijske namene po vsem svetu. Kljub široki uporabi, ostaja le malo genetskih podatkov,
 Mikrobe na jeziku bi lahko uporabili za diagnosticiranje raka trebušne slinavke
Raziskovalci na Medicinski fakulteti Univerze Zhenjiang, Kitajska je ugotovila, da bi lahko motnje v mikrobni sestavi jezikovne obloge služile kot biomarker za zgodnji stadij raka trebušne slinavke.
Mikrobe na jeziku bi lahko uporabili za diagnosticiranje raka trebušne slinavke
Raziskovalci na Medicinski fakulteti Univerze Zhenjiang, Kitajska je ugotovila, da bi lahko motnje v mikrobni sestavi jezikovne obloge služile kot biomarker za zgodnji stadij raka trebušne slinavke.