Som med de fleste kræftformer afhænger behandlingen af spiserørskræft i høj grad af, hvor avanceret den er. Når det fanges i et tidligt stadium, før det har en chance for at sprede sig ud over spiserøret, er det ofte effektivt at fjerne det med kirurgi.
Når operation alene ikke er effektiv, medicin – kemoterapi, målrettet terapi, immunterapi eller en kombination - kan være nødvendig. Stråling er også nogle gange tilføjet til behandling af spiserørskræft. Og fordi denne type kræft er særligt aggressiv og udfordrende at behandle, kan nogle patienter blive opfordret til at deltage i kliniske forsøg, når det er klart, at mere konventionelle tilgange sandsynligvis ikke vil virke.
For patienter med kræft i spiserøret, som ikke kan helbredes, palliative foranstaltninger til at lindre symptomer og hjælpe dem, og deres kære, med at klare sig er det primære mål for behandlingen.

Kirurgi er næsten altid den primære behandling for kræft i spiserøret. Den anvendte procedure vil afhænge af, hvor fremskreden sygdommen er.
Kirurgisk behandling af kræft i spiserøret er mest sandsynligt vellykket, når sygdommen er
på et tidligt tidspunkt, før det har metastaseret (spredt sig) ud over spiserøret. Når først det sker, vil operation sandsynligvis ikke forbedre chancerne for overlevelse og kan nogle gange sænke livskvalitet. Det er vigtigt nøje at overveje fordele og ulemper, før du går videre med operationen.
Denne procedure kan bruges til at fjerne små, stadium 0-esophagustumorer, også kendt som carcinoma in situ eller ekstremt små kræftformer i stadie 1A. Det involverer indføring af et endoskop gennem munden eller et snit i huden. Kirurgen vil bruge et instrument fastgjort til kikkerten til at skære den syge del af spiserøret væk og fjerne den.
Kirurgi for kræft i spiserøret kaldes esophagektomi. Det involverer fjernelse af hele eller en del af spiserøret. Ofte fjernes lymfeknuder nær tumoren også og sendes til et patologisk laboratorium for at se, om kræften har spredt sig. Når kræften er i den nederste del af spiserøret, nær maven, kan den del af maven, der er ramt, også fjernes.
Efter at et afsnit af spiserøret er fjernet, sættes den resterende del på maven igen i en procedure kaldet anastomose. Hvis så meget spiserør fjernes, at det bliver for svært eller umuligt at forbinde det igen, kan kirurgen fjerne en del af tarmen og bruge den til at forbinde den øvre spiserør og mave.
Der er to typer esophagectomy:
Begge typer esophagectomy kommer med risici og komplikationer, blandt andet:
Der er en bred vifte af behandlinger for kræft i spiserøret. Når sygdommen fanges meget tidligt - i stadium 0 eller stadium 1a - kan den nogle gange fjernes helt med kirurgi. I senere stadier er chancen for, at operationen vil være effektiv, ofte lav, og livskvaliteten forringes er høj.
Kemoterapi involverer brug af medicin til at dræbe kræftceller. Det bruges på en række måder til at behandle kræft i spiserøret:
De kemoterapipræparater, der oftest bruges til kræft i spiserøret, omfatter:
Kemoterapimedicin gives normalt i cyklusser - for eksempel hver tredje uge - i fire til seks måneder. I løbet af den tid kan de eller måske ikke forårsage en række bivirkninger. Disse opstår hovedsageligt, fordi medicinen ødelægger sunde celler sammen med kræftceller.
Blandt de mest almindelige bivirkninger ved kemoterapi er:
Ofte kan bivirkninger forebygges eller håndteres med medicin. Disse omfatter injektioner for at øge hvide blodlegemer og hjælpe med at forhindre infektion.
Reduktion af risikoen for infektion under kemoterapiStrålebehandling involverer brug af højenergistråling til at dræbe kræftceller. Det er ofte kombineret med kemoterapi, en praksis kaldet kemoradioterapi. Stråling kan også bruges til at lindre symptomer.
To typer strålebehandling bruges til at behandle kræft i spiserøret:
Bivirkninger af begge typer stråling omfatter træthed, betændelse i spiserøret (øsofagitis) og strålingspneumonitis - lungebetændelse, der kan føre til fibrose.
Selvom immunterapi er en relativt ny behandling af kræft i spiserøret, kan den være yderst effektiv. Denne tilgang er baseret på det faktum, at immunsystemet kan genkende og ødelægge kræftceller, ligesom det gør vira og bakterier. Det indebærer brug af medicin til at hjælpe immunsystemet med at udføre dette arbejde ved at målrette bestemte proteiner på immunsystemets celler kaldet checkpoint-proteiner.
Checkpoint-proteiner fungerer som tænd/sluk-knapper for immunsystemet. Hvis kroppen bliver invaderet af f.eks. en infektiøs bakterie eller kræftceller, vil disse proteiner udløse immunresponset.
Kræftceller bruger ofte checkpoint-proteiner til at forhindre at blive angrebet af immunsystemet. Immunterapi-medicin virker ved at målrette checkpoint-proteiner og er kendt som immun-checkpoint-hæmmere.
Tre checkpoint-hæmmere bruges til at behandle kræft i spiserøret. Hver er godkendt til at behandle mennesker, der har fremskreden spiserørskræft eller gastroøsofageal cancer (hvilket betyder, at maven såvel som spiserøret er påvirket):
Ligesom kemoterapi bruger målrettet terapi medicin til at ødelægge kræftceller. Forskellen er, at stofferne kun påvirker disse celler og efterlader sunde intakte. Af denne grund har de ofte færre bivirkninger end traditionelle kemoterapimidler.
Der er tre målrettede terapimedicin mod spiserørskræft:
Cyramza (ramucirumab) er et monoklonalt antistof kendt som en angiogenese-hæmmer. Det virker ved at forhindre tumorer i at danne nye blodkar i en proces kaldet angiogenese. Det kan bruges med eller uden kemoterapi, oftest når andre behandlinger holder op med at virke.
Bivirkninger omfatter hovedpine, hævelse af arme eller ben, protein i urinen, og træthed. I sjældne tilfælde har ramucirumab vist sig at forårsage blodpropper, perforeringer (huller) i tarmene eller maven, der kan føre til infektion, og problemer med heling af sår. Det gives intravenøst (via IV) hver anden uge.
Herceptin (trastuzumab) er også et monoklonalt antistof. Det bruges nogle gange til fremskredne esophageal HER2-positive adenocarcinomer, hvor proteiner kaldet HER2 er på overfladen af kræftcellerne.
Hercepetin binder sig til vækstfaktorer på disse celler, hvilket forhindrer dem i at formere sig. De typiske bivirkninger af Herceptin, hovedpine og feber, har tendens til at være milde og forbedres over tid. Imidlertid har stofferne været kendt for at forårsage hjerteskade.
Herception gives ved injektion én gang hver tredje uge sammen med kemoterapi.
Udover Herceptin er der en række biosimilar versioner af trastuzamab, herunder Ogivri, Herzuma, Ontruzant, Trazimera og Kanjinti.
Enhurtu (fam-trastuzumab deruxtecan) kombinerer et monoklonalt antistof med et kemoterapipræparat. Antistoffet binder sig til HER2-proteinet på kræftcellen og signalerer kemoterapimedicinen, hvor de skal hen. Det gives en gang hver tredje uge som infusion.
Alternative terapier såsom meditation, yoga og akupunktur hjælper ikke med at helbrede kræft i spiserøret . Sådanne behandlinger kan dog hjælpe med at lindre symptomer og gøre det nemmere at håndtere stresset ved at have en alvorlig sygdom og håndtere behandlingsbivirkninger.
Mange af de større kræftcentre tilbyder nu alternative kræftbehandlinger sammen med konventionelle behandlinger for kræft .
Palliativ pleje fokuserer på at hjælpe mennesker med at håndtere de fysiske symptomer og følelsesmæssige aspekter af kræft og behandling bivirkninger lige fra smerte til depression.
I tilfælde af kræft i spiserøret kan en tumor gøre det svært at synke og forebygge en patient fra at få ordentlig ernæring. Palliativ pleje fokuserer ofte på at håndtere dette. Blandt de trufne foranstaltninger:
Første behandling for kræft i spiserøret er næsten altid kirurgi, medmindre sygdommen er så fremskreden det ville være umuligt at fjerne det hele. Der er flere andre behandlinger, der kan bruges sammen med kirurgi for at ødelægge resterende kræftceller og hjælpe med at forhindre nye i at udvikle sig. Disse omfatter kemoterapi, målrettet terapi, immunterapi og stråling.
Spiserørekræft er en af de mest udfordrende kræftformer at håndtere. Det er vigtigt at finde et sundhedsteam, der har erfaring og ekspertise i at behandle det. Et stort kræftcenter udpeget af National Cancer Institute er et godt sted at starte, selvom det ikke er tæt på. En undersøgelse fra 2017 i Annals of Surgery fundet, at personer med kræft i spiserøret, som rejser til kræftcentre med store mængder, modtager væsentligt anderledes behandlinger og har bedre resultater end dem, der bliver tættere på hjemmet. Du kan også overveje at tale med din sundhedsudbyder om at deltage i et klinisk forsøg, hvis eksisterende behandlinger ikke virker.
Få vores printbare vejledning til din næste læges aftale for at hjælpe dig stille de rigtige spørgsmål.
 Download PDF
Download PDF  Bedste GI-læger i USA/ Bedste gastroenterologer – Dr. Vikram Tarugu
Bedste GI-læger i USA/ Bedste gastroenterologer – Dr. Vikram Tarugu
 Specific Carbohydrate Diet Friends Spotlight:Kat fra Kat's Food Blog
Specific Carbohydrate Diet Friends Spotlight:Kat fra Kat's Food Blog
 Diagnose af akut mezenterialny lymfadenitis - Diagnose af akut abdomen
Diagnose af akut mezenterialny lymfadenitis - Diagnose af akut abdomen
 Tool Cultures:When They Are Ordered and Why
Tool Cultures:When They Are Ordered and Why
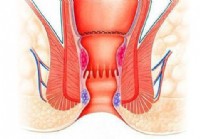 Hvad er forskellene mellem hæftet hæmorrhoidopeksi og hæmoridektomi?
Hvad er forskellene mellem hæftet hæmorrhoidopeksi og hæmoridektomi?
 Farver og måneder for kræftbånd
Farver og måneder for kræftbånd
 Tag æteriske olier til din IBS
Du har muligvis hørt noget af summen omkring æteriske olier. Er de lige hvad du har brug for, eller er det hele bare hype? Lad os tage et kig på, hvad æteriske olier er, hvad forskning siger om deres
Tag æteriske olier til din IBS
Du har muligvis hørt noget af summen omkring æteriske olier. Er de lige hvad du har brug for, eller er det hele bare hype? Lad os tage et kig på, hvad æteriske olier er, hvad forskning siger om deres
 Crohns sygdom – hvad du behøver at vide
At gå til lægen for at diskutere dine kampe med diarré og ubehag i maven kan virke pinligt, men sandheden er, at kroniske maveproblemer kan være alvorlige. Crohns sygdom er forårsaget af betændelse i
Crohns sygdom – hvad du behøver at vide
At gå til lægen for at diskutere dine kampe med diarré og ubehag i maven kan virke pinligt, men sandheden er, at kroniske maveproblemer kan være alvorlige. Crohns sygdom er forårsaget af betændelse i
 IBS vs. cøliaki vs. ikke-cøliaki glutenfølsomhed
Denne uge på #AskADietitian live dækker jeg forskellene omkring IBS, cøliaki og glutenfølsomhed uden cøliaki – der er VIGTIGE forskelle, og håndteringen varierer! Få fakta om den seneste forskning!
IBS vs. cøliaki vs. ikke-cøliaki glutenfølsomhed
Denne uge på #AskADietitian live dækker jeg forskellene omkring IBS, cøliaki og glutenfølsomhed uden cøliaki – der er VIGTIGE forskelle, og håndteringen varierer! Få fakta om den seneste forskning!