Eine Hiatushernie ist eine häufige Erkrankung, bei der ein Teil des Magens vom Bauch in die Brust rutscht oder vorsteht. Die meisten Hiatushernien verursachen keine Probleme, einige – insbesondere große Hiatushernien – verursachen jedoch Symptome wie Sodbrennen. Es stehen Behandlungen zur Verfügung, darunter Selbsthilfemaßnahmen, Medikamente und Operationen.
Viele Menschen mit kleinen Hiatushernien haben überhaupt keine Symptome und erfahren möglicherweise nie, dass sie an der Erkrankung leiden, es sei denn, sie werden zufällig im Rahmen einer Untersuchung für ein anderes Problem entdeckt. Wenn Symptome auftreten, sind die häufigsten Symptome diejenigen, die durch gastroösophagealen Reflux verursacht werden, der als Folge des Leistenbruchs auftreten kann.
Zu den Symptomen gehören:
Diese Symptome sind oft schlimmer, wenn Sie sich bücken, hinlegen oder sich anstrengen, um schwere Gegenstände zu heben.
Je nach Art Ihrer Hiatushernie können weitere Symptome auftreten:
Brust und Bauch sind normalerweise durch das Zwerchfell getrennt, eine dünne Muskelschicht, die beim Atmen hilft. Die Speiseröhre (die Röhre, durch die die Nahrung vom Mund in den Magen gelangt) verläuft durch die Brust, passiert eine kleine Öffnung (Hiatus genannt) im Zwerchfell und tritt in die Bauchhöhle ein, um sich dem Magen anzuschließen.
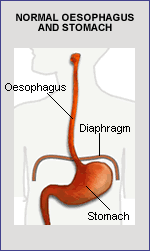
Hiatushernien können auftreten, wenn das Muskelgewebe um die Lücke herum geschwächt ist, wo die Speiseröhre durch das Zwerchfell geht oder wo diese Lücke anderweitig gedehnt wird. Dadurch kann ein Teil des Magens neben der Speiseröhre durch die Öffnung im Zwerchfell nach oben in die Brust gleiten.
Eine Reihe von Risikofaktoren scheinen zur Entwicklung von Hiatushernien beizutragen, einschließlich:
Es gibt 2 Haupttypen von Hiatushernien.
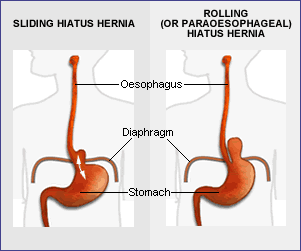
Schiebehernie ist die häufigste Art und macht etwa 90 Prozent der Fälle aus. Sie tritt auf, wenn die Verbindung zwischen der Speiseröhre und dem oberen Teil des Magens durch die Speiseröhrenöffnung im Zwerchfell nach oben in die Brusthöhle ragt. Der vorgefallene Teil des Magens kann hin und her, in die Brust hinein und aus ihr heraus gleiten.
Rollende Hiatushernie (manchmal als paraösophageale Hiatushernie bezeichnet) ist der andere Typ. In diesem Fall bleibt der Übergang von Speiseröhre und Magen im Bauch unten, und der obere Teil des Magens (der Fundus) wölbt sich in die Brusthöhle. Diese Art von Hernie bleibt normalerweise an einer Stelle neben der Speiseröhre und bewegt sich beim Schlucken nicht hinein oder heraus.
Die meisten Hiatushernien treten bei Erwachsenen auf, und etwa 30 Prozent der Menschen über 50 haben eine Hiatushernie, obwohl sie möglicherweise nichts davon wissen. Frauen sind häufiger betroffen als Männer. Hiatushernien werden häufig bei Menschen mit Übergewicht und bei schwangeren Frauen beobachtet.
Komplikationen sind in der Regel auf schweren, andauernden Reflux oder eine sehr große Hiatushernie zurückzuführen.
Bei manchen Menschen mit einer Hiatushernie kommt es regelmäßig zum Erbrechen (Reflux) des sauren Mageninhalts in die Speiseröhre. In schweren Fällen kann anhaltender Reflux Schäden an der Speiseröhre und sogar Blutungen verursachen, die in einigen Fällen zu Anämie führen können. Anhaltender Reflux kann zu einer Verletzung der Speiseröhre und einer Verengung der Speiseröhre (sogenannte Striktur) führen, die Schluckbeschwerden verursachen kann.
Eine langfristige gastroösophageale Refluxkrankheit kann auch Veränderungen der Zellen in der Auskleidung der unteren Speiseröhre verursachen – ein Zustand, der als Barrett-Ösophagus bekannt ist. Wenn Sie einen Barrett-Ösophagus haben, besteht ein erhöhtes Risiko für Speiseröhrenkrebs.
Eine seltene Komplikation von rollenden Hiatushernien ist ein Zustand, der als Strangulation bekannt ist. Hier wird der hervorstehende Teil des Magens durch das Zwerchfell verdreht oder eingeklemmt. Dies kann zu Blähungen, Verstopfung der Speiseröhre oder Schluckbeschwerden führen.
Sehr selten kann es zu einer Blockade der Blutversorgung des Magens kommen, was zu starken Brustschmerzen und Atembeschwerden führen kann. Dies ist ein medizinischer Notfall und eine sofortige chirurgische Behandlung ist erforderlich.
Manchmal ragt bei großen Hiatushernien so viel Magen in die Brust, dass er auf Ihre Lungen drückt und das Atmen erschweren kann. Suchen Sie Ihren Arzt auf, wenn Sie Atembeschwerden haben.
Die häufigsten Symptome, die durch eine Hiatushernie verursacht werden, sind in der Regel diejenigen, die auf einen gastroösophagealen Reflux zurückzuführen sind. Aus diesem Grund ist eine Hiatushernie oft nur anhand der Symptome schwer von einem Reflux zu unterscheiden.
Es ist wichtig, nicht allein aufgrund der Symptome davon auszugehen, dass Sie eine Hiatushernie haben. Suchen Sie für eine korrekte Diagnose immer Ihren Arzt auf.
Hiatushernie wird am häufigsten diagnostiziert, wenn Ärzte eine Endoskopie zur Untersuchung des Refluxes durchführen oder wenn eine Barium-Röntgenaufnahme durchgeführt wurde. Die Hiatushernie kann sich als Ausbuchtung zeigen, die sich zwischen der Speiseröhre und Ihrem Magen befindet. Große Hiatushernien können auf einfachen Röntgenaufnahmen des Brustkorbs beobachtet werden.
Ein Bariumschlucktest oder eine Bariummahlzeit ist ein Test, bei dem Sie gebeten werden, eine kalkhaltige Flüssigkeit mit Barium zu trinken, die dazu beiträgt, dass Ihre inneren Organe auf Röntgenbildern deutlicher sichtbar werden. Das Barium wird Ihre Speiseröhre, Ihren Magen und den oberen Teil Ihres Dünndarms umreißen. Dieser Test kann Ihrem Arzt helfen festzustellen, ob Sie eine Hiatushernie haben.
Eine andere Möglichkeit, wie Ihr Arzt nach einer Hiatushernie suchen kann, besteht darin, Sie zu einer Gastroskopie zu überweisen, bei der es sich um eine endoskopische Untersuchung handelt. Hier erhalten Sie ein leichtes Beruhigungsmittel und ein Arzt führt einen dünnen, flexiblen, beleuchteten Schlauch (ein Endoskop) in Ihre Speiseröhre (Speiseröhre) ein.
Der Schlauch ermöglicht es dem Arzt, Ihre Speiseröhre zu „betrachten“ und auf Anomalien zu prüfen. Dieses übliche Verfahren ist in der Regel schmerzlos und wird im Allgemeinen in Tageschirurgiezentren in öffentlichen oder privaten Krankenhäusern durchgeführt.
In den meisten Fällen können die Symptome einer Hiatushernie mit Medikamenten und Änderungen des Lebensstils zur Behandlung von gastroösophagealem Reflux unter Kontrolle gehalten werden – Ihr Arzt kann Ihnen dabei helfen.
Eine Operation ist normalerweise nur erforderlich, wenn sich Ihre Symptome verschlimmern und konstanter werden. Rollende oder paraösophageale Hernien müssen eher operiert werden als gleitende Hiatushernien.
Wenn Sie gastroösophageale Refluxsymptome aufgrund einer Hiatushernie haben, gibt es eine Reihe von Dingen, die Sie tun können, um zu helfen.
Zu den Selbstpflegemaßnahmen zur Linderung von Sodbrennen gehören die folgenden.
Wenn diese Selbstpflegemaßnahmen Ihre Symptome nicht kontrollieren, kann Ihr Arzt weitere Behandlungen empfehlen.
Es gibt mehrere verschreibungspflichtige und rezeptfreie Arzneimittel, die helfen können, die mit einer Hiatushernie verbundenen Refluxsymptome zu lindern.
Antazida sind in Apotheken erhältlich und beinhalten:
Antazida lindern Schmerzen, indem sie gegen die überschüssige Säure in Ihrer Speiseröhre wirken, um sie zu neutralisieren. Sie verhindern nicht, dass die Säure produziert wird, also seien Sie sich bewusst, dass Ihre Symptome sehr wahrscheinlich zurückkehren werden, wenn Sie die Einnahme beenden.
Nebenwirkungen von Antazida können Durchfall und Verstopfung sein.
Histaminblocker, bekannt als H2-Blocker oder H2-Rezeptor-Antagonisten, reduzieren die Menge an Säure, die Ihr Magen absondert. Dazu gehören:
Mögliche Nebenwirkungen von H2-Rezeptor-Antagonisten sind Durchfall, Müdigkeit und Kopfschmerzen.
Kleine Packungen Ranitidin (Zantac Relief, Ranoxyl Sodbrennen Relief) sind in der Apotheke erhältlich, aber wenn Ihre Symptome schwerwiegend sind, wird Ihr Arzt wahrscheinlich stärkere Dosen von H2-Blockern empfehlen, die nur auf Rezept erhältlich sind.
Protonenpumpenhemmer blockieren die Säureproduktion und ermöglichen so die Heilung des durch die Säure geschädigten Gewebes. Sie sind normalerweise sehr wirksame Medikamente gegen Reflux.
Zu den Protonenpumpenhemmern gehören:
Nebenwirkungen von PPIs können Kopfschmerzen, Durchfall und Übelkeit sein.
Zu den Protonenpumpenhemmern, die rezeptfrei in der Apotheke erhältlich sind, normalerweise in geringerer Stärke, gehören:
Symptome von gastroösophagealem Reflux sollten im Allgemeinen mit Protonenpumpenhemmern in Standarddosis behandelt werden. Symptome, die nicht auf Standarddosen ansprechen oder kurz nach Beendigung der Behandlung erneut auftreten, sollten untersucht werden – wenden Sie sich an Ihren Arzt.
Eine Operation wird normalerweise nur für Menschen mit großen Hiatushernien und Menschen mit Symptomen empfohlen, die auf andere Behandlungen nicht ansprechen. Eine Operation wird auch für Personen empfohlen, bei denen Komplikationen aufgrund ihrer Hernie auftreten, wie z. B. Obstruktion der Speiseröhre, starke Schmerzen oder Blutungen.
Eine Operation ist bei Hiatushernien sehr selten erforderlich. Rollende Hiatushernien verursachen mit viel größerer Wahrscheinlichkeit Obstruktionen und Strangulationen als gleitende Hiatushernien und erfordern daher eher eine korrigierende Operation.
Abhängig von der Art Ihres Leistenbruchs kann die Operation Folgendes umfassen:
Die Operation kann entweder offen oder laparoskopisch („Schlüsselloch“) sein. Bei beiden Arten von Operationen sind mögliche Nebenwirkungen möglich – Ihr Arzt kann die Risiken und Vorteile der Operation mit Ihnen besprechen.
Denken Sie immer daran, dass Sie Ihren Arzt aufsuchen sollten, wenn sich Ihre Symptome ändern oder sich die Symptome verschlimmern.
 Nahrung beeinflusst selektiv Darmmikroben, Studienergebnisse
Nahrung beeinflusst selektiv Darmmikroben, Studienergebnisse
 Vorteile für die Darmgesundheit beginnen in der Schwangerschaft
Vorteile für die Darmgesundheit beginnen in der Schwangerschaft
 Wie man aufhört, während der Feiertage zu viel zu essen
Wie man aufhört, während der Feiertage zu viel zu essen
 Was ist ein ALT-Bluttest? Anzeichen einer Leberschädigung
Was ist ein ALT-Bluttest? Anzeichen einer Leberschädigung
 Umgang mit unvollständigem Stuhlgang
Umgang mit unvollständigem Stuhlgang
 Dampfen:Kennen Sie die Risiken für Ihre GI-Gesundheit
Dampfen:Kennen Sie die Risiken für Ihre GI-Gesundheit
 Neugeborenes Mausmodell liefert Hinweise auf die Ursache einer verheerenden Darmerkrankung bei anämischen Frühchen
Ärzte haben seit langem den Verdacht, dass durch Transfusionen von roten Blutkörperchen bei Frühgeborenen mit Anämie die Gefahr der Entwicklung einer nekrotisierenden Enterokolitis besteht. oder NEC,
Neugeborenes Mausmodell liefert Hinweise auf die Ursache einer verheerenden Darmerkrankung bei anämischen Frühchen
Ärzte haben seit langem den Verdacht, dass durch Transfusionen von roten Blutkörperchen bei Frühgeborenen mit Anämie die Gefahr der Entwicklung einer nekrotisierenden Enterokolitis besteht. oder NEC,
 Wie Folsäure Bluthochdruck beeinflusst
Folsäure ist eine wasserlösliche Form von Vitamin B9. Es ist die synthetische Form von Folat, einem Nährstoff, der in bestimmten Lebensmitteln vorkommt und in Vitaminpräparaten verwendet wird. Folsäur
Wie Folsäure Bluthochdruck beeinflusst
Folsäure ist eine wasserlösliche Form von Vitamin B9. Es ist die synthetische Form von Folat, einem Nährstoff, der in bestimmten Lebensmitteln vorkommt und in Vitaminpräparaten verwendet wird. Folsäur
 Alles über alle Schließmuskeln in Ihrem Körper
Schließmuskeln sind spezielle, kreisförmige Muskeln, die bestimmte Körperteile öffnen und schließen. Meistens besteht die Wirkung eines Schließmuskels darin, den Durchgang einer Art von Flüssigkeit wi
Alles über alle Schließmuskeln in Ihrem Körper
Schließmuskeln sind spezielle, kreisförmige Muskeln, die bestimmte Körperteile öffnen und schließen. Meistens besteht die Wirkung eines Schließmuskels darin, den Durchgang einer Art von Flüssigkeit wi