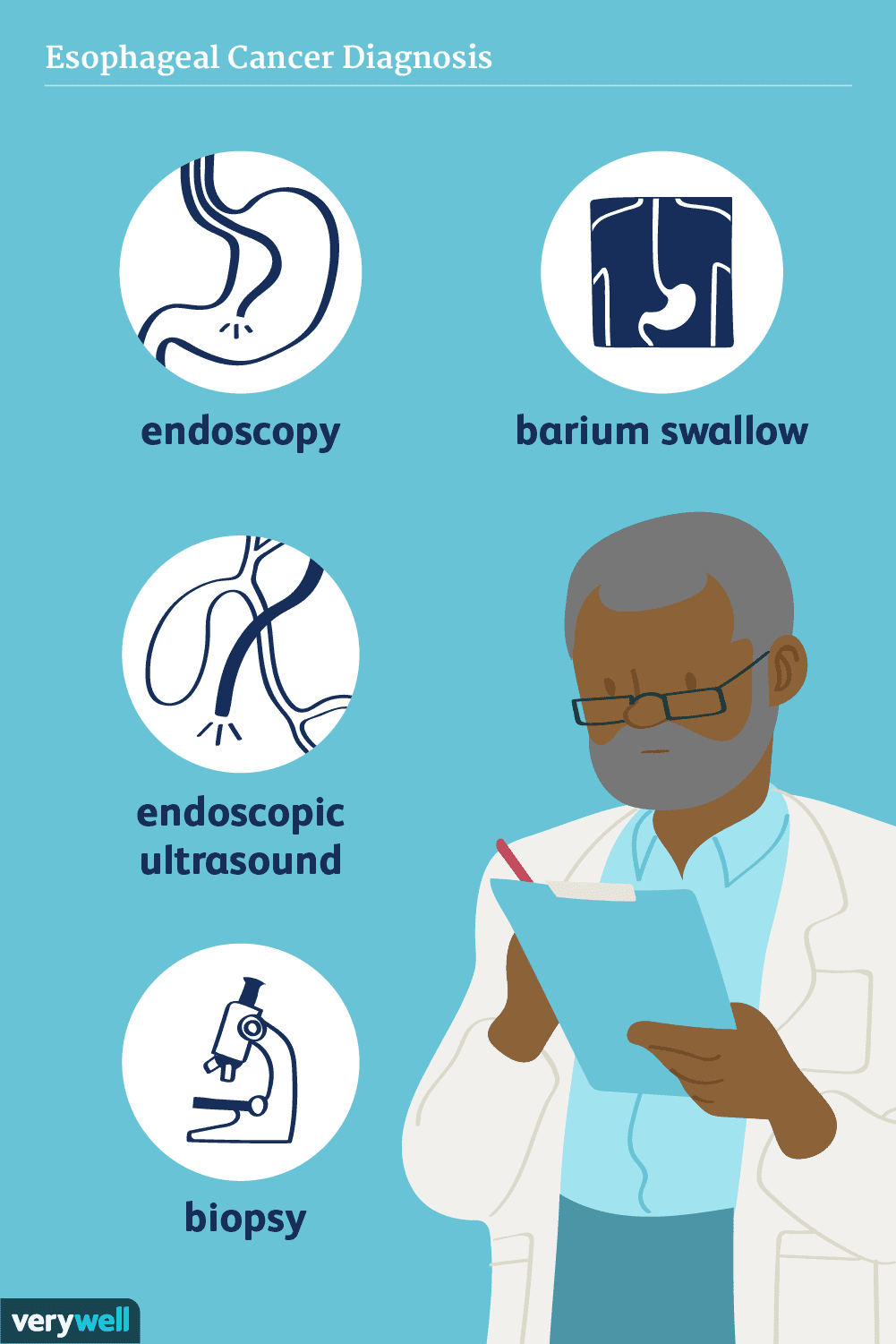
Diagnosen af kræft i spiserøret kan omfatte tests såsom en bariumsluge, endoskopi og endoskopisk ultralyd. Du kan få brug for en evaluering for mulig kræft i spiserøret, hvis du har svært ved at synke, en vedvarende hoste eller risikofaktorer for sygdommen, såsom langvarig sur refluks. Andre procedurer og billeddiagnostiske tests såsom CT, PET og bronkoskopi kan være nyttige til at bestemme sygdomsstadiet. Stadieinddeling er vigtig for at vælge de bedste behandlingsmuligheder.
Der er ingen hjemmetest for kræft i spiserøret. Det er nyttigt at være opmærksom på risikofaktorerne og de potentielle advarselstegn og symptomer på kræft i spiserøret, så du kan få lægehjælp, hvis du har brug for det.
Laboratorietests er ikke specifikke til diagnosticering af spiserørskræft, men de bruges i kombination med andre tests til at evaluere nogle virkninger af sygdommen.
En komplet blodtælling (CBC) kan vise anæmi (et lavt antal røde blodlegemer ) hvis kræften bløder. Leverfunktionsprøver kan være forhøjede, hvis kræft har spredt sig til leveren.
Få vores udskrivbare guide til din næste læges aftale for at hjælpe dig stille de rigtige spørgsmål.
 Download PDF
Download PDF Diagnosen af spiserørskræft er afhængig af invasive procedurer, der kan kræve en vis forberedelse på forhånd, såsom at stoppe med blodfortyndende medicin i et par dage eller at afholde sig fra mad og drikke i et bestemt antal timer.
Øvre endoskopi (øsofagoskopi eller esophagus-gastrisk-duodenoskopi) er den primære metode til diagnosticering kræft i spiserøret.
Under denne procedure føres et fleksibelt, oplyst rør gennem munden og føres nedad gennem spiserøret. Røret har et kamera for enden, der gør det muligt for din læge direkte at visualisere den indre (overfladiske) slimhinde i din spiserør. Hvis der opdages abnormiteter, kan en biopsi udføres samtidig.
Før din procedure vil du få et beroligende middel, der forårsager søvnighed, og proceduren tolereres normalt godt.
Under en øvre endoskopi kan en ultralydssonde for enden af skopet bruges at skabe et billede af de dybere væv i spiserøret.
EUS er nyttigt til at bestemme dybden af tumoren, hvilket er vigtigt for at iscenesætte den. Det kan også være nyttigt til evaluering af nærliggende lymfeknuder og vejledende biopsier.
En biopsi tages ofte under endoskopi, men kan også udføres via bronkoskopi eller thorakoskopi .
En patolog vil farve prøven og undersøge den med et mikroskop for at finde ud af, om væv er kræftfremkaldende. En biopsi bruges til at bestemme, om kræft i spiserøret er pladecellekarcinom eller adenokarcinom, og til at klassificere tumoren. En karakter er et tal, der beskriver, hvor aggressiv tumoren fremstår.
Andre vævstests kan udføres, som ser på tumorens molekylære karakteristika, f.eks. som HER2-status (ligesom brystkræft HER2-positiv, kan kræft i spiserøret også være HER2-positiv).
En bronkoskopi udføres normalt for at evaluere esophagustumorer, der er placeret i midten til øvre tredjedel af spiserøret, når der er mistanke om involvering af luftrøret (luftvejen).
Et bronkoskop (et tyndt, oplyst rør) indsættes gennem næsen eller munden i luftrøret og ned til bronkierne (lungernes store luftveje). Proceduren giver din sundhedsplejerske mulighed for direkte at observere abnormiteter i disse områder og indsamle en biopsi, hvis det er nødvendigt.
Bronkoskopi udføres med sedation, normalt som en ambulant procedure.
Under en thorakoskopi laves et snit (snit) mellem to ribben og en thoracoscope, som er et tyndt, oplyst rør, indsættes i brystet. Sundhedsudbydere bruger dette til at se på organerne i brystet og tjekke for kræft.
Vævsprøver og lymfeknuder kan biopsieres. I nogle tilfælde kan denne procedure bruges til at fjerne dele af spiserøret eller lungen.
Ved en laparoskopi laves der små snit i mavevæggen. Et laparoskop, som er et tyndt, oplyst rør, indsættes gennem et af snittene for at observere organerne inde i maven og kontrollere for tegn på sygdom. Procedurer såsom at fjerne organer eller tage vævsprøver til biopsi kan også udføres.
Et lille tændt rør føres ned i halsen for at se på strubehovedet (stemmeboks) ). Denne test kan påvise spredning af kræft til strubehovedet eller svælget (halsen).
Billeddiagnostiske test kan være en del af den tidlige diagnostiske undersøgelse for kræft i spiserøret, men de er mere almindeligt brugt til at iscenesætte kræft.
Den første test, der udføres for at evaluere en mulig kræft i spiserøret, er ofte en bariumsluge eller en øvre endoskopi, selvom det foretrækkes at gå direkte til en endoskopi, hvis der er stor mistanke om kræft i spiserøret.
Lige før en bariumsvale (også kaldet en øvre GI-serie), vil du få en drink indeholdende barium (hvilket er sikkert). Så ville du have en række røntgenbilleder. Bariumet i drikken dækker spiserøret og maven, hvilket gør det muligt for din læge at se abnormiteter i væggen af spiserøret.
En bariumsvale kan være nyttig til at diagnosticere forsnævringer (forsnævring i spiserøret), men bruges mindre end endoskopi, fordi en biopsi ikke kan udføres på samme tid.
En CT-scanning (computertomografi) bruger et tværsnit af røntgenstråler til at skabe et 3D-billede af indre organer. Ved kræft i spiserøret bruges testen normalt ikke som en del af diagnosen, men den er vigtig for at iscenesætte sygdommen.
CT er især god til at lede efter tegn på metastasering (spredning) af tumoren til lymfeknuder eller andre områder af kroppen, såsom lungerne eller leveren.
En PET-scanning måler metabolisk aktivitet i en region af kroppen. En lille mængde radioaktivt sukker sprøjtes ind i blodbanen og får tid til at blive optaget af celler. Celler, der er mere metabolisk aktive, såsom kræftceller, vises lysere end normale områder (der er mindre aktive). Denne test kan bruges til at lede efter tegn på metastase.
Ud over ovenstående tests til diagnosticering og iscenesættelse af kræft i spiserøret, er en thorax X- stråle for at se efter spredning til lungen kan udføres, især når en hurtig test er nødvendig.
Der er en række tilstande, der kan forårsage symptomer, der ligner dem ved kræft i spiserøret.
Nogle af disse omfatter:
Det er vigtigt at bestemme kræftstadiet for at vælge de bedste behandlingsmuligheder. En kombination af billeddiagnostiske tests og biopsiresultater bruges til at bestemme stadiet.
Sundhedsudbydere bruger TNM-inddelingen metode at klassificere en esophageal tumor; dette system bruges også til andre kræftformer. Med kræft i spiserøret tilføjes et ekstra bogstav - G - for at tage højde for tumorgraden. L tilsættes også for pladecellekarcinomer.
De specifikke detaljer ved iscenesættelse er komplekse, men at lære om dem kan hjælpe dig med bedre at forstå dine sygdom.
T står for tumor: Tallet for T er baseret på, hvor dybt ind i slimhinden i spiserøret tumoren strækker sig. Det lag, der er tættest på mad, der passerer gennem spiserøret, er lamina propria. De næste to lag er kendt som submucosa. Ud over det ligger lamina propria og endelig adventitia – det dybeste lag af spiserøret.
N står for lymfeknuder:
M står for metastase (fjernspredning) af cancer:>
G står for karakter:
Dette er forskelligt for adenokarcinom og planocellulært karcinom.
For adenocarcinom:
For planocellulært karcinom:
L står for placering (kun pladecellekarcinom):>
Ved at bruge ovenstående tildeler onkologer derefter et stadium . Dette betragtes som et patologisk stadium snarere end et klinisk stadium, som er mere nøjagtigt med hensyn til prognose.
Esophageal Adenocarcinoma Stadier
Stage 0: Kræften findes kun i det inderste lag af celler, der beklæder spiserøret (Tis, N0, M0). Dette er også kendt som carcinoma in situ.
Stage I: Stadie I-tumorer kan findes på ethvert sted og er opdelt i stadie IA, stadie IB og stadie IC.
Tape II: Afhængigt af hvor kræften har spredt sig, er fase II spiserørskræft opdelt i fase IIA og fase IIB.
Tape III: Der er to underfaser af trin III.
Stage IV: Adenocarcinom er opdelt i stadium IVA og stadium IVB.
Squamous cell carcinom of the esophagus stages
I modsætning til adenokarcinom inkluderer stadieinddelingen for og prognosen for planocellulært karcinom også placeringen af tumoren.
Stage 0: Kræften findes kun i det lag af celler, der beklæder spiserøret (Tis, N0, M0). Dette er også kendt som carcinoma in situ. Stadie 0-tumorer kan findes hvor som helst.
Stage I: Dette stadie er defineret som stadier IA og IB, og disse tumorer kan være lokaliseret hvor som helst i spiserøret.
Tape II: Afhængigt af hvor kræften har spredt sig, er fase II spiserørskræft opdelt i fase IIA og fase IIB.
Stage III: Stadium III-tumorer kan være af enhver grad og findes på et hvilket som helst sted.
Stage IV: Planocellulært karcinom nedbrydes i stadium IVA og stadium IVB. Disse tumorer kan være af enhver kvalitet og på ethvert sted.
Cancerscreeningstest er dem, der udføres for personer, der ikke har nogen symptomer. Hvis symptomer er til stede, udføres diagnostiske tests.
På nuværende tidspunkt er der ingen screeningstest for kræft i spiserøret, der er tilgængelig for offentligheden.
Risikoen for kræft i spiserøret er forhøjet hos personer, der har Barretts spiserør. Nogle sundhedsudbydere har anbefalet periodisk screening med endoskopi. Hvis der findes dysplasi (unormale celler), kan tidlige behandlinger bruges til at fjerne de unormale celler i det præcancerøse stadium.
Når det er sagt, så er der indtil videre minimalt eller intet bevis for, at denne screening reducerer dødelighed af kræft i spiserøret. Screening kan være potentielt skadelig og kan forårsage blødning, esophageal perforation eller andre problemer.
Den 5-årige relative overlevelsesrate for lokaliseret spiserørskræft, der ikke har spredt sig uden for spiserøret, er 47 %. Hyppigheden for regionalt metastaseret cancer, der har spredt sig til nærliggende lymfeknuder eller væv, og fjernmetastaseret cancer, der har spredt sig til fjernere områder (lymfeknuder eller organer, der ikke er i nærheden af den oprindelige tumor), er henholdsvis 25 % og 5 %.
Årsagen til kræft i spiserøret kendes ikke, men flere risikofaktorer øger risikoen. Disse omfatter alder over 45, rygning, stort alkoholforbrug, dårlig kost og mangel på motion, overvægt og GERD.
Symptomer på kræft i spiserøret omfatter synkebesvær, halssmerter, ophostning af blod, konsekvent halsbrand, kronisk hoste og utilsigtet vægttab.
 10 måder, hvorpå IBS-symptomer er forskellige for kvinder
Symptomerne på irritabel tyktarm (IBS) kan være anderledes hos kvinder. Så hvis du er en kvinde, der undrer dig over, hvorfor lidelsen ikke påvirker dig på samme måde, som den påvirker en mand i dit l
10 måder, hvorpå IBS-symptomer er forskellige for kvinder
Symptomerne på irritabel tyktarm (IBS) kan være anderledes hos kvinder. Så hvis du er en kvinde, der undrer dig over, hvorfor lidelsen ikke påvirker dig på samme måde, som den påvirker en mand i dit l
 Hvad er trombocytopeni?
Trombocytopeni er det medicinske udtryk til at beskrive et lavt antal blodplader. Blodplader er en af vores blodceller, og deres opgave er at hjælpe os med at stoppe blødninger. Trombocytopeni er de
Hvad er trombocytopeni?
Trombocytopeni er det medicinske udtryk til at beskrive et lavt antal blodplader. Blodplader er en af vores blodceller, og deres opgave er at hjælpe os med at stoppe blødninger. Trombocytopeni er de
 Sådan laver man SCD Legal Lemon Chicken, der vil slå dine sokker af!
Jeg ville gerne dele en fantastisk SCD Legal Lemon Chicken, som min kone og jeg har lavet, og som vil slå dine sokker af. Citronkylling: Jeg kan godt lide at tage ned til byens marked om lørdagen,
Sådan laver man SCD Legal Lemon Chicken, der vil slå dine sokker af!
Jeg ville gerne dele en fantastisk SCD Legal Lemon Chicken, som min kone og jeg har lavet, og som vil slå dine sokker af. Citronkylling: Jeg kan godt lide at tage ned til byens marked om lørdagen,